Тромбоз глубоких вен нижних конечностей статус локалис
STATUS LOCALIS
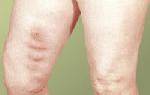
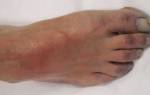
На момент курации при осмотре выявлена незначительная пигментация кожи голени поражённой конечности. Кожа стоп бледно-белая, ногти первых пальцев утолщены и пигментированы. Визуально усилен венозный рисунок, вены расширенны, выбухают над поверхность кожи, извиты. Температура на обеих ногах одинаковая. Имеется лёгкий отёк. Диаметр конечностей на уровне бедра одинаковый. Объём активных и пассивных движений конечности сохранён. При пальпации по ходу сосудистого пучка на ноге болей нет. При пальпации по ходу БПВ обнаружены несостоятельные перфорантные вены, костно-мышечные деформации отсутствуют, контрактур нет. Пульсация сохранена.
При ВБ развитие ХВН начинается с функциональных расст-ройств (чувство тяжести в ноге), появления расширенных под-кожных вен или телеангиэктазии, которые могут сохраняться длительное время или, напротив, прогрессировать.
Клиническое (физикальное) обследование больных ХВН прово-дится в положении больного стоя. При этом оценивается внешний вид конечности: цвет кожных покровов, наличие и локализация варикозных расширений подкожных вен, телеангиэктазии, нали-чие участков гиперпигментации и индурации кожи голени. В зависимости от степени декомпенсации венозного оттока внешние признаки болезни могут быть от едва различимых до ярко выраженных.
При осмотре больного вер-тикальный и горизонтальный рефлюксы можно достоверно оп-ределить с помощью двух клинических тестов. Не-состоятельность остиального клапана большой подкожной вены определяется путем пробы Гаккенбруха: при резком повыше-нии внутрибрюшного давления (кашель, натуживание) пальпаторно под паховой складкой в проекции сафено-феморального соустья ощущается ретроградная волна крови. Именно она сви-детельствует о несостоятельности клапанного аппарата прокси-мального отдела v.saphena magna. Эту пробу можно повторить, перемещая руку ни-же по ходу ствола большой подкож-ной вены и опреде-ляя несостоятель-ность стволовых клапанов этой ве-нозной магистрали. Горизонтальный рефлюкс определя-ют косвенно: путем пальпации дефектов в апоневрозе в тех местах, где обычно локализуются несо-стоятельные перфоранты.
Отличительными признаками ПТБ от ВБ, кроме анамнеза, являются значи-тельные гемодинамические наруше-ния при наличии не-значительного по-верхностного варикоза (или даже его I отсутствии), выраженного варикозного расширения подкожных вен в области паха и лобка.
Врожденные ангиодисплазии (гипоплазия или агенезия глубоких вен) можно заподозрить в случае появления варикоза в детском воз-расте, атипичной его локализации (за пределами бассейнов большой и малой подкожной вен), сочетания с пигментными пятнами и гипер-трихозом.
Клиническая картина ХВН весьма вариабельна, поскольку зависит от ее причины, локализации венозного рефлюкса, инди-видуальных особенностей венозной системы нижних конечнос-тей и ее компенсаторных возможностей. Поэтому в одном случае проявления ХВН ограничиваются субъективными признаками застоя в ноге (heavy leg — тяжелая нога), в другом — проявлени-ями в виде сосудистых «звездочек», в третьем — только венозным отеком, в четвертом — значительными изменениями подкожных вен без особых жалоб (за исключением тех, которые связаны с косметическим дефектом). Наибо-лее тяжелая форма ХВН характеризуется отеком, целлюлитом, экземой и трофической язвой. В типичных случаях она локализуется над медиальной лодыжкой, имеет слегка припод-нятые, мягкие, закругленные края. В глубине язвы — некроти-ческие ткани и разрастания грануляций. Как правило, имеется суперинфекция с соответствующим флоре характером гнойного отделяемого.
База знаний студента. Реферат, курсовая, контрольная, диплом на заказ
Острый тромбофлебит глубоких вен правой голени — Медицина
Российский Государственный Медицинский Университет
Кафедра общей хирургии педиатрического факультета
Преподаватель Любский А.С.
Дата поступления: 18.04.03
Куратор: ст.3 курса 334 группы
педиатрического факультета РГМУ
Сарычев Евгений Евгеньевич
2 Возраст: 56 лет
4 Место работы: пенсионер
5 Домашний адрес: г. Москва, …
6 Дата поступления: 18.04.03
7 Клинический диагноз: Острый тромбофлебит глубоких вен правой голени.
8 Дата выписки: 28.04.03
Жалобы
Жалобы больного: Боли правой голени, усиливающиеся при ходьбе, отек и покраснение кожи, общая температура тела повышена до 37,6.
Анамнез настоящего заболевания
Со слов пациентки 17.04.03 почувствовала усиливающиеся боли правой голени, так же отмечалось покраснение и отек кожи, общая слабость, тошнота, головокружения, головная боль. В связи с нарастающими болями обратилась в поликлинику по месту жительства, откуда была направлена на госпитализацию врачом районной поликлиники.
Анамнез жизни
Родилась в 12.12.1947 году, единственным ребенком в семье. В школу пошла в 7 лет, в умственном и физическом развитии от сверстников не отставала. Занималась спортом
Наследственность не отягощена.
Профессиональный анамнез: Работала на швейной фабрике. Рабочий день был всегда нормирован, работа была связана с физической нагрузкой. Профессиональных вредностей не отмечает. С 1989 года не работает.
Бытовой анамнез удовлетворительный. Питается 3 раза в день горячей пищей в достаточном количестве, дома.
Эпидемиологический анамнез: инфекционный гепатит, брюшной и сыпной тифы, кишечные инфекции заболевания отрицает. Туберкулез, сифилис, и венерические заболевания отрицает.
Аллергологический анамнез: непереносимость лекарственных средств (пенициллин), шоколад.
Беременностей 6. Родов 3. Протекали тяжело: 3 аборта.
ОРВИ, Ветряная оспа.
Настоящее состояние
. Состояние больного средней тяжести. Положение активное. Телосложение гиперстеническое, деформаций скелета нет. Рост 176 см, вес 83 кг. Подкожно-жировая клетчатка выражена (толщина подкожно-жировой складки над пупком 4 см). Кожные покровы бледно-розовые.
Тургор кожи сохранен, кожа суховата, эластичность не снижена. Видимые слизистые бледно-розового цвета. Лимфатические узлы не увеличены (затылочные, передние и задние шейные, подчелюстные, подмышечные, локтевые, паховые, подколенные, не пальпируются.)
2.Костно-мышечная система. Общее развитие мышечной системы хорошее. Болезненность при пальпации мышц правой голени. Деформаций костей нет, отмечается болезненность в области правого голеностопного сустава. Суставы обычной конфигурации. Форма грудной клетки цилиндрическая. Костный скелет пропорционально и симметрично развит.
3.Эндокринная система. Щитовидная железа не увеличена, мягко эластической консистенции. Симптомы тиреотоксикоза отсутствуют.
4.Сердечно-сосудистая система. Пульс 80 ударов в минуту, ритмичный, ненапряжен, удовлетворительного наполнения, симметричный.
Пальпация сосудов конечностей и шеи: пульс на магистральных артериях верхних конечностей, а также на шее (наружная сонная артерия) и головы (височная артерия) не ослаблен. АД 140/90 мм. рт. ст.
Пальпация области сердца: верхушечный толчок на 3 см кнаружи от среднеключичной линии в пятом межреберье, разлитой, не усиленный, не приподнимающий.
Сердечный толчок не определяется. Эпигастральная пульсация ослабевает на высоте вдоха.
Перкуссия сердца: границы относительной сердечной тупости
на 2 см кнаружи от правого края грудины в 4 межреберье
в 3-м межреберье по l.parasternalis
на 3 см кнаружи от среднеключичной линии в 5 межреберье
Границы абсолютной сердечной тупости
правая левый край грудины в 4 межреберье
верхняя на 4 ребре
левая на 2см кнутри от среднеключичной линии в 5
Аускультация сердца: тоны сердца приглушены, соотношение тонов сохранено во всех точках аускультации, ослаблены на верхушке, ритмичные. Систолический шум, хорошо прослушиваемый на верхушке и точке Боткина. На сосуды шеи и в подмышечную область шум не проводится.
При аускультации крупных артерий шумов не выявлено. Пульс пальпируется на крупных артериях верхних конечностей, а также в проекциях височных и сонных артерий.
5.Система органов дыхания. Форма грудной клетки цилиндрическая, обе половины равномерно участвуют в акте дыхания. Дыхание ритмичное. Частота дыхания 20 в минуту.
Пальпация грудной клетки: грудная клетка безболезненная, эластичная, голосовое дрожание ослаблено над всей поверхностью легких.
Перкуссия легких: при сравнительной перкуссии легких над всей поверхностью легочных полей определяется ясный легочный звук.
Топографическая перкуссия легких:
на уровне остистого отростка
11 грудного позвонка
на уровне остистого отростка
11 грудного позвонка
Высота стояния верхушек легких:
на уровне остистого отростка 7 шейного позвонка
на уровне остистого отростка 7 шейного позвонка
Подвижность легочных краев
Аускультация легких: дыхание везикулярное, ослабленное в нижних отделах легких.
При бронхофонии выявлено ослабление проведения голоса в нижних отделах легочных полей.
6.Система органов пищеварения.
Осмотр ротовой полости: губы сухие, красная кайма губ бледная, сухая, переход в слизистую часть губы выражен, язык влажный, обложен сероватым налетом. Десны розовые, не кровоточат, без воспалительных явлений. Миндалины за небные дужки не выступают. Слизистая глотки влажная, розовая, чистая.
ЖИВОТ. Осмотр живота: живот увеличен в объеме за счет выраженного подкожно-жирового слоя, симметричный с обеих сторон, брюшная стенка в акте дыхания не участвует. При поверхностной пальпации брюшная стенка мягкая, безболезненная, ненапряженная.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются. Аускультация: перистальтика кишечника обычная.
Желудок: границы не определяются, отмечается шум плеска, видимой перистальтики не отмечается. Кишечник: ощупывание по ходу ободочной кишки безболезненно, шум плеска не определяется.
Печень и желчный пузырь. Нижний край печени из подреберной дуги не выходит. Границы печени по Курлову:9,8,7. Желчный пузырь не пальпируется. Симптомы Мюсси, Мерфи, Ортнера отрицательные. Френикус симптом отрицательный. При пальпации точек проекции поджелудочной железы болезненности не наблюдается.
Селезенка не пальпируется, перкуторные границы селезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии.
7.Мочевыделительная система. При осмотре видимых отеков нет, кожа в поясничной области без особенностей. Почки и область проекции мочеточников не пальпируются, поколачивание по поясничной области безболезненно.
8.Нервно-психический статус. Сознание ясное, речь внятная. Больной ориентирован в месте, пространстве и времени. Сон и память сохранены. Зрение снижено, слух и обоняние не нарушены. Со стороны двигательной системы патологии не выявлено. Сухожильные рефлексы без патологии.
Status localis: Патологический процесс захватывает правую голень: на внутренней поверхности правой голени отмечается гиперемия, болезненность и отечность кожи, усиление подкожного венозного рисунка, пульс на магистральной артерии правой нижней конечности (бедренной, подколенной, тыльной артерии стопы) ослаблен.
Регионарные лимфатические узлы размером до 1 см, эластичные подвижные, безболезненные. При пальпации в области патологического процесса отмечается умеренная болезненность.
План обследования больного.
1. клинический анализ крови
2. клинический анализ мочи
3. биохимический анализ крови: АЛТ, АСТ, КФК, ЛДГ5, холестерин, липопротеиды, креатинин, билирубин, натрий, хлор, калий.
Данные лабораторных исследований:
Клинический анализ крови.
гемоглобин 100 гл
эритроциты 4.5 х 10 в 12 степени на литр
цветной показатель 0.6
количество лейкоцитов 9.5 х 10 в 9 степени на литр
Справочник по болезням (2012)
ТРОМБОЗ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
ТРОМБОЗ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ
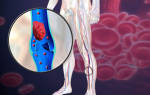
Тромбоз глубоких вен нижних конечностей – формирование одного или нескольких тромбов в пределах глубоких вен нижних конечностей или таза, сопровождаемое воспалением сосудистой стенки. Может осложняться нарушением венозного оттока и трофическими расстройствами нижних конечностей, флегмоной бедра или голени, а также ТЭЛА
Флеботром-боз – первичный тромбоз вен нижних конечностей, характеризующийся непрочной фиксацией тромба к стенке вены
Тромбофлебит – вторичный тромбоз, обусловленный воспалением внутренней оболочки вены (эндофлебит). Тромб прочно фиксирован к стенке сосуда. Поэтому ТЭЛА при тромбофлебите происходит реже, чем при флеботромбозе. Частота. В развитых странах -1:1 000 населения, чаще у лиц старше 40 лет.
Этиология
Венозный стаз, обусловленный тучностью, беременностью, опухолями малого таза, длительным постельным режимом
Приём пероральных контрацептивов
Онкологические заболевания (особенно рак лёгких, желудка, поджелудочной железы)
Патоморфология
Красный тромб, образуемый при резком замедлении тока крови, состоит из эритроцитов, незначительного количества тромбоцитов и фибрина, прикреплённых к сосудистой стенке с одного конца тромба, проксимальный его конец свободно плавает в просвете сосуда
Важнейшая особенность тромбообразования – про-грессирование процесса: тромбы достигают большой протяжённости по длине сосуда
Головка тромба, как правило, фиксирована у клапана вены, а хвост его заполняет все или большую часть крупных её ветвей
В первые 3-4 дня тромб слабо фиксирован к стенке сосуда, возможен отрыв тромба и ТЭЛА
Через 5-6 дней присоединяется воспаление внутренней оболочки сосуда, способствующее фиксации тромба.
Клиническая картина
Глубокий венозный тромбоз (подтверждённый флебографи-ей) имеет классические клинические проявления лишь в 50% случаев.
Первым проявлением заболевания у многих больных может быть ТЭЛА.
Жалобы: чувство тяжести в ногах, распирающие боли, стойкий отёк голени или всей конечности.
Острый тромбофлебит: повышение температуры тела до 39 “С и выше.
Симптом Пратта: кожа становится глянцевой, чётко выступает рисунок подкожных вен
Симптом Пайра: распространение боли по внутренней поверхности стопы, голени или бедра
Симптом Хоманса: боль в голени при тыльном сгибании стопы
Симптом Ловенберга: боль при сдавлении голени манжетой аппарата для измерения АД при величине 80-100 мм рт.ст., в то время как сдавление здоровой голени до 150-180 мм рт.ст. не вызывает неприятных ощущений
На ощупь больная конечность холоднее здоровой.
При тромбозе вен таза наблюдают лёгкие перитонеальные симптомы и иногда динамическую кишечную непроходимость.
Специальные исследования
Флебография (дистальная восходящая) – наиболее точный диагностический метод выявления тромбоза глубоких вен. Рентгеноконтрастное вещество вводят в одну из подкожных вен стопы ниже турникета, слегка сдавливающего лодыжку, чтобы направить движение контрастного вещества в систему глубоких вен
Допплеровское УЗИ подтверждает тромбоз глубоких вен выше уровня колена с точностью до 80-90%. Признаки тромбоза
Отсутствие изменений тока крови в бедренной вене при дыхании, указывающее на непроходимость венозной системы между бедренной веной и сердцем
Отсутствие увеличения кровотока по бедренной вене при быстром изгнании крови из вен голени указывает на непроходимость глубоких вен между голенью и бедром
Замедление скорости кровотока в бедренной, подколенной и передних большеберцовых венах
Различия между ультразвуковыми находками на поражённой и здоровой конечности
Импедансная плетизмография. После ослабления манжеты, сдавливавшей голень с силой, достаточной для временной окклюзии вен, определяют изменение объёма кровенаполнения голени. Проба позволяет диагностировать глубокий венозный тромбоз выше уровня колена с точностью до 90%
Сканирование с использованием 1251-фибриногена. Для определения включения радиоактивного фибриногена в сгусток крови выполняют серийное сканирование обеих нижних конечностей. Метод наиболее эффективен для диагностики тромбоза вен голени.
Дифференциальный диагноз
Разрыв синовиальной кисты (киста Бейкера]
Сдавление вены извне опухолью или увеличенными лимфатическими узлами
Растяжение или разрыв мышц.
Лечение:
Пациентов с глубоким флеботромбозом голени (т.е. дистальнее системы подколенных вен) ведут консервативно в амбулаторных условиях. Всем другим пациентам показано лечение в условиях хирургического стационара
Назначают строгий постельный режим в течение 7-10 дней с возвышенным положением больной конечности. Тепловые процедуры противопоказаны.
Постельный режим в течение 1-5 дней, потом постепенное восстановление нормальной физической активности с отказом от длительного обездвиживания
Первый эпизод глубокого флеботромбоза необходимо лечить в течение 3-6 мес, последующие эпизоды – не менее года
Во время введения гепарина в/в определяют время свёртывания крови.
Если через 3 ч после введения 5 000 ЕД время свёртывания превышает исходное в 3-4 р, а через 4 ч – в 2-3 р, введённую дозу считают достаточной. Если свёртываемость крови существенно не изменилась, увеличивают первоначальную дозу на 2 500 ЕД. Необходим контроль за тромбоцитами крови, при их снижении меньше 75х109/л введение гепарина следует прекратить
При лечении фенилином необходимо ежедневно контролировать ПТИ до достижения необходимых значений (предельное – 25-30%), затем еженедельно в течение нескольких недель, после чего (при стабилизации) ежемесячно в течение всего времени приёма препарата
Следует учитывать возможность значительного кровотечения (например, гематурии или желудочно-кишечного кровотечения), поскольку антикоагулянтная терапия часто демаскирует рак, язвенную болезнь или артериовенозные пороки. Консервативная терапия
Поясничная новокаиновая блокада по АВ Вишневскому
Антикоагулянты, фибринолитические препараты (эффективны в самой ранней, обычно редко распознаваемой стадии венозного тромбоза, на более поздних сроках тромболиз может вызвать фрагментацию тромба и возникновение ТЭЛА; противопоказаны без установки кава-фильтра при илеофеморальном тромбозе), реополиглюкин, реоглюман; при тромбофлебите – антибиотики широкого спектра действия. Дозы препаратов – см. Тромбоз воротной вены.
Хирургическое лечение – при флотирующем тромбе показана установка в нижнюю полую вену кава-фильтра на уровне ниже почечных вен.
Осложнения
Белая болевая флегмазия возникает вследствие спазма артерий, располагающихся рядом с тромбиро-ванной веной. Клиническая картина: выраженный болевой синдром, конечность бледная, холодная на ощупь, пульсация периферических сосудов отсутствует или резко ослаблена. Состояние трудно дифференцировать от острых нарушений артериального кровообращения (при эмболии артерии явления артериальной непроходимости наступают сразу, а при тромбофлебите – к концу первых суток)
Синяя болевая флегмазия вторична по отношению к белой флегма-зии: почти весь отток крови от конечности перекрыт в результате окклюзии бедренной и подвздошных вен. Клиническая картина: цианоз конечности с обширным отёком и сильной болью при пальпации, отсутствие пульса. Чаще поражается левая нога. В последующем возникает гангрена. Может возникнуть шок, вызванный депонированием значительного количества крови в поражённой конечности
Гнойное расплавление тромба – при остром тромбофлебите с формированием абсцесса, а иногда флегмоны или септикопиемии. При гнойном тромбофлебите характерна флюктуация в области размягчения
ТЭЛА, характеризующаяся резким нарушением кровообращения и внешнего дыхания, а при перекрытии небольших ветвей – симптомами образования геморрагических инфарктов лёгкого. Течение и прогноз
Около 20% нелеченых проксимальных (т.е. выше голени) глубоких флеботромбозов прогрессирует в ТЭЛА, в 10-20% случаев летальную. При агрессивной антикоагулянтной терапии смертность снижается в 5-10 раз
Глубокие флеботромбозы вен голени никогда не приводят к клинически значимым
тромбоэмболическим осложнениям и поэтому не требуют антикоагу-лянтной терапии. Однако тромбы из глубоких вен голени могут проникать в проксимальную венозную систему, поэтому при опасности такого проникновения пациентам назначают импедансную плетизмографию или дуплексное УЗИ каждые 3-5 дней в течение 10 дней, а при проникновении – антикоагулянтную терапию. Профилактика
Ранние движения после операции
Использование эластических чулков, сдавливающих поверхностные вены ноги и увеличивающих кровоток в глубоких венах
Периодическая компрессия голени при помощи пневматической манжеты увеличивает скорость кровотока в нижних конечностях и помогает предотвратить стаз крови
Веноконстрикторы (дигидроэрготамин, детралекс) также увеличивают скорость кровотока по глубоким венам
Гепарин, назначаемый в профилактических дозах до и после операции (по 2 500-5 000 ЕД n/k каждые 6-12 ч), эффективно предупреждает тромбоз глубоких вен.
История болезни больной с заболеванием острого тромбофлебита глубоких вен правой голени
1.Ф.И.О. Сарычева Евгения Павловна
2.Возраст: 56 лет
4.Место работы: пенсионер
5.Домашний адрес: г. Москва
6.Дата поступления: 18.04.13
7.Клинический диагноз: Острый тромбофлебит глубоких вен правой голени.
8.Дата выписки: 28.04.13
Жалобы больного: Боли правой голени, усиливающиеся при ходьбе, отек и покраснение кожи, общая температура тела повышена до 37,6.
Анамнез настоящего заболевания
Со слов пациентки 17.04.13 почувствовала усиливающиеся боли правой голени, так же отмечалось покраснение и отек кожи, общая слабость, тошнота, головокружения, головная боль. В связи с нарастающими болями обратилась в поликлинику по месту жительства, откуда была направлена на госпитализацию врачом районной поликлиники.
Родилась в 12.12.1947 году, единственным ребенком в семье. В школу пошла в 7 лет, в умственном и физическом развитии от сверстников не отставала. Занималась спортом
Наследственность не отягощена.
Профессиональный анамнез: Работала на швейной фабрике. Рабочий день был всегда нормирован, работа была связана с физической нагрузкой. Профессиональных вредностей не отмечает. С 1989 года не работает.
Бытовой анамнез удовлетворительный. Питается 3 раза в день горячей пищей в достаточном количестве, дома.
Эпидемиологический анамнез: инфекционный гепатит, брюшной и сыпной тифы, кишечные инфекции заболевания отрицает. Туберкулез, сифилис, и венерические заболевания отрицает.
Аллергологический анамнез: непереносимость лекарственных средств (пенициллин), шоколад.
Беременностей 6. Родов 3. Протекали тяжело: 3 аборта.
ОРВИ, Ветряная оспа.
1. Состояние больного средней тяжести. Положение активное. Телосложение гиперстеническое, деформаций скелета нет. Рост 176 см, вес 83 кг. Подкожно-жировая клетчатка выражена (толщина подкожно-жировой складки над пупком 4 см). Кожные покровы бледно-розовые.
Тургор кожи сохранен, кожа суховата, эластичность не снижена. Видимые слизистые бледно-розового цвета. Лимфатические узлы не увеличены (затылочные, передние и задние шейные, подчелюстные, подмышечные, локтевые, паховые, подколенные, не пальпируются.)
2.Костно-мышечная система. Общее развитие мышечной системы хорошее. Болезненность при пальпации мышц правой голени. Деформаций костей нет, отмечается болезненность в области правого голеностопного сустава. Суставы обычной конфигурации. Форма грудной клетки цилиндрическая. Костный скелет пропорционально и симметрично развит.
3.Эндокринная система. Щитовидная железа не увеличена, мягко эластической консистенции. Симптомы тиреотоксикоза отсутствуют.
4.Сердечно-сосудистая система. Пульс 80 ударов в минуту, ритмичный, ненапряжен, удовлетворительного наполнения, симметричный.
Пальпация сосудов конечностей и шеи: пульс на магистральных артериях верхних конечностей, а также на шее (наружная сонная артерия) и головы (височная артерия) не ослаблен. АД 140/90 мм. рт. ст.
Пальпация области сердца: верхушечный толчок на 3 см кнаружи от среднеключичной линии в пятом межреберье, разлитой, не усиленный, не приподнимающий.
Сердечный толчок не определяется. Эпигастральная пульсация ослабевает на высоте вдоха.
Перкуссия сердца: границы относительной сердечной тупости:
правая на 2 см кнаружи от правого края грудины в 4 межреберье
верхняя в 3-м межреберье по l.parasternalis
левая на 3 см кнаружи от среднеключичной линии в 5 межреберье
Границы абсолютной сердечной тупости:
правая – левый край грудины в 4 межреберье
верхняя – на 4 ребрее
левая на 2см кнутри от среднеключичной линии в 5 межреберье.
Аускультация сердца: тоны сердца приглушены, соотношение тонов сохранено во всех точках аускультации, ослаблены на верхушке, ритмичные. Систолический шум, хорошо прослушиваемый на верхушке и точке Боткина. На сосуды шеи и в подмышечную область шум не проводится. При аускультации крупных артерий шумов не выявлено. Пульс пальпируется на крупных артериях верхних конечностей, а также в проекциях височных и сонных артерий.
5.Система органов дыхания. Форма грудной клетки цилиндрическая, обе половины равномерно участвуют в акте дыхания. Дыхание ритмичное. Частота дыхания 20 в минуту.
Пальпация грудной клетки: грудная клетка безболезненная, эластичная, голосовое дрожание ослаблено над всей поверхностью легких.
Перкуссия легких: при сравнительной перкуссии легких над всей поверхностью легочных полей определяется ясный легочный звук.
Аускультация легких: дыхание везикулярное, ослабленное в нижних отделах легких.
При бронхофонии выявлено ослабление проведения голоса в нижних отделах легочных полей.
6.Система органов пищеварения.
Осмотр ротовой полости: губы сухие, красная кайма губ бледная, сухая, переход в слизистую часть губы выражен, язык влажный, обложен сероватым налетом. Десны розовые, не кровоточат, без воспалительных явлений. Миндалины за небные дужки не выступают. Слизистая глотки влажная, розовая, чистая.
ЖИВОТ. Осмотр живота: живот увеличен в объеме за счет выраженного подкожно-жирового слоя, симметричный с обеих сторон, брюшная стенка в акте дыхания не участвует. При поверхностной пальпации брюшная стенка мягкая, безболезненная, ненапряженная.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная, плотноэластической консистенции сигмовидная кишка. Слепая и поперечно-ободочная кишка не пальпируются. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не определяются. Аускультация: перистальтика кишечника обычная.
Желудок: границы не определяются, отмечается шум плеска, видимой перистальтики не отмечается. Кишечник: ощупывание по ходу ободочной кишки безболезненно, шум плеска не определяется.
Печень и желчный пузырь. Нижний край печени из подреберной дуги не выходит. Границы печени по Курлову:9,8,7. Желчный пузырь не пальпируется. Симптомы Мюсси, Мерфи, Ортнера отрицательные. Френикус симптом отрицательный. При пальпации точек проекции поджелудочной железы болезненности не наблюдается.
Селезенка не пальпируется, перкуторные границы селезенки: верхняя в 9 и нижняя в 11 межреберье по средней подмышечной линии.
7.Мочевыделительная система. При осмотре видимых отеков нет, кожа в поясничной области без особенностей. Почки и область проекции мочеточников не пальпируются, поколачивание по поясничной области безболезненно.
8.Нервно-психический статус. Сознание ясное, речь внятная. Больной ориентирован в месте, пространстве и времени. Сон и память сохранены. Зрение снижено, слух и обоняние не нарушены. Со стороны двигательной системы патологии не выявлено. Сухожильные рефлексы без патологии.
Status localis: Патологический процесс захватывает правую голень: на внутренней поверхности правой голени отмечается гиперемия, болезненность и отечность кожи, усиление подкожного венозного рисунка, пульс на магистральной артерии правой нижней конечности (бедренной, подколенной, тыльной артерии стопы) ослаблен.
Регионарные лимфатические узлы размером до 1 см, эластичные подвижные, безболезненные. При пальпации в области патологического процесса отмечается умеренная болезненность.
План обследования больного.
1.клинический анализ крови
2.клинический анализ мочи
3.биохимический анализ крови: АЛТ, АСТ, КФК, ЛДГ5, холестерин, липопротеиды, креатинин, билирубин, натрий, хлор, калий.
Данные лабораторных исследований:
Клинический анализ крови.
гемоглобин 100 гл
эритроциты 4.5 х 10 в 12 степени на литр
цветной показатель 0.6
количество лейкоцитов 9.5 х 10 в 9 степени на литр
удельный вес 1012
лейкоциты 1-2 в поле зрения
эритроциты свежие 0-2 в поле зрения
эпителий плоский 1-3 в поле зрения
Биохимический анализ крови:
Холестерин общий(моль/л) 4,7
Время, свертывая крови 7 мин 10 сек
Фибринолитическая активность 16,7%
Протромбин время 83%
Ретракция кровяного сгустка 50%
Клинический диагноз: Острый тромбофлебит глубоких вен правой голени.
Диагноз поставлен на основании клинических данных: повышение температуры до 38 С, сильные боли в правой голени, отек и гиперемия стопы и голени, нарастающее увеличение окружности голени в сравнении со здоровой, пальпаторная болезненность по ходу сосудистого пучка.
2. Алгоритм оказания неотложной помощи:
1. Обезболивающие препараты (анальгин) и десенсибилизирующие (димедрол, супрастин).
2. Спазмолитики (папаверин, платифиллин).
3. Антикоагулянты прямого действия (гепарин 5000ед в/в)
4. Мазевый компресс на нижнюю конечность до с/з бедра.
5. Конечности придают возвышенное положение на подушках.
6. Антибиотики широкого спектра действия (цефалоспорины, аминогликозиды).
7. Транспортировка больного санитарным транспортом в хирургическое отделение в положении лежа с приподнятой больной конечностью, уложенной на шину Беллера.