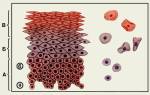
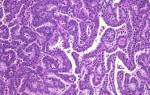
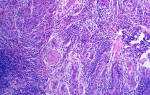
Нерезко выраженные изменения клеток плоского эпителия
Симптомы и признаки дисплазии шейки матки — нюансы операции
Дисплазия шейки матки – это серьезная патология женской сферы, чаще встречающаяся у молодых девушек в возрасте от 25 до 35 лет. Она является заболеванием, которое предшествует развитию онкологического процесса, поэтому нелеченая дисплазия со временем переходит в рак.

Болезнь тяжело диагностировать, поскольку она редко провоцирует появление выраженных симптомов, обычно изменения в шейки обнаруживают во время профилактических осмотров у гинеколога.
Лечение осуществляется двумя основными методиками – консервативная терапия и хирургическое вмешательство.
Решение по поводу способа лечения должен принимать опытный врач, поскольку важно учесть множество факторов, например, степень поражения органа, возраст больной или наличие сопутствующих патологий.
Что такое дисплазия
Шейка – это часть матки, состоящая в основном из мышечной ткани, которая сверху покрыта многослойным эпителием (слизистым шаром), а внутри – цилиндрическим.

Именно структурные изменения в эпителиальных клетках первого вида, приводящие к их атипичному строению, называются дисплазией (неоплазией).
В гинекологии выделяют несколько клеточных слоев плоского эпителия:
- базальный – самый глубокий шар, он размещается на грани слизистого эпителия и мышечных волокон. Тут возникают новые клетки, которые по мере дозревания продвигаются к поверхностному эпителию;
- парабазальный – функционально не отличается от базального шара, но парабазальные клетки более зрелые, обладают округлой формой;
- промежуточный и интраэпителиальный – тут полностью заканчиваются рост и развитие клеток;
- поверхностный – внешний шар, который прикрывает более молодой эпителий, защищая его от негативного воздействие, например, от инфекций. Клетки быстро отмирают и отшелушиваются, уступая место новым структурным единицам.
Дисплазия шейки матки – это болезнь, которая характеризуется структурными изменениями в эпителии. Слои перемешиваются между собой, клетки увеличиваются в размерах и изменяют строение – появляются лишние ядра, исчезает форма.
Причины
Основная причина, ведущая к развитию дисплазии шейки матки, – это особый папилломавирус, атакующий человека. Существует более 80 типов инфекции, но только 30 из них приводят к болезням шейки матки или других половых органов.
13 типов ВПЧ обладают высоким риском возникновения онкологического процесса, а при заражении 16 или 18 вирусом рак развивается более чем в 80% случаев.
Далеко не во всех случаях инфицирование папилломавирусом приводит к онкологии. Чтобы возникла дисплазия эпителия, которая затем перерастет в рак, нужны провоцирующие факторы:
- наличие у женщины паритета, то есть многочисленных родов в анамнезе;
- длительное использование гормональных препаратов в качестве защиты от нежелательной беременности. При приеме таблетированных форм контрацептивов в течение пяти лет риск атипических изменений в шейке маткивозрастает вдвое;
- наличие онкологических изменений в пенисе партнера;
- резкие гормональные скачки – беременность, использование посткоитальной контрацепции, менопауза;
- употребление табака – даже пассивное курение увеличивает риск развития неоплазии;
- гиповитаминоз – наиболее опасна недостача витаминов А и С;
- снижение защитных сил организма – СПИД, прием иммуносупрессоров, стрессовые состояния, истощение иммунитета диффузными инфекциями;
- наличие инфекций в половых путях, хронических воспалений.
Также к предрасполагающим факторам относят ранние беременности (до наступления 18 лет), травмы во время абортов или родов, половую жизнь, начатую в юном возрасте. Кроме того, большую роль играет наследственность.
Важно! Девушки, в роду которых женщины страдали от онкологии, должны внимательно следить за своим здоровьем и регулярно посещать гинеколога для профилактических осмотров.

Симптомы и признаки
Не существует характерных симптомов дисплазии шейки матки, только в запущенных формах могут появляться незначительные выделения с кровью или дискомфорт внизу живота.
Обычно атипиюклеток выявляют во время профилактических осмотров, или когда девушка обращается к гинекологу за помощью в лечении других заболеваний.
Часто на фоне дисплазии шейки матки появляется эрозия, поэтому при наличии такого дефекта важно провести детальную диагностику.
Признаки, которые могут свидетельствовать о развитии патологии:
- изменение характера или количества выделений из влагалища;
- появление прожилок крови во влагалищной слизи, особенно после полового акта;
- дискомфорт или болезненность при проникновении во время секса.
Наличие симптоматики – это необязательный фактор для постановки диагноза, обычно признаки появляются уже при 3 степени дисплазии шейки матки. В остальных случаях болезнь можно распознать, только проведя онкоцитологическое исследование.

Степени и виды дисплазии
Заболевание не поражает все ткани одномоментно. Вначале изменяется строение более глубоких структур, а с развитием неоплазии процесс постепенно распространяется на все типы клеток многослойного эпителия.
Нерезко выраженные изменения клеток плоского эпителия
помогите, пожалуйста, разобраться.
Есть 5 онкоцитологий
1. Август.
Лаборатория – ГУЗ ГП 218 УЗ СВАО
Соскоб получен: влагалище, экзоцервикс, эндоцервикс
Цитограмма соответствует воспалительному процессу слизистой оболочки (вагинит, экзоцервицит, эндоцервицит); изменениям, характерным для папилломавирусной инфекции?; выраженным изменениям клеток плоского эпителия: умеренной дисплазии (Д II)
2. Начало Октября.
Лаборатория – Межрайонная цитологическая лаборатория при ГП № 120
Соскоб взят: канал
Эндоцервикоз (и железистая эрозия), ВПЧ, дисплазия II-III степени
3. Начало Ноября
Лаборатория – ГУЗ ГП 218 УЗ СВАО
Соскоб получен: влагалище, экзоцервикс, эндоцервикс
Цитограмма соответствует нерезко выраженным изменениям клеток плоского эпителия: изменениям характерным для папилломавиросной инфекции
4. Середина Ноября
Лаборатория – ГКБ № 40
№1 – эдоцервикс, № 2 – экзоцервикс (могу ошибаться т.к. сложно прочитать)
Ш 1,2 – плоский и цилиндрический эпителий без атипии, лейкоциты в скудном количестве
С 1,2 цитограмма воспаления, дисплазия неуточненной степени (плоского эпителия)
5. Конец Ноября
Лаборатория – ФГУ МНИОИ им. П.А. Герцена
Объект исследования: 1 – мазки с ш/матки; 2 – мазки с ц/канала
1 – плоский эпителии поверхностных слоев, признаки ВПЧ
2 – цитологическая картина cin III, признаки вирусной инфекции
Также в конце ноября был пересмотрен в Герцена самый первый анализ (от августа): цитограмма соответствует диагнозу cin III (тяжелая дисплазия плоского эпителия с переходом в cr in situ).
Так же есть положительный анализ на ВПЧ 16 и кальпоскопия от начала ноября:
Эктопия: не опред.
Зона трансформации: нет
Другие доброкачественные изменения слизистой: не определ.
Клинически выраженное заболевание шейки матки: нет кл. признаков
Реакция на уксусную кислоту: умер. выражена
Проба Шиллера: У+
Пожалуйста, помогите разобраться:
1. Что у меня – дисплазия или рак?
2. Это дисплазия/рак только цервикльного канала или шейки тоже?
3. Какое лечение необходимо при дисплазии/раке цервикального канала?
4. Возможна ли после такого лечения беременность? Через какое время?
Поясню почему столько анализов в разных местах: первый в женской консультации (с него все началось). Далее меня направили в онкодиспансер, там так же взяли анализ. Затем по рекомендации из онкодиспансера направили с сороковую больницу. Там врач сказал, что ему не понятно какой у меня диагноз, и сказал сдать еще один анализ. Т.к. он не внес ясности, у меня взяли еще один анализ уже в больнице. В нем – неопределенная степень. После чего из больницы меня направили для консультации в Герцена. Там взяли новый анализ и сказали пересмотреть самый первый.
Не проводилось никакого лечения, только посылают меня из кабинета в кабинет, а время то идет, не знаю, что делать…
Заранее спасибо за ответ!
Уважаемые доктора, помогите разобраться, пожалуйста!
Цитология показывала дисплазию 3. РДВ + НБШМ, так же дисплазия 3. В августе 2012 сделали конизацию:
1. Конус. В шейке матки в зоне трансформации очаговая CIN III (тяжелая дисплазия / carcinoma in situ) с вовлечением крипт.
2. Край резекции цервикального канала. В крае резекции цервикального канала без патологических изменений.
3.Отдельно присланы кусочки слизистой оболочки общим объемом 0,5 см. куб. Кусочки эндоцервикса с микрогландулярной гиперплазией и фокусом койлоцитарной CIN III.
В октябре 2012 сделали еще одну конизацию:
1. Края резекции эндоцервикса.
2. Края резекции экзоцервикса.
3. Шейка матки.
В конусе шейки матки на фоне цервикальной эктопии в метаплазированном многослойном плоском эпителии отмечена микроинвазивная плоскоклеточная карцинома с инвазивным ростом глубиной до 2-3 мм. В крае резекции эдоцервикса – признаки разрастания микроинвазивной карциномы глубиной до 2 мм. В крае резекции экзоцервикса опухолевого роста не выявлено, в покровном многослойном плоском эпителии дистрофические изменения.
Через полтора месяца после второй конизации (декабрь 2012) взяли цитологию: в полученном материале среди пролиферирующего цилиндрического эпителия и участков метаплазированного эпителия просматриваются небольше группы клеток плоского эпителия, которые можно отнести к дисплазии. Диагностического материала мало. Выражен воспалительный компонент.
После чего меня отпустили на три месяца, до марта. В марте цитология точно такая же, как в декабре.
15 апреля провели высокую ампутацию шейки матки. Гистология еще не готова.
Я не могу понять следующее:
1. В октябре опухоль была удалена полностью или нет? Что значит в крае резекции эндоцервикса признаки разрастания ГЛУБИНОЙ до 2 мм? Если бы ШИРИНОЙ, я бы еще поняла.
2. По гистологии от октября, получается стадия Т1А1. Для этой стадии высокой ампутации шейки матки (без лимфоузлов и клетчатки) достаточно или нет?
3. Инвазия до 3 мм была выявлена в октябре, а шейку удалили в апреле, т.е. через 5 месяцев. Если в октябре опухоль была удалена не полностью, значит все эти 5 месяцев она росла и инвазия стала больше. Если гистология покажет большую инвазию, что мне делать, идти на повторную операцию (Вертгейма) или сначала на лучи, потом на операцию. У меня есть лечащий врач, он, наверное, скажет, что делать, но перед тем, как пойду к нему на прием, хотелось бы узнать еще несколько профессиональных мнений, т.к. мой рак был обнаружен еще в 2010 году на этапе дисплазии, но меня по месту жительства лечили ФДТ. В прошлом году я обратилась к другому врачу, он сделал конизации, а там уже рак. У меня такое чувство, что болезнь всегда на шаг впереди. Дайте совет, пожалуйста.
отпустить пациента на наблюдение с положительным краем резекции с карциномой – как минимум странная тактика, как и высокая ампутация шейки. в вашем случае после последней конизации шейки с положительным краем резекции была показана операция Вертгейма или, как минимум, радикальная трахилэктомия.
осталось только дождаться результатов ампутации шейки матки
Владимир Борисович, спасибо за ответ!
а по результатам гистологии после ампутации, возможен вариант, что мне не потребуется дальнейшее лечение? Просто мне кажется, что оно в любом случае потребуется, но тогда можно результатов гистологии не ждать, а сейчас уже планировать оп. Вертгейма? И лучевой терапии скорее всего не избежать?
Скажите, пожалуйста, что с оставшейся после второй конизации опухолью могло произойти за 5 месяцев? До какой стадии она могла распространиться за это время?
Мне очень хочется понимать к чему готовиться. Смогу ли я работать параллельно с лечением и после его окончания.
Изменение клеточного состава мазков из шейки матки и влагалища в течение менструального цикла и в различных возрастных группах
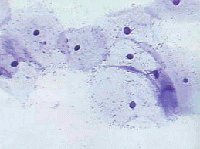
Рис. 22. Пролиферативная фаза: в мазке промежуточные и поверхностные клетки. Цитоплазма большинства клеток цианофильна. Окрашивание по Папаниколау. х 250
Рис. 23. Овуляторная фаза: клетки расположены разрозненно и в небольших скоплениях. Цитоплазма светлая. Окрашивание по Романовскому. х 250
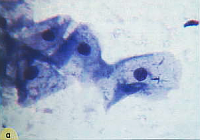
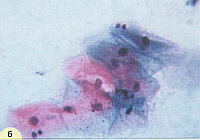
Рис. 24. Секреторная фаза: а – промежуточные клетки, расположены в группах, цитоплазма с завернутыми краями Окрашивание по Романовскому. х 500;
Рис. 24. Секреторная фаза: б – поверхностные и промежуточные клетки с незрелой (сине-зеленого цвета) и зрелой цитоплазмой (розового цвета с гранулами гликогена). Окрашивание по Папаниколау. х 400;
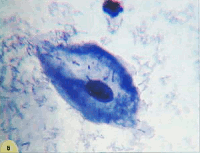
Рис. 24. Секреторная фаза: в – промежуточная клетка (ладьевидная). Ядро среднего размера, цитоплазма с завернутыми краями. Лактобациллы. Окрашивание по Романовскому. х 1000;
Рис. 24. Секреторная фаза: г – клетки расположены в скоплениях, цитоплазма в разрозненно расположенных клетках (в центре – поверхностная и промежуточная клетки) с “завернутыми” краями. Окрашивание по Папаниколау. х 250
Рис. 25. Беременность – реактивные изменения эпителия. Клетки с укрупненными гиперхромными ядрами. Хроматин распределен равномерно: а – цитоплазма плотная; б – вакуолизированная. Мазок из шейки матки. Окрашивание по Романовскому. х 600
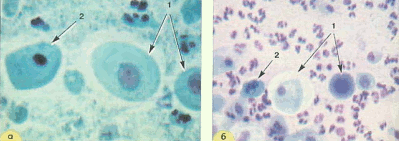
Рис. 26. Атрофический тип мазка. Клетки парабазального слоя овальной и округлой формы (1), клетки с пикнотичным ядром (псевдопаракератоз)(2). Фон зернистый, лейкоциты: a – окрашивание по Папаниколау. х 250; б – окрашивание по Папенгейму. х 160
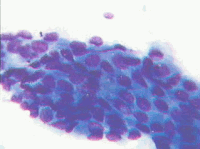
Рис. 27. Атрофический тип мазка. Клетки парабазального слоя, нити фибрина, единичные эритроциты и лейкоциты. Окрашивание по Романовскому. х 500
Рис. 28. Парабазальные клетки, расположенные в пласте. Клетки небольших размеров, ядра занимают центральную часть. Окрашивание по Романовскому. х 500
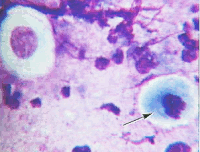

Рис. 29. Атрофический тип мазка. Много лейкоцитов, нити фибрина, псевдопаракератоз: пикнотичное ядро, распадающееся на глыбки (отмечено стрелкой). Окрашивание по Романовскому. х 500
Рис. 30. Менопауза 6 лет. Преимущественно промежуточные клетки. Клетка с пикнотичным ядром – псевдопаракератоз (отмечено стрелкой). Окрашивание по Романовскому. х 500

Рис. 31. Атрофическийтип мазка. Клетки базально-парабазального слоя, “голые” ядра парабазальных клеток (отмечены стрелками). Окрашивание оп Романовскому. х 160. 400
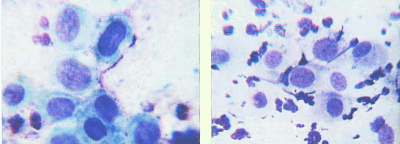
Рис. 32. Атрофическийтип мазка. Реактивные изменения в эпителии. Клетки с укрупненными ядрами, контуры ядер ровные, четкие, хроматин распределен равномерно. Окрашивание по Романовскому. х 500. 400
У новорожденных в течение первых дней после рождения клеточный состав идентичен составу влагалищного мазка матери перед родами и представлен преимущественно промежуточными клетками и небольшим числом поверхностных. Мазки характеризуются отсутствием лейкоцитов, эритроцитов и бактериальной флоры. В течение месяца характер мазка меняется на атрофический тип. Преобладают парабазальные клетки, имеется небольшое число промежуточных, лейкоциты, необильная коккобациллярная флора.
За 3 – 6 лет до первой менструации (менархе) мазки состоят преимущественно из промежуточных клеток, лейкоциты отсутствуют, появляется физиологическая флора (B. vaginalis, B. Doderlein), иногда бактериальный цитолиз. Примерно за 18 месяцев до менархе начинаются циклические изменения в эпителии влагалища, связанные с ростом фолликула и дегенерацией его без образования желтого тела.
Женщины репродуктивного возраста
Изменения мазков в репродуктивном возрасте соответствуют четырем основным периодам менструального цикла:
менструальная фаза – в мазках эритроциты, лейкоциты, кокки. Клетки эндометрия, промежуточные и поверхностные клетки
пролиферативная фаза (фолликулиновая) – уменьшается число лейкоцитов, увеличивается число поверхностных клеток (рис.22). На 6 – 10 день цикла в мазках можно обнаружить плотные округлые или вытянутые скопления из дегенеративно измененных клеток эндометрия, окруженных гистиоцитами (exsodus – исход менструации)
овуляторная фаза – сопровождается максимально выраженным созреванием клеток. Во время овуляции клетки максимально плоские, располагаются преимущественно разрозненно (рис.23)
секреторная фаза (прогестероновая) (рис.24) – под действием прогестерона на 6 – 10 день после овуляции постепенно увеличивается число складчатых клеток, клеток с четкими границами. Перед менструацией мазок представлен преимущественно навикулярными клетками, большинство из которых расположено в скоплениях.
В первом триместре беременности устанавливается типичная для беременности картина мазка. После 14 недели эффект, связанный с продукцией гормонов плацентой, выражен. Преобладают навикулярные клетки или при наличии палочек Дедерлейна – “голые” ядра промежуточных клеток. Идеально нормальным для беременной после 3 – 5 месяцев является промежуточно-клеточный тип.
При беременности могут встречаться клетки с укрупненными ядрами, появление которых связано с гормональными изменениями. Клетки окрашиваются интенсивно, ядра обычно гиперхромные, хроматин распределен равномерно (рис.25)
Изменения в мазках сходны с изменениями в пременархе. Сначала отмечаются циклические изменения, не сопровождающиеся менструацией. Затем мазок состоит их промежуточных клеток без циклических вариаций, позже развивается полная атрофия эпителия, и мазки представлены клетками парабазальных слоев и мелкими “псевдопаракератотическими” клетками с интенсивно-базофильной блестящей цитоплазмой, мелким пикнотичным ядром или его фрагментами (кариорексис) (рис.26 – 30).
У некоторых женщин прекращение менструации не сопровождается выраженными атрофическими изменениями, что, возможно, связано с функцией надпочечников, на протяжении всей жизни сохраняется промежуточно-клеточный тип мазка, иногда с присутствием поверхностных клеток (рис.30).
Нередко такой тип мазка отмечают у пожилых женщин, продолжающих вести активную сексуальную жизнь.
Дегенеративные изменения клеток в постменопаузе могут сопровождаться цитолизом. В этом случае в мазках обнаруживают клетки парабазального типа и “голые” овальные ядра разрушенных клеток (рис.31).
Иногда атрофические изменения в мазках сопровождаются увеличением ядер реактивного характера (рис.32).
Начинающие цитологи могут принять эти изменения за дисплазию или даже рак.
В отличие от дисплазии увеличение ядер не сопровождается другими признаками, характерными для предопухолевых процессов и рака, и является обратимым.
Ключевые клетки и реактивные изменения эпителия в мазке
Мне 21 год, после родов прошло 3года, появились белые выделения. Сдала влагалищный мазок показало что там ключевые клетки и реактивные изменения эпителия. Значит ли что имеет место ИППП? Гонококов и хламидий не выявлено, только повышенное количество лейкоцитов. На прием через три дня, а я переживаю..
Ответы
Лариса Скопина

Здравствуйте, Ника! Реактивные изменения эпителия в мазке означает, что есть вялотекущее воспаление во влагалище, а обнаружение лейкоцитов в повышенном количестве подтверждает факт воспаления. Ключевые клетки — это клетки влагалища, связанные(склеенные) с коккобактериями и являются диагностическим признаком гарднереллеза. По другому, гарднереллез еще называется бактериальным вагинозом, при котором нормальная микрофлора влагалища (лактобактерии, молочные палочки) заменяется патологической анаэробной флорой, нарушается нормальная кислая среда влагалища. При баквагинозе часто обнаруживаются выделения с характерным «рыбным» запахом. Это частое невоспалительное заболевание у женщин, оно не является ИППП. Чаще возникает на фоне использования спринцеваний и применения внутриматочной спирали, при смене полового партнера. Заболевание не опасное, но лечить его нужно, поскольку оно будет предрасполагать к возникновению других воспалительных заболеваний (половым инфекциям), грибковым болезням, влияет отрицательно на течение беременности. Мужчины редко заражаются баквагинозом, лишь при сильном снижении иммунитета, особенно если раньше у них имелись урологические проблемы (простатит). Если у мужчины нет никаких симптомов, то лечить его нет надобности. Лечение женщины проводится антибиотиками.
Хочу сказать, что сам по себе баквагиноз не является воспалительной реакцией, при нем не должны увеличиваться в мазке лейкоциты, а если они имеются (так же как и реактивные изменения эпителия), то это говорит о возможном присутствии другой патологической флоры (на фоне баквагиноза), ее нужно выявить, исследовав мазок методом ПЦР на все половые инфекции(уреаплазмоз, микоплазмоз), трихомоноз.
| 31.03.13 |
|
||||
|