Цитограмма с патологией плоского эпителия lsil hpv
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
- при профилактических осмотрах цитологические мазки следует брать у женщин независимо от жалоб, наличия или отсутствия изменений слизистой оболочки. Цитологическое исследование следует повторять не реже, чем раз в три года;
- желательно получать мазки не ранее, чем на 5-е сутки менструального цикла и не позднее, чем за 5 суток до предполагаемого начала менструации;
- нельзя брать материал в течение 48 ч после полового контакта, использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в т. ч. кремов для выполнения ультразвукового исследования;
- беременность – не лучшее время для скрининга, так как возможны неправильные результаты, но, если нет уверенности, что женщина придет на обследование после родов, лучше мазки взять;
- при симптомах острой инфекции желательно получать мазки с целью обследования и выявления патологических изменений эпителия, этиологического агента; также необходим цитологический контроль после лечения, но не ранее, чем через 2 мес. после окончания курса.
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
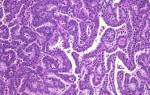
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
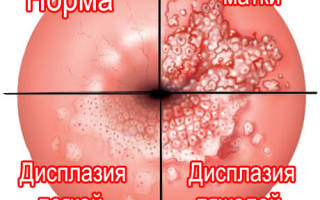
Lsil шейки матки
Патологические изменения шейки матки могут протекать по доброкачественному и злокачественному сценариям. К неопухолевым процессам относят эрозии, полипы, эктропион, простую лейкоплакию, эктопию. Рак шейки матки имеет злокачественную природу. Промежуточное положение занимают предраковые изменения – дисплазии, которые еще называют цервикальными интраэпителиальными неоплазиями ЦИН (Cervical Intraepithelial Neoplasia-CIN).
Синонимом заболевания является плоскоклеточное интраэпителиальное повреждение ПИП (SIL). Частота патологии неуклонно растет, поражает молодых женщин, негативно влияет на процесс репродукции. Что приводит к поражениям шейки матки, как они проявляются, какие существуют современные методы терапии?
Ежегодно на планете регистрируется сорок миллионов случаев дисплазии шейки матки. Количество не обратившихся за помощью женщин неизвестно. При данном заболевании патологический процесс развивается в клетках покровного эпителия шейки матки (ШМ), проявляется нарушением созревания и дифференцировки клеток многослойного плоского эпителия, их нормального строения, изменением слоистости ткани. От рака отличается неспособностью к инвазивному (проникающему за пределы эпителиального слоя) росту, метастазированию.
Чаще всего располагается в зоне трансформации — на границе цервикального канала и влагалищной части шейки матки. По гистологическому строению эпителия еще нет признаков злокачественности, но уже изменена нормальная структура. Такое промежуточное состояние называют предраком. Ввиду отсутствия специфических симптомов и жалоб дисплазия может существовать на протяжении многих лет.
Цервикальная интраэпителиальная неоплазия диагностируется при наличии видимых изменений шейки матки и нарушений на микроскопическом уровне. Может быть сопутствующей патологией при доброкачественных процессах. Если заболевание протекает на фоне инфекций женских половых органов — проявляется выделениями из влагалища, зудом.
Классификация
Существует международная классификация, согласно которой CIN подразделяют на три степени – легкую, среднюю и тяжелую.
- Легкая CIN1 — патологические изменения происходят в нижней трети эпителиального слоя, к ним относят пролиферацию, митозы с сохранением нормального соотношения цитоплазмы и ядер.
- Средняя CIN2 — изменения нижней и средней трети эпителиального пласта.
- Тяжелая CIN3 — поражение всей толщи эпителия. Для нее характерны значительная пролиферация, гиперхроматоз ядер, нарушение ядерно-цитоплазматического соотношения в пользу ядра, многочисленные нормальные митозы.

Тяжелую степень принято называть CIS или рак in situ, это оправдано ввиду сложности их клеточной дифференцировки. Чем тяжелее степень дисплазии – тем выше вероятность развития злокачественного процесса. В новой классификации плоскоклеточное интраэпителиальное повреждение легкой степени обозначено как LSIL, умеренную и тяжелую стадии объединили в одну группу HSIL.
В литературе встречается термин CGIN low grade – цервикальная гландулярная интраэпителиальная неоплазия легкой степени, подразумевающий сочетание дисплазии 1 и 2 степени. Термин high grade имеет в виду тяжелую степень ЦИН или аденокарциному in situ. Это предшествующие раку шейки матки изменения эпителия.
Причины
На сегодняшний день доказана провоцирующая роль в развитии цервикальной интраэпителиальной неоплазии ВПЧ (вируса папилломы человека). Возбудитель считают основной причиной заболевания, определяют в девяноста восьми случаях при данной патологии. Он может внедряться в эпителиальную клетку при половом контакте, находиться в ней в свободном состоянии или встраиваться в геном.
Последний вариант вызывает опухолевые трансформации. Активное размножение вируса запускает выработку агрессивного эстрогена, который в свою очередь стимулирует синтез онкобелка. Белок провоцирует пролиферацию клеток, блокирует противоопухолевый иммунитет. Предрасполагающими факторами для реализации необратимых изменений являются:
- Раннее начало половой жизни, частая смена партнеров.
- Первая беременность в раннем возрасте.
- Большое количество родов.
- Интимные контакты с партнерами социальных групп высокого риска.
- Наличие заболеваний, передающихся половым путем.
- Нарушение правил защиты во время половых актов.
- Пассивное и активное употребление никотина.
- Иммунодефицит.
- Перенесенные ранее дисплазии влагалища, вульвы.
- Нарушение графика профилактических онкоосмотров.
Помимо перечисленных рисков имеют значение генетическая предрасположенность, семейный анамнез, высокий уровень эстрогенов. Особое место занимает курение – увеличивает вероятность развития ЦИН в четыре раза. Способствуют развитию патологии вирусные заболевания – простой герпес, цитомегаловирусная инфекция.
Диагностика
Патологией женской половой сферы занимаются гинекологи. При первичном обращении к врачу проводят опрос женщины, осматривают на гинекологическом кресле с помощью влагалищных зеркал, берут мазок (ПАП-тест) для исследования, который используют как скрининг заболеваний шейки матки.
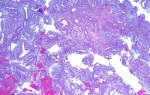
При подозрении на патологию определяют ВПЧ, проводят расширенную кольпоскопию, прицельную биопсию, раздельное выскабливание полости матки для гистологического исследования. При микроскопии мазков отдают предпочтение жидкостной цитологии.
С помощью этого метода определяют наличие дисплазии. Жидкостная цитология позволяет исследовать клетки эпителия шейки матки иммуноцитохимическим методом для выявления специфического белка р16 (ІNK4 альфа), важного инициатора злокачественной трансформации шейки матки.
Во время кольпоскопии через окуляр микроскопа под увеличением рассматривают структуру ШМ, берут биопсию из подозрительных участков эпителия. Этот метод исследования не дает возможность определить степень CIN и исключить рак. Окончательный диагноз устанавливают на основании результатов гистологии. Наиболее информативным принято считать исследование биопсии после конизации шейки матки.
Лечение
На выбор тактики врача влияет степень тяжести заболевания, наличие сопутствующей патологии, ВПЧ, других инфекций половых органов, возраст женщины, реализация ее репродуктивной функции.
У молодых пациенток с легкой степенью CIN1, небольшим участком поражения проводят наблюдение в течение года с цитологическим контролем, медикаментозную терапию ВПЧ, нормализацию иммунной и эндокринной систем. При отсутствии регресса заболевания или его прогрессировании рекомендуют диатермокоагуляцию, лазерную коагуляцию, криодеструкцию или радио деструкцию шейки матки.
Умеренная и тяжелая степень поражения CIN2-CIN3 предусматривают конизацию с выскабливанием цервикального канала, ступенчатыми исследованиями срезов удаленной ткани. Ее проводят в первую фазу менструального цикла, под анестезией, в условиях стационара. Осуществляют с помощью скальпеля, электричества, радиоволн, лазерного излучения:
- Диатермоконизация.
- Радиохирургическая.
- Лазерная.
- Ножевая.
Женщинам в периоде менопаузы эту манипуляцию выполняют при легкой и средней степени заболевания. В тяжелых случаях рекомендуют экстирпацию матки. Всем пациенткам, независимо от возраста, с подтвержденным диагнозом ЦИН тяжелой степени рекомендуют срочную консультацию онкогинеколога.
При недостаточной визуализации границ патологического очага проводят конизацию с целью последующего исследования клеток во всех слоях удаленной влагалищной части ШМ и в цервикальном канале. Также она показана в случаях:
- Наличия умеренной и тяжелой дисплазии по результатам ПАП-теста и биопсии.
- Выраженной деформации ШМ независимо от степени тяжести ЦИН.
- Отсутствия эффекта от диатермо- или лазерной коагуляции.
Условием для проведения манипуляции является подтверждение диагноза методами цитологического и морфологического исследований. Исключение рака шейки матки по результатам биопсии обязательно.
После проведения конизации ШМ женщине рекомендуют в течение трех суток соблюдать домашний режим, выдают лист нетрудоспособности, рекомендации по гигиене, диспансерному наблюдению. Контрольный осмотр гинеколога при отсутствии осложнений рекомендуют через шесть или восемь недель.
Диспансеризация женщин с данной патологией шейки матки осуществляется на протяжении двух лет. При CIN1 каждые шесть месяце проводят осмотр с расширенной кольпоскопией, ПАП-тестом. Наличие CIN2-3 предусматривают ежеквартальное наблюдение на протяжении года.
В последующем году проводят два осмотра с интервалом в шесть месяцев. По прошествии этого периода времени и отсутствии рецидивов ВПЧ и ЦИН пациенток переводят на обычный режим наблюдений – профилактические онкоосмотры один раз в год.
Профилактика
Для предотвращения патологии устраняют факторы, способствующие ее развитию. Проводят просветительную работу среди школьниц, пропагандируют здоровый образ жизни, профилактические осмотры с использованием ПАП-теста в виде скрининга.
Выявляют ВПЧ при осмотрах, определяют его серотип, потенциальную опасность, делают профилактические прививки против вируса папилломы человека неинфицированным и детям. Лечат воспалительные заболевания женских половых органов.
Интраэпителиальные поражения шейки матки – предотвратимый процесс. Наличие патологии является поводом для своевременной, адекватной терапии. При соблюдении оптимальных сроков лечения, достаточном объеме терапии прогноз для выздоровления благоприятный.