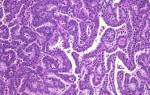
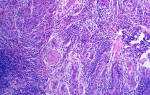
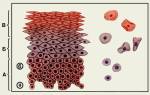
Реактивные изменения плоского и цилиндрического эпителия
Реактивные изменения эпителия шейки матки: диагностика, лечение и профилактика
Современная гинекологическая практика показала, что реактивным изменениям эпителия половых органов, как правило, подвержены женщины в среднем периоде репродуктивной активности. Этот период соответствует 20-27 годам.
Патологические изменения шейки матки могут не обнаруживать характерных признаков. Выявить их возможно только путем очередного гинекологического осмотра. Женщинам репродуктивного возраста необходимо проходить регулярные цитологические исследования микрофлоры влагалища не реже одного раза в год.
Норма эпителия шейки матки

Гинеколога необходимо посещать минимум раз в год
Слои плоского эпителия выстилают стенки влагалища, в то время как поверхность цервикального канала шейки покрыта слоем цилиндрических клеток.
Число родов определяет форму шейки матки: в норме она варьируется от конусовидной до цилиндрической.
Поверхность шейки гладкая, розового цвета с характерным блеском. При гинекологическом осмотре не должны наблюдаться дефекты слизистой оболочки и патологические образования. Проба Шиллера в норме равномерно и однородно окрашена в коричневый цвет.
Цитологическое исследование слизистой оболочки на исследуемом препарате должно выявить единичное число лейкоцитов и клетки плоского эпителия. Принимается во внимание, что число лейкоцитов может колебаться в зависимости от текущей менструальной фазы.
Лейкоциты характеризуются чистой цитоплазмой, целыми ядрами и не имеют признаков фагоцитоза. В мазке встречается слизь и метаплазированные клетки в единичном количестве.
Реактивные изменения
Инфекции, проникающие в половые пути женщины посредством полового акта, выступают основной причиной вагинитов и реактивных изменений эпителия шейки матки. 50 % всех инфекций имеют бактериальную природу.

Инфекции, передающиеся половым путем
Воспаление оболочек влагалища может спровоцировать воспаление слизистой оболочки шейки, причем инфицирующими агентами иногда выступают даже бактерии естественной микрофлоры половых путей. Подобное развитие воспалительного процесса свидетельствует об общем снижении защитных функций иммунной системы.
При первичном осмотре у гинеколога покраснение слоев слизистой оболочки – первый признак воспаления. Анализ на цитологию в мазке содержит значительное количество лейкоцитов с разрушенными ядрами, лимфоидные и эозинофильные элементы. Микрофлора смешанная.
Своевременно обнаруженные реактивные воспалительные изменения благополучно преодолеваются при адекватном противобактериальном лечении. На заключительном этапе терапии восстанавливают нормальную микрофлору посредством пребиотиков.
Классификация воспалительных изменений (цитологический анализ)
Экссудативные
Нейтрофильные разрушенные лейкоциты свидетельствуют об остром воспалительном процессе. В мазке обнаруживают ядра бывших лейкоцитов вперемешку с обломками ядер и клеток. Сохранившиеся клетки находятся в состоянии фагоцитоза.
Репаративные
Этот тип изменений получил свое название из-за репарации и эпителизации дефективной поверхности слоев, выстилающих слизистую оболочку шейки матки. В препарате обнаруживаются увеличенные в размерах клетки, за счет чего происходит разрастание ткани, восполняющей поврежденные места. Ядра клеток укрупняются, но имеют четкие контуры, не наблюдается нагромождение хроматина. Хроматин нежно-зернистой структуры.
Дегенеративные
Наблюдается сморщивание клеточного ядра. Структуры хроматина и ядерная мембрана нарушены. Пролиферация эпителия свидетельствует о хроническом воспалительном процессе.
Воспалительная атипия эпителия

Анализ на цитологию
Цитологический анализ выявляет совмещение нескольких воспалительных изменений: пролиферативных, дегенеративных и репаративных. В препарате обнаруживаются многоядерные клетки, сами ядра лейкоцитов заметно увеличены.
Цитологическая картина напоминает раковые состояния или дисплазию. Воспалительная атипия отличается от злокачественных образований равномерным распределением хроматина. В случае воспалительного процесса распределение более равномерное, а глыбки имеют нечеткие контуры.
Атрофии с воспалением
Эрозия
Случайные травмы эпителиальной поверхности, полученные вследствие врачебного вмешательства, неудачного спринцевания или полового акта, могут способствовать изменениям целостности и структуры эпителия. Среди основных причин образования эрозии эпителия шейки матки выделяют инфекционный процесс в острой фазе.
Эрозию относят к временным процессам. В большинстве случаев спустя 10-20 дней поврежденный участок эпителизируется и затягивается. Если повреждению сопутствует инфекция, возможно развертывание патологического процесса.
Псевдоэрозия
В научной литературе для обозначения ложной эрозии используют термин – эктопия шейки матки. Этот тип реактивных изменений эпителия не требует вмешательства и возникает на этапе эмбриогенеза (закладывания у плода половой системы). При визуальном осмотре псевдоэрозия представляет собой покрасневший участок, который выделяется на фоне розовой поверхности эпителия шейки матки.

Выявляют ложную эрозию посредством кольпоскопии. Покрасневший участок не окрашивается раствором йода. В случае, если эктопия наблюдается после родов, по рекомендации врача может быть назначена процедура прижигания.
Лейкоплакия
Белое пятно на поверхности шейки матки возникает вследствие ороговения клеток плоского эпителия, чего не должно происходить в пределах нормы. Такое реактивное изменение эпителия классифицируется как предраковое состояние и требует своевременной диагностики и лечения для предотвращения онкологии.
Эритроплакия
Патология характеризуется наличием участков неправильной формы алого или бордового цвета. Эпителий в зоне эритроплакии более тонкий. Степень атрофии определяет насыщенность цвета.
Первопричиной реактивного изменения может стать дисбактериоз половых путей. Для детального исследования и получения полной картины воспалительного процесса гинеколог назначает пациентке анализ гормонального фона, поскольку недостаток гормонов может запустить атрофию.
Цервикальная дисплазия
Характеризуется образованием атипичных клеток на месте сопряжения многослойного и однослойного эпителиев. Диспластический процесс имеет три стадии. На завершающей стадии повреждается весь участок эпителия, что впоследствии приводит к раку шейки матки. Основной причиной патологии называют герпес-вирусную инфекцию и вирус папилломы человека.

Как выглядят полипы
Полипы цервикального канала
Аборты и неаккуратные гинекологические манипуляции, повреждения при половых актах приводят к выпиранию тканей в цервикальный канал, формируя полип. Образованию полипа могут способствовать персистирующие воспаления половых путей. Такая патология, как правило, удаляется хирургическим путем.
Своевременная диагностика
Для выявления реактивных патологий слизистых поверхностей шейки матки необходимо регулярно посещать гинеколога и производить необходимые лабораторные исследования.
Следует обратить особое внимание в случае любых изменений менструального цикла: увеличение количества выделений и их структуры, появление неприятного запаха. На воспалительный процесс может указывать появление кровянистых выделений во время полового акта.
Первоначальное гинекологическое исследование производится посредством кольпоскопа. Такой осмотр рекомендуется один раз в полгода. Во время кольпоскопии осушается поверхность шейки матки и выполняется ее детальный осмотр под многократным увеличением.
Для распознавания сомнительных участков используют специальные красящие вещества. Например, для определения проблемных зон и дефектов эпителия используют 3% концентрат уксусной кислоты, под воздействием которого воспаленные кровеносные сосуды испытывают спазм и окрашиваются в белый цвет.
Проба Шиллера позволяет отыскать поврежденный участок эпителия: здоровые участки после обработки окрашиваются в коричневый цвет, а дефектные нет.
Выявить атипичные клетки или диагностировать раковые образования на ранних стадиях можно при помощи онкоцитологического соскоба. Такое исследование позволяет получить полную картину воспалительного процесса.
Что ПАП-мазок может показать, классификация заключений, расшифровка ПАП-мазка
Проведение ежегодной диспансеризации позволяет выявить отклонения, хорошо поддающиеся коррекции. Лечение малых проблем и назначение соответствующей профилактики позволяют укрепить здоровье, обеспечить долгую и полнокровную жизнь. И.И.Гузов, к.м.н., главный врач ЦИР
Результаты ПАП-мазка могут указывать на доброкачественные изменения клеток, в том числе, инфекции, реактивные (воспалительные) изменения, атрофические изменения и злокачественные поражения.
В первую очередь оценивается качество мазка: исследуют только мазки достаточного качества.
В бланке ПАП-мазка выделяется описательная часть и заключение. В описательной части в первую очередь выделяется наличие и характеристика клеток эпителия — плоского многослойного, покрывающего экзоцервикс; цилиндрического, покрывающего шейку матки, и метапластического, покрывающего зону трансформации . Оценивается форма и размер ядра и самой клетки. В случае, если клетки измененные, это указывается в описании.
К другим составляющим образцов относятся лейкоциты, эритроциты и другие клетки крови, слизь, флора и другие, более редкие, компоненты.
Число и тип клеток в мазке зависит от возраста и гормонального статуса женщины. Мазок должен содержать достаточное количество видимых клеток плоского эпителия, чтобы быть признанным мазком удовлетворительного качества.
В конце практически всегда указывается заключение. В разных странах используются разные цитологические классификации. Наиболее распространена классификация Bethesda (Бетезда) разных лет утверждения (The Bethesda System, TBS).
Заключение «NILM» — Negative for intraepithelial lesion or malignancy — говорит об отсутствии внутриклеточного поражения или злокачественности, то есть клетки не изменены, онкологической настороженности нет. По другой классификации это заключение звучит как «цитограмма без особенностей».
Возможные особенности цитограммы в пределах нормы — атрофический типа мазка, например, после родов или в связи с возрастными изменениями. Некоторые изменения эпителия также могут быть при беременности, при приеме гормональных контрацептивов.
Измениния, относящиеся к дисплазии, обычно появляются за несколько лет до развития инвазивного рака.
Общая классификация изменений плоского эпителия
| Доброкачественные изменения | Патология плоского эпителия: атипия и дисплазия | Плоскоклеточный рак |
|---|---|---|
|
|
Предраковые состояния (по прежней классификации – дисплазия легкой, средней и тяжелой степени):
- Плоскоклеточное интраэпителиальное поражение низкой степени (LSIL) – признаки папилломавирусной инфекции, CIN I. В большинстве случаев связано с воспалением и папилломавирусной инфекцией.
- Плоскоклеточное интраэпителиальное поражение высокой степени (HSIL) – CIN II, CIN III, cancer in situ (внутриэпителиальный рак)
Степени дисплазии по глубине поражения эпителия
Плоскоклеточный инвазивный рак: стадия уточняется при гистологическом исследовании после биопсии, подтверждается после операции.
Требуется дообследование и лечение, повторение анализа через несколько месяцев.
Необходимо дообследование, динамическое наблюдение, лечение.
В зависимости от степени поражения может быть рекомендовано: повторение ПАП-мазка, анализ на HPV, кольпоскопия, а по результатам и биопсия шейки матки.
Необходимо дообследование и лечение.
Изменения в железистом эпителии
- Гиперплазия с атипией по типу дисплазии (I, I, III)
- Аденокарцинома (злокачественная опухоль железистого эпителия)
Система классов — это устаревшая система классификации ПАП-мазков по Папаниколау
- Класс 0 — неудовлетворительный мазок
- Класс 1 — отрицательный мазок
- Класс 2 — атипия
- Класс 3 — дисплазия от легкой до тяжелой
- Класс 4 — рак in situ
- Класс 5 — подозрение на инвазивный рак
Также существуют классификации ВОЗ, обучающей программы европейской комиссии
Характеристика гиперплазии цилиндрического эпителия
Цилиндрический эпителий – это клетки, которые выстилают маточную шейку у женщин. Под воздействие негативных факторов они способны разрастаться. Какие симптомы возникают при гиперплазии цилиндрического эпителия, что это за болезнь?
Причины
Не все знают, что это такое гиперплазия цилиндрического эпителия. Поэтому, услышав такой диагноз, женщины нередко начинают паниковать. Однако, данное заболевание протекает в доброкачественной форме, поэтому не грозит летальным исходом. Но все же риск злокачественного перерождения довольно высок, поэтому к лечению следует приступать как можно быстрее.
Почему же возникает гиперплазия шейки матки? Основной причиной патологии является нарушение гормонального фона в организме, а именно повышение уровня эстрогенов. Также спровоцировать развитие заболевание могут следующие факторы:
- Нарушение обменных процессов в организме.
- Избыточная масса тела.
- Сахарный диабет.
- Позднее наступление климакса.
- Новообразования в органах половой системы.
- Воспалительные процессы в репродуктивной системе.
- Частые аборты.
- Повреждения матки.
- Прием гормональных препаратов.
- Вредные привычки.
- Ослабленная иммунная система.
- Раннее начало половой жизни.
Разрастание тканей может быть разных видов, к примеру, аденоматозная, атипическая гиперплазия.
Симптомы
Гиперплазия эпителия цервикального канала способна длительный период времени не сопровождаться никакими клиническими проявлениями. Именно поэтому ее часто выявляют уже на поздней стадии или совершенно случайно при плановом гинекологическом осмотре.
Возможны следующие симптомы:

- Болезненность тянущего характера, возникающая в нижней части живота.
- Обильность месячных.
- Маточные кровотечения.
- Боль во время полового акта.
- Нарушение менструального цикла.
Гиперплазия может сопровождаться воспалениями, что еще более ухудшает состояние пациентки. Также есть риск того, что у женщины возникнут проблемы с зачатием ребенка.
Диагностика
Если возникли симптомы гиперплазии эпителиального слоя матки, требуется обратиться к гинекологу. Он в первую очередь проведет гинекологический осмотр, затем назначит следующие диагностические мероприятия:
- Анализ крови.
- Анализ на гормоны.
- Цитограмма.
- Ультразвуковое исследование.
- Гистероскопия.
- Биопсия.
- Гистологическое исследование, позволяющее выявить пролиферацию цилиндрического эпителия, раковое состояние.
- Кольпоскопия.
Проведенные исследования помогают поставить точный диагноз, определить степень патологии, назначить правильное лечение.
Лечение
Как лечить гиперплазию цилиндрического слоя матки у женщин, определяет лечащий доктор на основании полученных результатов обследования. В большинстве случаев проводится оперативное лечение, в результате которого удаляют разросшиеся ткани.

Медикаментозное лечение применяется только на самых ранних стадиях. Назначаются гормональные препараты, которые помогают восстановить баланс гормонов, предотвращают дальнейшее разрастание тканей, уменьшают уже разросшиеся клетки матки.
Для улучшения общего состояния пациенты могут использоваться народные средства терапии, но только с разрешения лечащего доктора.
Профилактика
Для предупреждения развития гиперплазии шейки матки гинекологи советуют следующее:
- Следить за массой тела.
- Контролировать гормональный баланс организма.
- Отказаться от абортов.
- Правильно питаться.
- Не курить и не злоупотреблять спиртными напитками.
- Своевременно лечить воспалительные и иные заболевания репродуктивной системы.
- Вести активный образ жизни.
Для своевременного выявления гиперплазии и иных патологий половой системы женщинам важно раз в год проходить гинекологический осмотр.