Восходящий тромбоз
Признаки и своевременное лечение восходящего тромбофлебита
Причины и признаки восходящего тромбофлебита
Некоторые заболевания и патологические состояния организма могут стать одним из факторов развития восходящего тромбофлебита. Причин развития данного заболевания много, поэтому стоит более внимательно прислушиваться к своему организму, который заранее сигнализирует о всех процессах, в нем протекающих. Существует много причин развития и возникновения тромбофлебита:
- наличие инфекционных заболеваний;
- различные онкологические заболевания;
- заболевания сердечно-сосудистой системы, особенно хронические;
- аборты и послеродовой период;
- нарушения работы эндокринной системы;
- различные повреждения стенок сосудов, нарушения свойств крови;
- общие аллергические реакции организма.

Признаки данного заболевания всегда достаточно ярко выражены, поэтому диагностировать тромбоз очень просто:
- постоянные боли в конечностях;
- неприятное ощущение тяжести в ногах;
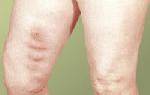
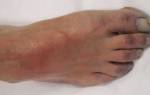
- покраснение или посинение больных участков кожи, отеки;
- образование уплотненного болезненного тяжа по ходу подкожной вены;
- повышение температуры кожи в воспаленной области;
- состояние общей слабости и недомогания всего организма.
Восходящий тромбофлебит может стремительно развиваться, принимая острую форму, которая представляет наибольшую угрозу для жизни человека.
Признаки острого восходящего тромбофлебита немного отличаются от симптомов простого, что должно заставить больного немедленно обратиться за квалифицированной медицинской помощью:
- Повышение температуры тела до 39-40°С, общее недомогание и чувство слабости организма.
- В зоне образования тромба в вене проступает инфильтрат с достаточно четкими границами.
- Наличие острых воспалительных процессов, сопровождающихся острой болью и отеками.
- Наличие лимфаденитов, лимфангоитов и инфильтратов в тромбированных венах.
Данное заболевание может достаточно серьезно угрожать здоровью и жизни человека, поэтому при появлении любого из вышеперечисленных симптомов незамедлительно следует обратиться за консультацией к врачу-специалисту.

Врачи-флебологи на сегодняшний день имеют большой практический опыт лечения и профилактики осложнений заболеваний вен.
Диагностика и лечение
Признаки данного заболевания всегда достаточно выраженные, что облегчает его диагностирование. Восходящий тромбофлебит характерен наличием болей во всей пораженной конечности, особенно при острой его форме. Болезнь достаточно быстро развивается, несвоевременно начатое лечение может угрожать развитием осложнений и привести к необратимым последствиям.
Лечение данного заболевания проводят после ультразвукового сканирования, при помощи которого врач подбирает комплексный метод. Восходящий тромбофлебит успешно лечат при помощи консервативного или хирургического метода:
- Консервативное лечение применяется при отсутствии угрозы распространения воспалительного процесса на более глубокие вены, оно направлено на уменьшение и последующее устранение развития воспаления поверхностной вены, а также на предотвращение его распространения. Лечение проводится при помощи лекарственных препаратов, их действие направлено на рассасывание образовавшегося тромба, предотвращение новых образований и на снятие воспалительного процесса в венах, и индивидуально подобранного компрессионного белья, которое фиксирует тромбы и не дает возможность для его миграции.
- При угрозе или переходе воспалительного процесса на глубокие вены применяется хирургический метод, который является самым надежным при лечении данного заболевания, так как предупреждает повторное развитие тромбофлебита и риск возникновения осложнений. В данном случае применяется оперативное вмешательство — кроссэктомия — операция, при которой пересекают и перевязывают пораженную подкожную вену и ее притоки в месте ее впадания в глубокую вену. После маленького надреза в области паховой складки, через который происходит оперативное вмешательство, остается небольшой, незаметный шрам.
Профилактика тромбофлебита
После перенесенного заболевания и его лечения необходимо постоянно проводить профилактические мероприятия, направленные на предупреждение повторного развития восходящего тромбофлебита. Необходимо изменение прежнего рациона: употребление большего количества растительной пищи, содержащей аскорбиновую кислоту.
Обязательно постоянное ношение компрессионного белья, проведение хотя бы раз в полгода физиотерапевтических процедур. Также необходимо вести активный образ жизни: при постоянном движении усиливается циркуляция крови, что предупреждает повторное образование тромбов в венах.
Тромбофлебит подкожных вен
Что такое тромбофлебит подкожных вен?
Тромбофлебит подкожных вен нижних конечностей или поверхностный тромбофлебит – это заболевание, при котором в просвете подкожных вен появляются тромбы. Поскольку вены расположены близко к коже, это явление сопровождается воспалением – покраснением кожи, болью, местным отеком.
По сути, тромбофлебит подкожной вены – это «двойное» заболевание. Потому что, во-первых, воспаляются сами венозные стенки. А во-вторых, в вене образовывается кровяной сгусток – тромб.
Поверхностный тромбофлебит в подавляющем количестве случаев проявляется как острое заболевание. Чаще тромбируются варикозно-трансформированные притоки большой (и/или малой) подкожной вены, а также перфорантных вен.
Важно! При отсутствии лечения тромбоз распространяется и на саму большую (малую) подкожную вену, и далее на глубокие вены.
Причины тромбофлебита поверхностных вен
Причиной любого тромбоза является сочетание трех факторов:
- изменение конфигурации вены (к примеру, варикозная трансформация) и, как следствие, «завихрения» крови в просвете сосуда;
- «сгущение» крови – склонность (наследственная или приобретенная) к тромбозам;
- повреждение стенки вены (инъекция, травма и т.д.).
Основной и самой частой причиной возникновения поверхностного тромбофлебита считается варикозная болезнь. Также наиболее распространенными факторами риска являются:
- генетическая предрасположенность;
- беременность и роды;
- ожирение, гиподинамия;
- эндокринные и онкологические заболевания.
Поверхностный тромбофлебит: симптомы и проявления
На начальных стадиях поверхностный тромбофлебит нижних конечностей может быть не очень заметным в проявлениях. Легкое покраснение кожи, жжение, несущественный отек – на все это многие пациенты просто не обращают внимания. Но клиническая картина меняется очень быстро, и признаки тромбофлебита поверхностных вен становятся ощутимыми и очень дискомфортными:
- появление «узелков» и уплотнений в вене;
- отек;
- острая боль;
- местное повышение температуры;
- изменение цвета кожи в области воспаленной вены.
Лечение поверхностного тромбофлебита
Для лечения тромбофлебита поверхностных вен используются разные методики и их сочетания.
Чаще это может быть консервативное лечение :
- компрессионная терапия – ношение компрессионных чулок, специальное эластичное бинтование;
- прием нестероидных противовоспалительных и обезболивающих препаратов;
- местно, в зоне воспаления – холод;
- по показаниям – прием препаратов, «разжижающих» кровь.
Экстренное хирургическое лечение острого тромбофлебита подкожных вен назначается , как правило, в случаях, когда тромбоз поражает не притоки, а непосредственно большую или малую подкожные вены. Так, при восходящем тромбофлебите большой или малой подкожной вены тромбируется непосредственно ствол магистральной подкожной вены. При распространении тромбоза большой подкожной вены на бедро тромбофлебит считается восходящим. Для малой подкожной вены – это средняя и верхняя треть голени.
В этом случае (при технической возможности) применяется либо эндовенозная лазерная облитерация, либо кроссэктомия – перевязка большой (малой) подкожной вены вместе с ее притоками.
Если восходящий тромбофлебит уже привел к проникновению тромба в глубокие вены – это чревато возникновением легочной эмболии – отрывом тромба и закупоркой легочной артерии. Такая ситуация возникает в случае распространения тромбоза из подкожных вен в глубокие («мышечные») вены.
В этой ситуации (при технической возможности) выполняется удаление тромба из глубоких вен и кроссэктомия – перевязка подкожной вены у устья.
Причины появления, диагностика и лечение тромбоза бедренных вен
Венозный тромбоз (флеботромбоз) — острое заболевание, которое характеризуется формированием в просвете сосуда тромба (сгустка крови, который обтурирует просвет сосуда) с более или менее выраженным воспалительным процессом и нарушением нормального тока крови.
Нередко тромбоз и тромбофлебит диагностируется именно в венах бедра. Рассмотрим это заболевание.
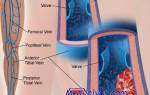
Поражение глубоких, поверхностных и перфорантных вен бедра
Всю венозную систему бедра можно подразделить на глубокую, поверхностную и перфорантную (соединяет глубокую и поверхностную). Тромбообразование в бедренных венах чаще всего возникает в глубокой системе. Поражение поверхностной системы вен наиболее часто протекает с тромбофлебитом.

Чтобы произошло тромбообразование в бедренных венах, должны быть следующие изменения:
- Замедление кровотока в сосуде (стаз). Наиболее часто наблюдается при длительной иммобилизации конечности (например, после перенесенной травмы).
- Изменение реологических свойств крови (повышенная свёртываемость). Может быть связано с наследственными патологиями (например, недостаток факторов, препятствующих свёртываемости крови) или с предыдущими оперативными вмешательствами.
- Повреждение внутренней поверхности (эндотелия) вены. Может быть спровоцировано различными медицинскими манипуляциями (например, постановка венозных катетеров, различные хирургические вмешательства).
Отличительные симптомы и признаки
Для тромбофлебита поверхностных вен бедра характерны следующие моменты:
- болезненность по ходу венозного сосуда (вена прощупывается как тяж с узлами);
- отёчность вокруг болезненного участка (пропотевание жидкой части крови в окружающие ткани);
- гиперемия (покраснение) кожных покровов над пораженным участком вены (связано с расширением подкожных капилляров);
- повышение местной температуры над пораженным участком сосуда;
- повышение температуры тела (ответная реакция организма на имеющийся инфекционно-воспалительный процесс);
- общее недомогание.
Наличие тромба — сгустка крови, перекрывающего просвет сосуда, в системе глубоких вен может характеризоваться:
- болезненностью распирающего характера в области пораженного сегмента вены;
- постепенно увеличивающейся интенсивностью болевого синдрома;
- синюшностью кожных покровов (возникает вследствие нарушения кровообращения, застоя крови в венозных сосудах);
- напряженностью кожных покровов;
- набуханием поверхностных вен.
Особенности центрального и восходящего тромбоза бедренных вен
Флеботромбозы можно подразделить на:
- центральный (берёт начало с венозной системы таза);
- восходящий (начинается с вен голени).
При восходящей разновидности с одинаковой частотой происходит поражение вен с обеих сторон. Характерно длительное скрытое течение патологического процесса. Появляющаяся отёчность носит «восходящий» характер (отмечается постепенное нарастание отёка, который берёт начало от стопы, постепенно распространяется на голень и после на бедро).
Изменения при переходе в тромбофлебит
Тромбофлебит представляет собой воспалительный процесс, протекающий во внутренней стенке вены. Образующиеся кровяные сгустки прикрепляются к сосудистой стенке. В течение первых 3-4 дней формирующиеся тромбы плохо удерживаются на стенке, поэтому возможен их отрыв и миграция по кровеносному руслу. Если этого не происходит, то тромб закрепляется на стенке сосуда, что провоцирует развитие воспалительной реакции. Последнее приводит к формированию новых тромбов.
К клинической картине флеботромбоза (отёчность, болезненность, синюшность кожных покровов) прибавляются проявления тромбофлебита (повышение температуры тела, повышение местной температуры, покраснение).


Как диагностировать заболевание
Для диагностики применяются следующие методики:
- Физикальное обследование. Сюда относится пальпация. Отмечают изменение температуры кожных покровов бедра, отёчность тканей. Также характерно изменение цвета кожи.
- Ультразвуковое дуплексное исследование. Производится анализ отраженного сигнала, по которому производится оценка характера венозного кровотока. Возможно определить место локализации сформировавшегося тромба, его характер и размеры. При тромбофлебите выявляют изменение в толщине и структуре стенок венозного сосуда.
- Термография. Основана на том, что при формировании тромбоза температура тканей становится выше, чем в нормальном состоянии.
- Плетизмография. Её действие основано на том, что при наличии тромба происходит увеличение депонирования крови. Это приводит к изменению электрического сопротивления тканевых структур, что отображается графически.
- Флебография. Производится введение рентгенконтрастного вещества в венозное русло с последующей его визуализацией. О наличии обтурирующего сгустка крови свидетельствует «ампутация» вены – обрыв тени рентгенконтрастного препарата.
- Анализ на D-димеры. D-димеры представляет собой продукт распада белка фибриногена, который участвует в процессе свёртывания крови. Его уровень увеличивается при тромбообразовании.
Консервативная и оперативная терапия
Основными задачами при лечении тромбоза глубоких бедренных вен являются:

- восстановление нормального венозного оттока;
- снижение риска развития тромбэмболии легочной артерии – ТЭЛА;
- предупреждение дальнейшего роста имеющегося тромба;
- предупреждение повреждения клапанного аппарата вен;
- профилактика развития повторного развития тромбообразования.
Лечебная тактика при указанной патологии определяется непосредственно на основании клиники патологии и результатах инструментальных исследований.
Для консервативной терапии применяются:
- Антикоагулянтные препараты (снижающие свёртывающую способность крови). Применяются Гепарин, низкополекулярные гепарины (Эноксапарин, Делтапарин, Фраксипарин).
- Фибринолитические препараты. Это те лекарственные средства, которые способны растворить сформировавшийся сгусток крови. Применяются в первые несколько суток после тромбоза, после их применение малоэффективно. К ним относят Алтеплазу, Тенектеплазу.
- Спазмолитические средства. Папаверин, Дротаверин.
- Венотоники. Детралекс, Флебодиа 600.
При имеющемся воспалительном процессе, затрагивающем стенку вены, лечебный процесс заключается в применении следующих препаратов:
- Антикоагулянты. Чаще всего используют местно в виде гепариновой мази.
- Венотоники. Троксерутин, Детралекс, Флебодиа 600.
- Нестероидные противовоспалительные препараты. Чаще всего применяют Диклофенак, Нимесулид.
- Антибиотикотерапия. К ней прибегают при выраженном воспалительном процессе.
Также рекомендованы тёплые компрессы, применение физиотерапии (УВЧ). Не следует длительное время соблюдать постельный режим, так как физическая активность способствует улучшению кровотока, что является профилактикой формирования тромбов. На период двигательной активности рекомендовано применение эластической компрессии (эластическое бинтование, компрессионный трикотаж).
Оперативное лечение тромбофлебита показано только в том случае, если имеет место:
- восходящий тромбофлебит;
- сформированный тромб в поверхностной системе вен бедра.
Возможные осложнения и прогнозы
К возможным осложнениям тромбофлебита и тромбоза вен бедра относят:

- хроническую венозную недостаточность;
- ТЭЛА;
- формирование трофических язв;
- липодерматосклероз.
Без лечения высок риск возникновения осложнений. При отсутствии приёма антикоагулянтных препаратов примерно у 30% пациентов в течение 3 месяцев наблюдают рецидив патологии, через год — у 70%. После проведенного лечения тромбоза вероятность рецидива через 1 год составляет около 4-5%.
Тромбоз и тромбофлебит – это опасные патологии, которые могут быть причиной развития грозных осложнений. Во избежание этого необходимо своевременное проведение диагностических процедур, а также правильный выбор лечебной тактики.
Острый тромбофлебит: чем он опасен?
Воспалительный процесс на нижних конечностях может распространяться вверх по вене или на глубокие венозные сосуды. Поэтому при появлении первых симптомов заболевания необходимо обращаться за медицинской помощью. Позднее начало лечения острого тромбофлебита может иметь очень серьезные последствия.
Причины обострения
Тромбофлебит обычно начинается в венах, которые уже нездоровы. Хотя возможно и поражение изначально нормальных сосудов.
Вызвать обострение или развитие тромбофлебита могут следующие причины:
- травмы;
- длительное сдавливание конечности;
- повреждение сосудистой стенки;
- оперативные вмешательства;
- общие инфекционные заболевания;
- снижение иммунной реактивности организма;
- замедление тока крови;
- изменение состава крови;
- длительное отсутствие двигательной активности (например, после операции);
- аллергия.
Возникновение острого тромбофлебита на верхних конечностях может быть спровоцировано неудачным проведением внутривенной инъекции или длительной катетеризацией сосуда. Кроме того, возможно проникновение инфекции в поверхностную вену из гнойного очага в коже.
Тромбофлебит вен любой локализации может стать осложнением онкологического заболевания. Тяжелые травматические роды и ошибки врачей при проведении аборта или кесарева сечения также способствуют повышению риска развития воспаления и тромбоза тазовых вен.
Симптомы
Острый тромбофлебит нижних конечностей бывает восходящим и локальным. В первом случае воспалительный процесс распространяется вверх по сосуду, во втором – ограничивается небольшим участком вены. Восходящий вариант рассматриваемой патологии считается наиболее опасным и требует оказания экстренной медицинской помощи.
Характерные симптомы острого тромбофлебита:
- распирающая или тянущая боль и покраснение кожи в пораженной области;
- отечность конечности;
- возможность прощупать болезненный плотный тяж по ходу воспаленной вены;
- общая интоксикация.
Восходящий вариант острого тромбофлебита нижней конечности имеет следующие признаки:
- выраженная отечность всей ноги (вплоть до паховой складки);
- резкая боль при движениях и прикасании к очагу воспаления;
- лихорадка, озноб и сильная слабость.
Какой врач лечит острый тромбофлебит?
Острый тромбофлебит – очень опасная патология, нередко требующая экстренного хирургического вмешательства. Ее лечением занимаются сосудистые хирурги, а также флебологи – профессионалы по болезням вен.
В обычной поликлинике найти таких специалистов очень тяжело, поэтому, если ситуация не критичная, можно сначала обратиться к обычному хирургу. После осмотра врач определится с причиной неприятных ощущений и даст рекомендации или же направит к флебологу.
Если есть подозрение, что тромбофлебит восходящий (отекла вся нога), необходимо сразу же ехать в больницу, в которой есть отделение сосудистой хирургии или вызвать скорую помощь. Самолечение недопустимо. Заболевание может в любой момент дать осложнение – генерализацию тромбофлебита, отрыв тромба и тромбоэмболию.
Диагностика
Диагностика острого тромбофлебита нижней конечности для опытного врача не представляет никаких проблем. Он может распознать это заболевание после первичного осмотра пациента.
Однако для того, чтобы оценить степень поражения сосуда, а также исключить осложнения, необходимы дополнительные исследования:
- Дуплексное сканирование (для уточнения границ тромба и проверки глубоких вен, на которые может также перейти воспалительный процесс).
- Компьютерная томография – применяется при низкой информативности ультразвуковых методов.
- Рентгеноконтрастная флебография.
- Рентгенография грудной клетки для исключения тромбоза веток легочной артерии, особенно если у больного восходящий вариант острого тромбофлебита и плавающий тромб в воспаленной вене.
- Анализ крови на свертываемость (для определения риска возникновения тромбоза в будущем и подбора оптимального медикаментозного лечения) и на биохимические показатели.
При нетипичной локализации тромбофлебита дополнительные методы исследования имеют решающее значение. При поражении вен матки, яичников, печени или, например, прямой кишки поставить диагноз только по жалобам пациента и данным наружного осмотра возможно не всегда. Такие больные нуждаются в комплексном лабораторно-инструментальном обследовании.
Лечение
Лечение тромбофлебита острой формы может проводиться амбулаторно консервативными методами или в стационаре оперативным путем – все зависит от особенностей клинической картины. Обойтись без хирургического вмешательства можно только в том случае, если тромб локализируется в пределах голени и нет признаков прогрессирования заболевания.
Таким больным назначается медикаментозная терапия, которая обычно включает:
- препараты для улучшения «текучести» крови (Дипиридамол, ацетилсалициловая кислота, Пентоксифиллин и т. д.);
- противовоспалительные средства (Ибупрофен, Диклофенак и пр.);
- гипосенсибилизирующие лекарства;
- антибиотики (только по показаниям);
- местное лечение мазями на основе гепарина и противовоспалительных компонентов.
Помимо лекарственной терапии, больным назначают бинтование пораженной конечности эластичными бинтами и дозированную ходьбу. Такие меры способствуют уменьшению застоя крови и препятствуют прогрессированию тромбоза.
После стихания острой симптоматики могут проводится различные физиопроцедуры (электрофорез, диатермия и др.). Подобная тактика лечения применяется и при обострении тромбофлебита, протекающего хронически.
Показанием к оперативному вмешательству является восходящий тромбоз и воспаление сосуда с высоким риском распространения патологического процесса на бедренную и подвздошную вены. Больным с таким тяжелым течением заболевания проводят несколько типов операций: перевязку и удаление пораженного сосуда, установку кава-фильтра. Кроме того, лечить хирургическим путем врачи предпочитают и гнойный тромбофлебит.
Первая помощь при остром тромбофлебите заключается в обеспечении больной ноге покоя и приеме обезболивающего нестероидного препарата. Дальше необходимо обязательно показаться врачу и следовать его рекомендациям.
При тромбозе нельзя делать массаж, прикладывать к воспаленному участку тепло, самостоятельно применять какие-то мази для растираний, перетягивать конечность, использовать различные народные средства лечения. Такая тактика может спровоцировать развитие осложнений.

Профилактика
Если причиной воспаления подкожных вен нижней конечности стала варикозная болезнь, флебологи настоятельно рекомендуют своим пациентам после угасания воспалительного процесса заняться лечением этой патологии. В ином случае заболевание может проявиться более тяжелыми рецидивами.
Лечебная тактика в таких клинических ситуациях предполагает оперативное вмешательство. Тем, кто уже страдает от варикоза, но пока еще не знает, что такое тромбофлебит, который обострился, также стоит задуматься о важности лечения.
Помимо своевременного выявления и устранения варикозной болезни, к профилактическим мерам можно отнести:
- устранение скрытых источников инфекции (например, кариеса);
- аккуратное проведение инъекций;
- раннюю физическую активность после оперативных вмешательств;
- прием препаратов, нормализирующих реологию крови при наличии повышенной склонности к тромбообразованию;
- обязательные занятия лечебной физкультурой для лежачих больных.
Острый тромбофлебит – заболевание, которое ни в коем случае нельзя запускать. Оно может осложниться тромбоэмболией легочной артерии и даже летальным исходом. Под контролем врача-флеболога тромбофлебит можно вылечить без оперативного вмешательства. Главное, своевременно обратиться к доктору и не заниматься самолечением.
Автор: Ольга Зубкова, врач,
специально для xVarikoz.ru