Тромбоз брюшной аорты симптомы
Опасность пристеночного тромбоза сердца и аорты
Особенности разновидности
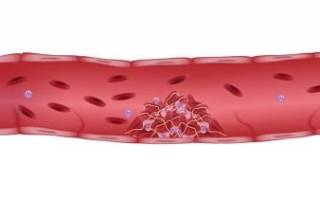
По виду связи тромба с сосудистой стенкой выделяют несколько разновидностей. Окклюзивный тромбоз определяется полным перекрытием просвета вены или артерии, пристеночный – только части, а флотирующий характеризуется высокой вероятностью отрыва. Несмотря на то, что пристеночный тромб нарушает кровообращение не полностью, он не менее опасен, чем тот, который полностью закупоривает сосуд.
Чаще всего эта разновидность заболевания поражает крупные сосуды, а также камеры и клапаны сердца. При этом существует два возможных варианта развития событий. Либо сформированный сгусток будет оставаться изначальных размеров, и не будет представлять весомой опасности, либо он будет расти и непосредственно угрожать жизни и здоровью.
При склонности к тромбозам пристеночные сгустки могут формироваться группами, постепенно разрастаясь по сосудистой стенке и наслаиваясь друг на друга. Опасность этой разновидности состоит еще и в том, что при профилактической диагностике, если не знать что тромб есть, можно не заметить его, если он начал формироваться недавно. При отсутствии адекватного лечения сгусток будет расти, пока полностью не закупорит сосуд, чем может вызвать летальный исход. Симптомы при этом могут проявить себя только в остром состоянии, когда может помочь только операция.

Тромб в сердце
Чаще всего пристеночные тромбы локализуются именно в структурных элементах сердца, в частности, в левом желудочке. Особенностью такого расположения является то, что сгусток может стать как следствием, так и причиной сердечно-сосудистых заболеваний, например, инфаркта миокарда или инсульта. Если же сгусток оторвется, то через аорту – самый крупный сосуд в организме, снабжающий кровью все органы – может попасть в любой участок кровеносной сети и вызвать эмболию.
Наиболее опасна ТЭЛА – тромбоэмболия легочной артерии, которая с большой вероятностью может привести к летальному исходу.
Значительную опасность представляют тромбы, прикрепленные к стенке тонкой ножкой, в результате чего они постоянно находятся в движении под действием кровотока. Такие сгустки обычно являются одиночными, они локализуются на перегородке между левым и правым предсердием и постепенно растут, достигая внушительных размеров. Возникновение пристеночных тромбов на ножке почти всегда связано с воспалительными заболеваниями внутренней оболочки сердца (эндокарда).
Диагностика этой разновидности кровяных сгустков в структурных элементах сердца весьма затруднительна, поскольку симптомы в большинстве случаев не проявляют себя, а видимые врачом изменения могут указывать и на другие патологии. Постановка диагноза осложняется еще и тем, что нередко пристеночный тромб в сердце сочетается с органическими поражениями, в результате чего ошибочно диагностируется совершенно другое заболевание. Зачастую при обследовании тромбоз элементов сердца путают с пороком.
Причины пристеночного тромбоза в сердце
Тромбы образуются при сочетании трех предрасполагающих факторов – повреждения сосудистой стенки, замедления скорости кровотока и повышенной свертываемости (триада Вирхова). При таких условиях тромбоциты (элементы крови, отвечающие за формирование сгустков) более склонны к слипанию. Чаще всего тромб формируется в месте повреждения стенки, поскольку она становится шероховатой.
Тромбоз сердца может возникнуть по следующим причинам:
- врожденная или приобретенная недостаточность сердечных клапанов;
- обширный инфаркт миокарда и осложнения после него;
- гипертоническая болезнь – стойкое повышение артериального давления;
- атеросклероз – хроническое заболевание артерий, сопровождающееся отложениями холестерина;
- аневризма сердца – истончение и выбухание участка миокарда;
- нарушение сердечного ритма, как правило, при мерцательной аритмии.
Тромб образуется не у всех пациентов с подобными заболеваниями, патологический процесс может быть вызван провоцирующими факторами. Риск пристеночного тромбоза увеличивается с возрастом, причем больше всего ему подвержены женщины с климактерическим синдромом. Также на возникновение заболевания влияет избыточный вес, вредные привычки, беременность и перенесенные операции на крупных сосудах. Нередко тромбоз развивается под действием гормональных препаратов, например, оральных контрацептивов (противозачаточных таблеток).
Характерные симптомы
Клиническая картина заболевания будет отличаться в зависимости от того, является ли тромб полностью неподвижным, или он прикреплен к стенке ножкой. В первом случае симптомы не беспокоят большинство пациентов, болезнь протекает скрыто. Иногда может возникать одышка, нехватка воздуха или учащенное сердцебиение, все это является следствием кислородного голодания клеток в связи с затрудненным кровообращением.
Если же имеет место пристеночный тромб на ножке, то симптомы будут отличаться. У пациента может часто возникать головокружение, возможны и обмороки. Если же такой сгусток полностью закроет собой просвет, наблюдается бледность или синюшность кожи, возникает удушье, понижение артериального давления и учащение сердцебиения. При этом пульс практически не прощупывается, а без своевременных действий эмболия может привести к летальному исходу.
Диагностика пристиченочного тромба в сердце проводится только в ходе рентгенологического исследования. В большинстве случаев обнаружение этой патологии является случайным и происходит во время планового прохождения медицинского обследования. Нередко диагностика становится возможной только при непосредственной эмболии. Неутешительным фактом является то, что обнаружение пристеночного тромбоза во многих случаях является секционной находкой, то есть выявляется патологоанатомами при вскрытии.
При рассмотрении макропрепарата в лабораторных условиях наблюдается сохраненная форма органа, но размер и масса увеличены за счет тромба.
Возможные риски
Человек может жить с тромбом в сердце и даже не подозревать об этом, однако это заболевание негативно сказывается на состоянии всего организма, поскольку в той или иной мере нарушается кровообращение. Клетки получает меньшее количество кислорода и питательных веществ, чем должны, возникает гипоксия. Если же тромб оторвется, то через аорту сможет попасть в любую часть кровеносной сети. Если он располагался в левом предсердии или желудочке, то может попасть в головной мозг, вызвав ишемический инсульт. Сгусток, располагавшийся в правом отделе сердца, может попасть в легочную артерию, спровоцировав клиническую смерть или летальный исход.
При этом лечение пристеночного тромба в этом случае затруднено, поскольку используемые обычно препараты зачастую не оказывают должного эффекта. Полную гарантию излечения может дать только операция, но тромб в сердце чаще всего образуется у пожилых людей, а любое хирургическое вмешательство может стоить им жизни. Если этот метод невозможен, то применяют терапию антикоагулянтами, дезагрегантами и вспомогательными лекарствами, улучшающими отток жидкостей из тканей.
Тромб в брюшной аорте
Пристеночный тромб в аорте брюшной полости стоит на втором месте по локализации заболевания после структурных элементов сердца. Этот сосуд является продолжением грудной аорты, он располагается на уровне поясницы по левую сторону от срединной линии. Благодаря ее многочисленным ответвлениям кровью снабжаются все органы брюшной полости.
Пристеночный тромб в брюшной аорте чаще всего располагается в месте ее бифуркации, то есть разветвления на подвздошные артерии, поэтому при крупных размерах он может закупорить не только сам сосуд, но и его ветви. Особенностью патологии является то, что она развивается очень медленно, и часть пациентов не ощущает тревожащих симптомов. При этом длительное формирование тромба дает возможность кровеносной системе сформировать коллатерали, то есть обходные пути, «запасные» сосуды, предназначенные для сохранения функции питания клеток и тканей.
Чаще всего причиной возникновения тромба в этой области является аневризма – патологическое расширение брюшной части аорты и выпячивание ее стенки. Также патология может возникнуть из-за атеросклеротического повреждения сосудов, сопровождающегося липидными отложениями и сужением просвета. Другие причины тромбоза брюшной аорты возникают крайне редко.
Симптомы заболевания не всегда проявляют себя, но возможная клиническая картина выглядит следующим образом:
- общая слабость, повышенная утомляемость;
- боли и усталость в ногах, особенно после физических нагрузок и рабочего дня;
- хромота, возникающая и проходящая без явных причин;
- проблемы с потенцией у мужчин.
Диагностика в этом случае хоть и легче, чем выявление патологии в области сердца, но все же правильный диагноз ставится не всегда. Обследование в большинстве случаев проводится при помощи УЗИ с датчиком Допплера и ангиографии – рентгена с предварительным введением в кровь контрастирующих веществ.
При рассмотрении макропрепарата обнаруживаются серовато-красные массы с неровной структурой.
Лечение пристеночного тромбоза брюшной аорты проводится по стандартной схеме, в большинстве случаев болезнь удается купировать консервативным методом. При возникновении экстренных ситуаций и осложнений, угрожающих жизни пациента, проводится хирургическое вмешательство.
Тромбоз и эмболия
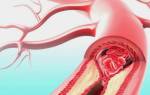
Сужение или обтурация просвета сосуда свертком крови или эмболом приводит к острой артериальной непроходимости, сопровождающейся ишемией тканей, лишенных кровоснабжения.
ТРОМБОЗ — патологическое состояние, характеризующееся образованием сгустка крови в том или ином участке сосудистого русла.
Непременными условиями возникновения артериальных тромбозов являются нарушение целостности сосудистой стенки, изменение системы гемостаза и замедление кровотока. Этим объясняется высокая частота тромбозов у лиц, страдающих сердечно-сосудистыми заболеваниями, облитерирующим атеросклерозом, тромбангиитом, сахарным диабетом. Нередко развитию тромбозов способствуют повреждения стенок артерий при ушибах мягких тканей, вывихах и переломах костей конечностей, компрессия сосудистого пучка гематомой. Острым артериальным тромбозам могут предшествовать ангиографические исследования, эндоваскулярные вмешательства, реконструктивные операции на сосудах и другие интервенционные процедуры. Тромбозы возникают также на фоне некоторых гематологических (эритроцитоз) и инфекционных (сыпной тиф) заболеваний. Во всех указанных случаях ответной реакцией на повреждения эндотелия сосудистой стенки является адгезия и последующая агрегация тромбоцитов. Образующиеся агрегаты имеют тенденцию к дальнейшему росту, на поверхности агрегата адсорбируются нити фибрина, образующие сетчатую структуру, которая, задерживая форменные элементы крови, способствует образованию кровяного свертка — тромба.
ЭМБОЛИЯ — закупорка просвета кровеносного сосуда эмболом, который обычно представлен частью тромба или бляшки, “оторвавшейся” от сосудистой стенки, мигрирующих с током крови по кровеносному руслу.
У 92—95 % больных причинами артериальных эмболии являются заболевания сердца и в первую очередь инфаркт миокарда (особенно в первые 2—3 нед заболевания), осложненный тяжелыми нарушениями ритма сердца, острой или хронической аневризмой левого желудочка. Причиной эмболии может быть внутрипредсердный тромбоз, нередко наблюдающийся при ревматическом комбинированном митральном пороке сердца с преобладанием стеноза, мерцательная аритмия. Артериальная эмболия возникает также при подостром септическом эндокардите и врожденных пороках сердца. Источниками эмболов могут стать тромбы, образующиеся в аневризмах брюшной аорты и крупных магистральных артерий (3—4 % больных с эмболиями), атероматозные язвы аорты. Эмболы фиксируются, как правило, в области ветвления или сужения артерий. При тромбозах и эмболиях магистральных артерий конечностей в соответствующих сосудистых бассейнах наступает острая гипоксия тканей. Следствием этого является некроз мягких тканей.
Клиническая картина эмболии. Симптомы острой артериальной непроходимости наиболее выражены при эмболиях. Начало заболевания характеризуется появлением внезапной боли в пораженной конечности. В ее происхождении первостепенное значение имеет спазм — как магистральной артерии, так и коллатералей. Спустя 2—4 ч спазм уменьшается, и интенсивность боли несколько снижается. К боли присоединяется чувство онемения, похолодания и резкой слабости в конечности. Кожные покровы пораженной конечности приобретают мертвенно-бледную окраску, которая в дальнейшем сменяется характерной мраморностью. Вены запустевают, по ходу их образуются впадины (симптом канавки или высохшего русла реки). Пульсация артерии дистальнее локализации эмбола отсутствует, выше эмбола она обычно усилена. Кожная температура значительно снижена, особенно в дистальных отделах конечности. Одновременно нарушается болевая и тактильная чувствительность, причем вначале снижается поверхностная, а затем и глубокая чувствительность. У больных с тяжелыми ишемическими расстройствами нередко развивается полная анестезия. Функция конечности нарушена вплоть до вялого паралича. В тяжелых случаях наступает резкое ограничение пассивных движений в суставах, иногда развивается мышечная контрактура. С прогрессированием местных симптомов ухудшается и общее состояние больных.
Существенное влияние оказывают уровень окклюзии, интенсивность артериального спазма, степень обтурации просвета артерии эмболом, особенности коллатерального кровообращения и размеры продолженного тромба. Крайне тяжелая клиническая симптоматика наблюдается при эмболии бифуркации аорты. Она проявляется внезапными интенсивными болями в нижних конечностях и гипогастральной области, иррадиирующими в поясничную область и промежность. “Мраморный” рисунок кожи в течение ближайших 1—2 ч распространяется на кожные покровы ягодиц и нижние отделы передней брюшной стенки. В связи с нарушением кровообращения в органах малого таза возможны дизурические явления и тенезмы. Пульсация на бедренных артериях не определяется, а зона нарушенной чувствительности достигает нижних отделов живота. Быстро исчезает двигательная функция конечности, развивается мышечная контрактура, наступают необратимые изменения в тканях.
Клиническая картина острого артериального тромбоза напоминает таковую при эмболиях, однако характерным для нее является постепенное развитие симптомов. Это особенно относится к больным, страдающим облитерирующими заболеваниями периферических артерий, у которых тромбоз сосудов нередко возникает на фоне развитой сети коллатералей. Лишь по мере прогрессирования тромбоза появляются выраженные симптомы стойкой ишемии пораженной конечности. Различают три степени ишемии пораженной конечности при острой артериальной недостаточности, каждую из которых делят на две формы:
При ишемии IA степени появляются чувство онемения и похолодания, парестезии; при 1Б степени присоединяются боли.
Для ишемии II степени характерны нарушения чувствительности и активных движений в суставах конечностей от пареза (IIА степень) до параплегии (IIБ степень).
Ишемия III степени характеризуется начинающимся некрозом, о чем свидетельствует субфасциальный отек при IIIа степени и мышечная контрактура при ишемии IIIБ степени.
Конечным результатом ишемии может быть гангрена конечности.
Наиболее информативными методами диагностики острой артериальной непроходимости являются ультразвуковое исследование и ангиография, которые позволяют определить уровень и протяженность окклюзии.
Лечение. Тромбозы и эмболии являются абсолютным показанием к хирургическому лечению.
Острый тромбоз (эмболия) артерий конечности
(артериальная эмболия, артериальный тромбоз)
Сердечно-сосудистые заболевания
Общее описание
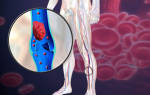
Тромбозы и эмболии артерий — это заболевание, возникающее при острой закупорке просвета артерий тромбом или эмболом, приводящее к нарушению кровотока в тканях. При перекрытии просвета сосуда тромбом дальнейшее поступление крови по сосуду прекращается, мышцы, ткани испытывают кислородное голодание. При отсутствии своевременного лечения наступает гибель тканей и формирование гангрены.
Наиболее типичными местами локализации тромбов и эмболов являются места разветвления сосудов (бифуркация), поскольку именно там диаметр сосуда уменьшается.
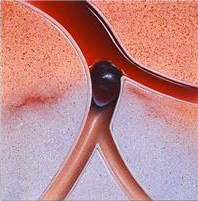 |
| Тромб перекрывает просвет сосуда |
Выделяют несколько возможных источников тромбоэмболии артериального русла:
1. Сердце (наиболее частый источник):
- при заболеваниях, характеризующихся нарушением ритма;
- при аневризме левого желудочка;
- при возникновении эндокардита (инфекционной и других форм);
- при перенесенных операциях с протезированными клапанами сердца.
2. Сосуды с наличием атеросклеротических бляшек:
- при аневризме аорты;
- в местах изъязвлений атеросклеротических бляшек.
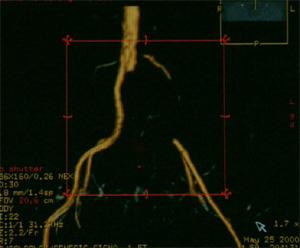 |
| Тромбоэмболия левой общей подвздошной артерии в устье отхождения от аорты |
Симптомы острого тромбоза (эмболии) артерий конечности
Согласно классической классификации по Савельеву В.С., полностью отражающей клиническую картину заболевания, выделяют 3 степени.
- I A — появление онемения в дистальных частях конечности и похолодание стоп и кистей.
- I Б — присоединение болевого синдрома (боль носит постоянный характер).
- II А — нарушение чувствительности и активных движений в конечности (отсутствие тактильной чувствительности в пальцах кисти, стоп).
- II Б — полное отсутствие активных движений в конечности (пассивные движения сохранены).
- III A — присоединяется субфасциальный отек конечности.
- III Б — формируется мышечно-суставная контрактура (наличие контрактуры конечности свидетельствует о гибели конечности и развитии гангрены, что, в свою очередь, требует оперативного лечения в объеме ампутации конечности).
Диагностика
1. Консультация сосудистого хирурга и осмотр. После консультации специалиста необходима срочная госпитализация в стационар для оперативного лечения.
2. Инструментальные методы диагностики:
- УЗДГ артерий.
- Ангиография — наиболее информативный метод диагностики, позволяющий решить вопрос о дальнейшей тактике лечения.
- Компьютерная томография с введением контраста.
В большинстве случаев достаточно осмотра специалиста, чтобы поставить точный диагноз и решить вопрос о дальнейшей тактике лечения.
Лечение острого тромбоза (эмболии) артерий конечности
Первоочередным в терапии является внутривенное введение «Гепарина» (с целью снижения риска тромбоза дистальных участков), спазмолитиков (для снятия ангиоспазма) и антиагрегантов («Реополиглюкина», «Трентала»).
Лечение направлено на устранение истинной причины заболевания (эндокардит и т.п.).
Оперативное лечение чаще всего проводится под местным обезболиванием, реже — под наркозом или эпидуральной анестезией. Выбор хирургического вмешательства зависит от места окклюзии просвета сосуда. Выполняется прямая или непрямая тромбэктомия.
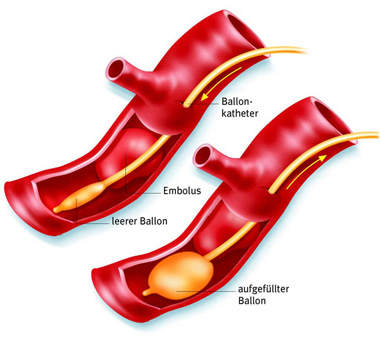 |
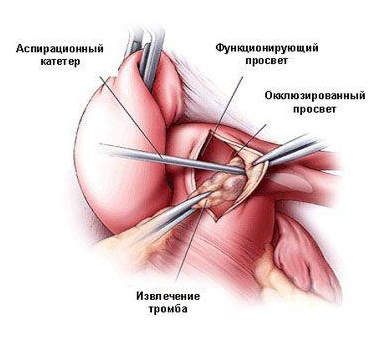 |
| Непрямая тромбэктомия зондом Фогарти. Выполняется артериотомия, через отверстие в артерии заводится зонд, баллон раздувается и вытягивается вместе с тромбами |
Прямая тромбэктомия. Выделяется артерия в месте тромбированного участка, выполняется артериотомия, извлекается тромб инструментами в пределах раны |
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
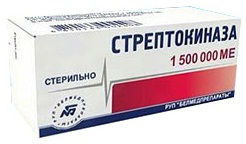

- Гепарин натрия (антикоагулянт прямого действия). Режим дозирования: внутривенный болюс — 80 ЕД на 1 кг массы тела, начальная скорость инфузии — 18 ЕД на 1 кг массы тела в час (не менее 1250 ЕД/ч). Далее подбор дозы осуществляют с помощью определения АЧТВ. Длительность назначения гепарина натрия должна составлять 5-7 сут. (с постепенным переходом на НАКГ). При переводе больного на НАКГ последние назначают за 4-5 сут. до предполагаемой отмены НФГ. Введение НФГ прекращают только по достижению значения МНО в пределах 2,0-3,0.
- Стрептокиназа (фибринолитическое средство). Режим дозирования: внутривенная инфузия 250 тыс. — 500 тыс. МЕ за 15-30 мин., затем 100 тыс. МЕ/ч в течение 12–72 ч; возможна внутривенная инфузия 1500 тыс. МЕ в течение 2 ч.
- Урокиназа (фибринолитическое средство). Режим дозирования: внутривенная инфузия 4400 МЕ/кг за 10-20 мин, затем 4400 Е/кг в час в течение 12-24 ч; возможна внутривенная инфузия 3 млн МЕ в течение 2 ч.
- Реополиглюкин (улучшающее микроциркуляцию, антиагрегационное средство). Режим дозирования: в/в капельно по 400 мл (в течение не менее 30-60 мин.) 1-2 раза в сутки.
- Пентоксифиллин (улучшающее микроциркуляцию, сосудорасширяющее средство). Режим дозирования: внутривенно в виде инфузий 2 раза в сутки, утром и днем. Разовая доза (на 1 инфузию) составляет 200 мг пентоксифиллина (2 ампулы по 5 мл) или 300 мг пентоксифиллина (3 ампулы по 5 мл) в 250 мл или 500 мл 0,9% раствора натрия хлорида или раствора Рингера.
Все про тромбообразование в артериальных сосудах
Артериальный тромбоз – это такое состояние, при котором в просвете артерии образуется сгусток крови. Подобное тромбообразование может происходить абсолютно на любом участке артериальной сети организма. Острый тромбоз артерий является следствием процессов, происходящих в организме в целом. Это нарушение кровообращения, изменение состава крови, различные повреждающие процессе непосредственно сосудистой стенки. Причины патологии условно можно разделить по группам:
- Изменения в самой стенке артерий. В этой группе причин находятся атеросклероз, васкулиты и эндартерииты.
- Патологии системы свертывания крови.
- Факторы, которые меняют кровоток. Кровь из-за имеющихся условий начинает двигаться турбулентно (с завихрениями). Это различные стенозы (сужения) сосудов, аневризмы (расширения) сосудов, сдавление, перевязка, изгибы сосуда (при травмах и опухолевых процессах).
Поражения аорты — крупного сосуда
Тромбоз аорты (главного сосуда, несущего артериальную кровь от сердца к органам) может быть безвредным, а может закончиться смертельно (мгновенная смерть, если закупорился просвет непосредственно аорты). В аорту тромб может приноситься из полости сердца, а затем с током крови попадать в любую веточки артерии, идущие от аорты. Далее все зависит от того, какой отдел поражен. Признаки аортального тромбоза очень разнообразны.
При тромбозе брюшной аорты нарушается кровообращение органов брюшной полости и малого таза. Если произошла закупорка на уровне подвздошных отделов, то первыми признаками становится слабость в ногах, боль, перемежающая хромота. Эти признаки становятся более выраженными после физической нагрузки. Особым признаком является импотенция. Пульс на артериях ног становится слабее, а затем и полностью исчезает. Кожные покровы конечности становятся холодными, бледными.
Процесс может распространяться до сосудов почки. Тромбоз почечной артерии ведет к стойкому повышению артериального давления, не поддающемуся лечению. В последствие возможно развитие сердечной недостаточности. В моче появляется кровь. Если закупорка произошла быстро, то почка умирает.
При мезентериальном тромбозе происходит закупорка сосудов брыжейки (специального листка, который держит все органы пищеварительного тракта, в нем проходят сосуды). Чаще развивается у людей пожилого и среднего возраста. Приводит к острому недостатку кислорода и питательных веществ с последующим некрозом органа. Зачастую исход летальный. При тромбозе верхней брыжеечной артерии первыми признаками являются снижение веса, боль в животе после приема пищи, нарушение стула. На последних стадиях болезни кишечник некротизируется. Появляется сильная боль в животе.
Закупорка артерий конечностей
Тромбоз плечевой артерии в зависимости от того, какую долю просвета сосуда занимает, может не доставлять неудобств. Если просвет закрыт значительно, то конечность немеет, становится холодней на ощупь, слабеет пульс. В запущенных случаях полная окклюзия просвета может привести к ампутации конечности.
При тромбозе бедренной артерии, как и при тромбозе подколенной артерии обычно возникает резкое покраснение нижней конечности. Человек не может пройти без боли расстояние большее 10-15 метров. Особенно выражена мышечная слабость и боль в голенях и стопе. Одни из признаков является уменьшение или прекращение роста волосяного покрова на ногах. Если случай сильно запущен, то боль не проходит даже в покое, цвет кожных покровов становится багрово-синюшным, стопа отекает. Если не вмешаться, то процесс может закончиться гангреной.
На что обратить особое внимание
Тромбоз сосудов головного мозга возникает при формировании тромбов в артериях, которые кровоснабжают головной мозг. Особенно опасен тромбоз одной из главной артерий – базилярной (она образуется путем слияния обоих позвоночных артерий, является важной артерией, питающей мозг). Чаще всего начало заболевания выражено слабо. Затем нарушения кровообращения становятся более заметными, что может привести к инфаркту головного мозга, который еще называют инсультом. При отсутствии лечения может развиться грозное осложнение – отек головного мозга. Тромбоз сосудов головного мозга начинается с предвестников, таких как постоянная головная боль, повышение температуры тела, рвота и чувство тошноты, сонливость. Могут возникать судорожные приступы, отсутствие реакции на раздражители, боль в области лица, его перекос, несимметричность, паралич половины тела, нарушение сознания, что говорит о развитии инсульта.
Тромбоз артерии сетчатки начинается внезапно. Сначала появляется стойкое снижение зрения, выпадают частично поля зрения, а иногда возникает слепота на некоторое время. Болезнь в половине случаев заканчивается значительным снижением зрения (человек видит пальцы только у лица), а грозное осложнение – слепота.
При тромбозе коронарной артерии (питающей сердце) орган недополучает кислорода и питательных веществ. Развиваются приступы боли в сердце (стенокардия) или острая ишемия с некрозом сердечной мышцы (инфаркт). Коронарный тромбоз сопровождается болью за грудиной, которая может быть различного характера (давящей, сжимающей, колющей, режущей, пекущей), может отдавать в левую или правую руку, в межлопаточную область, область нижней челюсти.
Особый вид окклюзии – это тромбоз стента, то есть искусственного сосуда. Возникает из-за тяжелых сосудистых болезней, а также в результате того, что стентированная поверхность еще не покрылась эндотелием (внутренним слоем сосуда).
Тромбоз легочной артерии – закупорка ствола или ветвей легочной артерии. Если произошла окклюзия главных ветвей, то развивается массивная тромбоэмболия. Также могут быть поражены долевые, сегментарные или мелкие артерии легкого. При массивном тромбозе развивается недостаточность правых отделов сердца, при поражении мелких ветвей – инфаркт легкого с последующим развитием на месте инфаркта пневмонии, если присоединились какие-либо инфекционные возбудители.
Начинается тромбоз легочной артерии с боли в грудной клетке и одышки. Зачастую может быть раздражающий сухой кашель, кровохарканье, синюшность пальцев рук, носогубной области. Затем развивается синюшность верхней половины туловища, может повышаться температура тела. Если болезнь протекает молниеносно, то смерть наступает мгновенно. Могут преобладать симптомы со стороны дыхательной системы (кашель и сильнейшая одышка от 30 дыхательных движений в минуту), напоминая бронхиальную астму. Когда в процессе эмболии развивается недостаточность правой половины сердца, то человека беспокоит сердцебиение, наблюдается резкое снижение давления, кожа становится синюшной, выпирают вены шеи. Причиной внезапной смерти в 30% случаев становится тромбоз легочной артерии.
Как распознать болезнь?
Осведомленность в следующих факторах поможет своевременно выявить заболевание:
- Если у вас, вашего родственника или знакомого беспокоят какие-либо жалобы из описанных выше, то обязательно нужно обратиться за медицинской помощью. Промедление может закончиться очень плачевно (особенно тромбоз сосудов головного мозга, легочной артерии, коронарный тромбоз)
- Ультразвуковое дуплексное сканирование артерий позволяет обнаружить тромб в просвете сосуда.
- Ангиография – в сосуд вводят контрастное вещество и делают снимок. Если сосуд перекрыт тромбом, то контрастное вещество дальше закупорки не проходит.
- Доктор также назначит анализы крови на уровень холестерина, проверит свертываемость крови, сделает биохимический анализ крови. При боли в грудной клетке необходимо сделать электрокардиограмму.
Лечение
Приведенные ниже особенности лечения в большинстве случаев помогают снять симптоматику тромбозов:
- Если тромбоз возник внезапно с ярко выраженными симптомами, но помощь нужно оказать как можно скорее. Скорее всего, потребуется госпитализация в стационар.
- Назначают обезболивающие препараты (ненаркотические и наркотические).
- Разжижают кровь аниагрегантыми и антикоагулятными лекарствами (например, аспирин, гепарин).
- Если доктор посчитает нужным, то может быть назначена операция по удалению тромба (тромбэктомия).
Профилактика
Чаще всего тромбы образуются летом. Это объясняется тем, что организм обезвоживается. Еще сильнее обезвоживание развивается у женщин, желающих похудеть (многие диеты основаны на выведении жидкости из организма). Поэтому важно употреблять достаточное количество жидкости. Образ жизни должен быть активным. Умеренные физические нагрузки способствуют улучшению кровообращения, обмена веществ, препятствуют застою крови. Важно правильно питаться. В основе рациона должна быть растительная пища. Желательно потреблять минимум продуктов, содержащих холестерин. Тромбы имеют тенденцию к появлению в связи с инфекционными заболеваниями, операциями, травмами. Старайтесь избегать этих моментов. Доказана связь между курением, атеросклерозом и тромбозом. Если вы курите, то откажитесь от сигарет. Регулярно посещайте доктора с целью пройти плановые обследования.