Некротическое заболевание
Некротизирующая инфекция мягких тканей
Пациенты с различными гнойно-воспалительными процессами в мягких тканях, пожалуй, чаще всего встречаются среди госпитализированных в отделения гнойной хирургии. Среди этой большой группы заболеваний выделяют, пожалуй, самую тяжелую патологию, которая носит название “некротизирующая инфекция мягких тканей”. Данный патологический процесс характеризуется прогрессирующим, быстро распространяющимся некрозом мягких тканей (кожи, подкожной жировой клетчатки, фасции, реже мышц). Гноя при этом, как правило, не бывает, или он встречается на самых поздних стадиях заболевания. Этот факт, кстати, является одной из причин диагностических ошибок и ошибочной лечебной тактики, часто приводящей к фатальным последствиям. В развитии заболевания могут принимать участие самые различные микроорганизмы и их ассоциации, при этом все же наиболее частым возбудителем бывает гемолитический стрептококк. Проникновение микроорганизма в ткани обычно происходит из внешней среды (т.е. из экзогенного источника инфекции). При этом микроповреждения кожи, через которые проникает микроб, могут визуально и не определяться. Хотя часто удается установить, что развитию заболевания предшествовала незначительная тупая травма мягких тканей, ношение тесной обуви и т.д. В других же случаях, наоборот, выявляются четкие входные ворота для инфекции, в роли которых может выступать рана, трофическая язва и др. В самых редких случаях инфицирование мягких тканей может происходить гематогенным путем, соответственно, из эндогенного (т.е. расположенного внутри организма) источника инфекции. В части случаев у пациентов с развившейся некротизирующей инфекцией отмечаются сопутствующие заболевания и состояния, приводящие к нарушению иммунобиологической реактивности организма (например, сахарный диабет, прием кортикостероидных гормонов).
В зависимости от глубины некротического процесса в тканях выделяют несколько форм некротизирующей инфекции. Это некротическая рожа, некротизирующий фасциит и мионекроз. Часто они сочетаются друг с другом. Воспалительный процесс при роже, вызываемой стрептококком поражает кожу и прилегающую подкожную жировую клетчатку. Некротизирующий фасциит относится к более глубоким инфекциям и характеризуется изначальным поражением поверхностной фасции и расположенной рядом клетчатки. Инфекционный мионекроз – самая тяжелая из форм некротизирующей инфекции, как следует из названия, характеризуется омертвлением мышц. В какой бы форме не протекала некротизирующая инфекция мягких тканей, она во всех случаях характеризуется тяжелой интоксикацией и высокой летальностью (от 20% до 50%). Наибольшее количество тяжелых случаев регистрируется при позднем обращении пациента за медицинской помощью и при несвоевременно выполненном хирургическом вмешательстве. Минимум диагностических трудностей отмечается при некротической роже. Как правило, эти больные в течение 5-10 дней лечатся амбулаторно или стационарно (в инфекционной больнице) по поводу неосложненных форм рожи (эритематозной, буллезной, геморрагической) и в связи с развитием осложнений – некроза кожи, поступают в отделения гнойной хирургии. Факт некроза кожи в этом случае определяет показания к проведению срочного хирургического вмешательства – некрэктомии. Значительно сложнее складывается диагностика при некротизирующем фасциите. Начало заболевания характеризуется высокой лихорадкой, симптомами интоксикации. Местно: боль, отек, гиперемия кожа. Картина очень похожа на ту, которая наблюдается при эритематозной роже. вся трагедия заключается в том, что неосложненная рожа не требует проведения хирургического вмешательства и лечится консервативно (антибиотики, физиотерапия и т.д.), а при некротизирующем фасциите при подобной клинической картине необходимо срочно оперировать больного. К чему приводит диагностическая ошибка и, соответственно, отказ от операции в сторону консервативного лечения? Чаще всего наблюдается прогрессирование патологического процесса, который быстро распространяется по фасциям, вызывая некроз, в том числе и кожи над очагом воспаления. В это время уже нет сомнений в необходимости хирургического вмешательства. К сожалению, оно уже является запоздалым. Многие пациенты погибают при явлениях полиорганной недостаточности или бактериально-токсического (септического) шока. Как быть? Как понять, что воспалительный процесс, который не находится в фазе гнойно-деструктивного воспаления (когда общепризнана целесообразность операции) диктует необходимость неотложной операции? Инструментальная диагностика здесь практически бессильна. Только опыт, развитое клиническое мышление дают возможность минимизировать число диагностических ошибок на ранней стадии заболевания, когда правильная лечебная тактика позволяет не только сохранить жизнь пациенту, но и не допустить формирования обширных некрозов кожи. Обширные постнекрэктомические дефекты у пациентов с некротизирующей инфекцией даже после ее ликвидации создают серьезные проблемы и часто предполагают необходимость выполнения кожно-пластических операций.

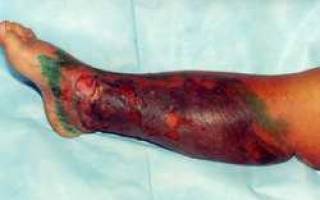
Рис. 1. Некротическая рожа голени. Предшествующее лечение в инфекционной больнице. Прогрессирование процесса. Формирование некроза кожи – показание к операции.

Рис. 2. Вид раны в процессе выполнения этапных некрэктомий.

Рис. 3. Воспалительный процесс ликвидирован. Рана очистилась. Необходима кожная пластика.

Рис. 4. После аутодермопластики раны расщепленным лоскутом.

Рис. 5. Стрептококковый некротизирующий фасциит. Запоздалая госпитализация. Оптимальные сроки для  оперативного лечения упущены. Летальный исход на фоне прогрессирующей полиорганной недостаточности.
оперативного лечения упущены. Летальный исход на фоне прогрессирующей полиорганной недостаточности.


Рис. 6. Стрептококковый некротизирующий фасциит с сформировавшимися обширными участками некроза кожи. Поздняя госпитализация. Удалось сохранить жизнь пациентке ценой высокой ампутации верхней конечности.


Рис. 7. Стрептококковый некротизирующий фасциит. Ситуация, когда также оптимальные сроки для эффективного хирургического лечения упущены. Проведенная некрэктомия не позволила сохранить жизнь пациентке. Летальный исход при явлениях прогрессирующей полиорганной недостаточности.


Рис. 8. Стрептококковый некротизируюший фасциит, развившийся у пациента, оперированного по поводу пахового лимфаденита. Ранняя стадия заболевания, когда оперативное лечение имеет максимальные шансы на успех. Выполнено иссечение измененной поверхностной фасции и окружающей клетчатки. Комплексное консервативное лечение. Пластика раны местными тканями на заключительном этапе лечения. Хороший результат.
Как лечить некротический фасциит
Наружный покров тела человека представляет собой один из самых крупных и значимых органов. Поражение больших участков кожи различными травмами и инфекционно-воспалительными заболеваниями представляет опасность для жизни человека. Зная основные признаки болезни, можно предотвратить или вылечить инфекцию на раннем этапе развития, предотвратив летальный исход.
В данной статье расскажем о том, почему возникает, как предотвратить и лечить некротизирующий фасциит.
Что это такое
Некротическое заболевание кожи представляет собой инфекционно-воспалительную реакцию, спровоцированную бактериями стрептококка со смешанной аэробной и анаэробной микрофлорой.
Впервые инфекция была описана Гиппократом в 5 веке до н.э., позднее, в 1952 году был введен термин, закрепленный в МКБ-10 76.2 “Necrotizing fasciitis”.
 Во время развития инфекционного процесса поражаются фасции мышц и глубокие слои подкожной клетчатки (см. фото), возникает отечность и гиперемия пораженного участка.
Во время развития инфекционного процесса поражаются фасции мышц и глубокие слои подкожной клетчатки (см. фото), возникает отечность и гиперемия пораженного участка.
На ранней стадии диагностируется с трудом по причине не характерно выраженной симптоматики.
Позднее, кожный покров становится более плотным, приобретает синюшную окраску, а при инструментальном осмотре и пальпации доставляет мучительные боли пациенту.
ВАЖНО! Некротические процессы в тканях приводят к обширному тромбозу, распространению инфекции на внутренние органы, гангрене и летальному исходу.
Причины
Некротический фасциит развивается в результате воздействия стрептококка на ткани кожных покровов. Однако, не каждый пациент, подвергшийся атаке возбудителей инфекции, страдает от диффузных нарушений кожного эпителия.
Дело в том, что сильный иммунитет способен противостоять возбудителю стрептококка, однако существует множество факторов, влияющих на снижение защитных функций организма. Разделяются они на травматические повреждения и сопутствующие заболевания:
- открытые ранения и глубокие порезы на коже;
- обширные ожоги;
- сахарный диабет;
- ожирение;
- абсцесс;
- цирроз;
- прием наркотиков и алкоголя;
- пролежни;
- бактериальная инвазия во время хирургического вмешательства;
- нагноение мелких ранок и язвочек;
- грибковые инфекции;
- раковые опухоли;
- вирус иммунодефицита (ВИЧ);
- снижение нейтрофильных лейкоцитов в крови менее, чем на 1500/мкл;
- сосудистые заболевания;
- прием кортикостероидов;
- ветряная оспа.
Существует несколько факторов, влияющих на появление некроза:
- токсический образуется в результате распада микроорганизмов, поселившихся в подкожной клетчатке;
- неврогенный обусловлен инфекционным поражением ЦНС;
- химический развивается под разрушительным воздействием кислот на межклеточном уровне;
- электрическому предшествует термическое воздействие на кожу.
Существует три формы некрозного фасциита, различающихся видами возбудителей:
- полимикробный (комбинация нескольких бактерий);
- стрептококковый;
- мионекроз (газовая гангрена).
Некротическое поражение кожи развивается под воздействием множества факторов, чаще всего в совокупности инфекционного поражения и травмы.
Признаки
Распознать наличие фасциита на ранней стадии прогрессирования крайне сложно, так как среди симптомов различимы лишь лихорадка и болевой синдром.
Более поздняя степень заболевания характеризуется такими признаками, как:
- отечность;
- тромбофлебит;
- венозное и артериальное расширение;
- багрово-синий цвет кожи;
- образование пузырей (как при ожоге);
- некроз тканей грязно-красного, фиолетового и черного цвета;
- повышенная температура тела;
- озноб;
- рвота;
- тахикардия;
- зуд, жжение и боль пораженных покровов;
- потеря сознания;
- коматозные состояния.
Данные симптомы относятся к группе инфекционных поражений кожного эпителия, являющиеся сигналом для срочного хирургического вмешательства.
Бактерии распространяются на внутренние органы и глубокие слои эпителия в течение короткого промежутка времени (до 2 дней).
Без оперативного удаления некрозных фасций прогноз летального исхода — 99%.
Диагностика
Диффузный фасциит без труда поддается диагностике на более поздних стадиях. Самочувствие пациента вначале инфицирования обманчиво хорошее, сменяется быстрым ухудшением здоровья в течение нескольких суток.
Диагноз устанавливается уже после тщательного осмотра пациента.
Наблюдаются симптомы интоксикации организма, токсический шок, лихорадка, коматозное состояние. Поврежденные ткани могут незначительно покраснеть, если бактерии поразили глубокие слои кожи и фасций.

При наличии раны врач проникает вглубь и обнаруживает гнилостные некротические фасции.
Из раны исходит неприятный запах (выделение газов при гибели бактерий), выделяется гной. При отсутствии ран различимы симптомы гиперемии и тромбоза кровеносных сосудов.
Для подтверждения первичного диагноза врач проводит инструментальные и лабораторные исследования: хирургическую санацию, анализ мочи и крови, ПЦР.
Если диагноз подтвержден, в срочном порядке пациенту показано хирургическое лечение. Промедление опасно для жизни пациента.
Лечение болезни
Оперативное вмешательство проводится с целью санации кожных покровов и удаления всех некротических тканей для увеличения шансов продолжения жизни пациента.
Если фасциит поражает более 80% органа или конечности, хирург принимает решение об ампутации.
Основные принципы хирургического лечения некрозного фасциита:
- удаление всех пораженных тканей (без исключения);
- постоянная дезинфицирующая обработка ран;
- внимательно контролируются гемодинамические показатели, во избежание тромбоза, инсульта и инфаркта;
- рана остается открытой во время всей операции.

По завершению операции следует ежедневная обработка антибиотиками и диагностика раны после, а также сочетание медикаментозной терапии антибиотиками с санацией эпителия.
В качестве вспомогательной меры при лечении некроза может быть использована ГБО (гипербарическая оксигенация) — терапия кислородом под высоким давлением.
Осложнения
Серьезные последствия заболевания возникают в случае промедления в оказании врачебной помощи больному:
- гангрена;
- интоксикация организма;
- обширный тромбоз;
- инфекционно-токсический шок;
- отказ в работе нескольких систем организма одновременно под влиянием стрессовых факторов;
- ампутация конечности;
- сепсис;
- сердечно-сосудистая недостаточность;
- рубцевание и косметические несовершенства после операции.
Профилактические меры
Уменьшить вероятность возникновения некроза фасций позволит постоянное поддержание работы иммунной системы.
Высокая сопротивляемость организма инфекционным возбудителям — единственная гарантия отсутствия опасных последствий.
При появлении симптомов лихорадки (спутанность сознания, кашель, озноб, сухость во рту и жажда, боль в горле, животе и голове, рвота, учащенное болезненное мочеиспускание, повышение температуры тела), следует немедленно обратиться за диагностикой анализов мочи и крови к врачу.
При возникновении открытых ранений, следует остановить кровотечение и обработать рану антисептиком, внутрь принять антибиотик.
Регулярное прохождение медицинского осмотра и внимательное отношение к самочувствию уберегут от развития болезнетворных бактерий.
Заключение
Некротический фасциит быстро прогрессирует, поражая подкожную клетчатку воспалительным процессом. В 50% случаев заболевание приводит к серьезным последствиям — ампутации конечности или летальному исходу.
Начальная стадия болезни не имеет характерной симптоматики и сложно поддается диагностике. На более поздних стадиях показано хирургическое лечение вкупе с антибиотиками. В зависимости от сложности распространения, патология обладает вероятностью смертности от 20 до 80%.
Необычные болезни: некротический фасциит

Некротический фасциит – инфекция, которая поражает подкожную клетчатку и фасции. (Фасции – оболочки из соединительной ткани, покрывающие все органы, сосуды, охватывающие мышцы, сухожилия.) Заболевание это очень опасное, и если его запустить, может привести даже к летальному исходу.
Причины некротического фасциита
Болезнь вызывают патогенные бактерии, попавшие под кожу снаружи: из раны, пореза – или изнутри: вместе с кровотоком. В результате прямо под кожей развивается инфекционный процесс и происходит разрушение тканей. Поражаются чаще всего ноги, а также промежность и брюшная стенка, но инфекция может затрагивать и другие участки тела.
Возбудителями могут быть разные бактерии, но особенно опасен пиогенный стрептококк Streptococcus pyogenes. Именно он вызывает самую тяжелую форму заболевания.
Болезнь протекает очень быстро. Сначала возникает ишемия – пораженный участок перестает снабжаться кровью. В этом месте ткани отмирают, и инфекция распространяется дальше, захватывая новые участки и разрушая ткани. Медики называют эту патологию «пожиратель плоти».
Конечно, для развития заболевания необходим ряд условий. Фактором риска является в первую очередь пониженный иммунитет, а в группу риска входят:
- страдающие заболеваниями периферических сосудов;
- сахарным диабетом;
- онкологическими заболеваниями;
- недавно перенесшие хирургическую операцию;
- прошедшие курс лечения кортикостероидами;
- наркоманы.
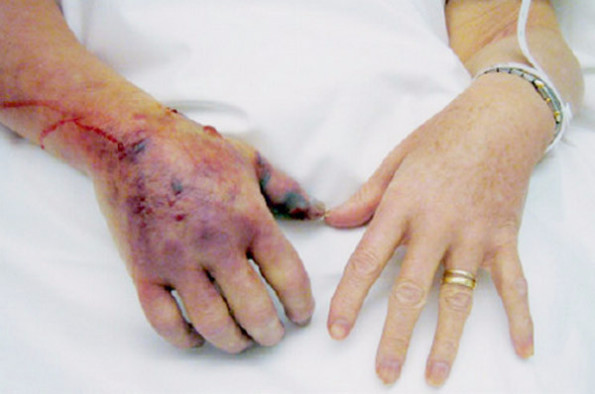
Но заболеть могут и здоровые люди, в этом случае некротический фасциит развивается как осложнение:
- после хирургического вмешательства, особенно на желудочно-кишечном тракте, мочевых путях;
- подкожных инъекций;
- ран и травм.
Очень редко заболевание возникает без видимых причин – у здоровых людей с нормальным иммунитетом, без травм с нарушением целостности кожи.
Симптомы некротического фасциита
Болезнь начинается с повышения температуры и небольшой болезненности при надавливании на пораженный участок. Затем кожа краснеет, на ней появляется отек.
В дальнейшем кожа становится синюшного оттенка, она горячая на ощупь, на ней формируются пузыри, наполненные жидкостью.
Дальнейшая стадия – потеря чувствительности, некроз и гангрена – отторжение тканей. Это очень зловещие признаки. Бактерии распространяются по крово- и лимфотоку, фасциям. Развивается общее заражение крови – сепсис. У больного сильно повышена температура, снижено давление, сознание спутанное.
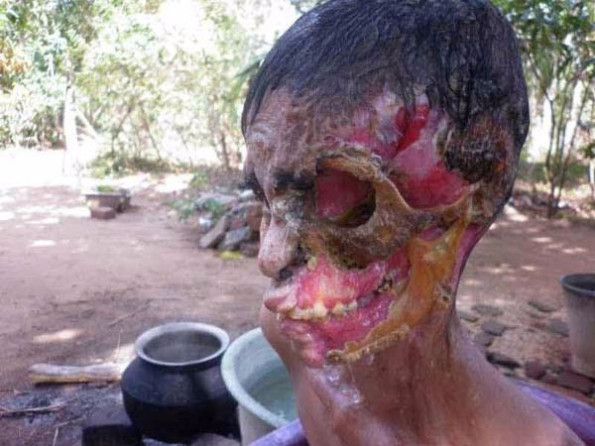
Лечение некротического фасциита
Лечат некротический фасциит хирургическим путем – омертвевшие ткани иссекают. На следующий день рану снова вскрывают и проверяют, не осталось ли некротических участков, при необходимости вычищают ее снова. Иногда приходится вскрывать очаг несколько раз, пока все участки некротической ткани не будут полностью удалены.
В запущенных случаях может потребоваться ампутация пораженной конечности.
Некротический фасциит – заболевание коварное. Во-первых, его очень трудно распознать на ранней стадии: лихорадка и болезненность – слишком общие симптомы, чтобы можно было сразу заподозрить эту болезнь. И, во-вторых, развивается инфекционный процесс просто стремительно.
Смертность от этого заболевания очень высока и составляет 30%. Но, к счастью, эта инфекция достаточно редкая. Тем не менее соблюдать элементарные меры предосторожности будет не лишним.
- Все раны, ссадины порезы, особенно загрязненные, нужно тщательно обрабатывать дезинфицирующими веществами. Если появилась краснота, отек, надо идти к врачу.
- За медицинской помощью стоит обратиться если рана глубокая.
- Особенно осторожными следует быть пожилым людям и имеющим факторы риска (см. выше). У них воротами для инфекции может стать даже простая царапина или, например, анальная трещина.
Опасный некротический фасциит легче предупредить, чем вылечить
 Некротический фасциит (далее для удобства НФ) – это инфекционное заболевание, при котором поражаются поверхностные и глубокие фасции и подкожную клетчатку.
Некротический фасциит (далее для удобства НФ) – это инфекционное заболевание, при котором поражаются поверхностные и глубокие фасции и подкожную клетчатку.
Возбудителями выступают бактерии Streptococcus pyogenes или Clostridium perfringens.
При данной инфекции происходит разрушение тканей непосредственно под кожей. Она может перерастать в газовую гангрену.
Болезнь открыли Уэлч и Неталл в 1892г. Наиболее часто болезнь атакует конечности и зону промежности, происходит при повреждении кожи данных участков тела вследствие травм или гнойных процессов.
Статистика показывает частоту в 4 случая НФ на 10000 человек, при 33% смертности заболевших.
Причины болезни
Как уже упоминалось, одним из путей проникновения инфекции может быть полученная рана или другое повреждение кожи.
В других случаях среди причин, которые вызывают некротический фасциит, может стать внутренняя язва, из которой бактерии проникают в подкожную клетчатку, при стрептококковой инфекции бактерии часто переносятся с кровотоком.
В начале НФ приводит к образованию локальной тканевой ишемии (кровеносной блокаде), далее происходит некроз данного участка из-за размножения бактерий в ране. Инфекция распространяется по подкожной жировой клетчатке.
Факторы, которые могут способствовать появлению НФ:
- возраст после 50 лет;
- избыточный вес тела;
- наблюдаются поражения периферических сосудов;
- иммунодефицит;
- алкоголизм в хронической форме;
- вы страдаете сахарным диабетом;
- вы проходите курс лечения кортикостероидными препаратами;
- вы наркоман, «сидящий» на игле;
- послеоперационные осложнения.
Симптомы и признаки

На фото видно, насколько опасен некротический фасциит
Диагностировать некротический фасциит на ранних стадиях крайне сложно, так как единственным его проявлением является лихорадка и локальная боль.
Затем кожа становится красной от собирающейся под ней крови и появляется отек, пальпация болезненна.
Кожа пораженного участка постепенно темнеет до темно-красного цвета иногда с синеватым оттенком, далее появляются пузыри, после них наступает стадия некроза кожи — она становится фиолетового цвета, реже багрового или черного цвета.
В поверхностных сосудах наступает обширный тромбоз, при этом пораженные фасции приобретают грязно-бурый цвет.
Начиная с этого момента бактерии начинают стремительно распространяться по крови, лимфе и по фасциальным футлярам. На этом фоне у больного повышается температура, наблюдается учащение пульса, сознание от спутанного до полного беспамятства.
Из-за оттока жидкости в пораженную область может наблюдаться падение артериального давления.
Сползание позвонков относительно друг друга называют спондилолистез шейного отдела позвоночника. На данный момент существует несколько методов лечения патологии.
Диагностические методы
Диагноз ставится по результатам анализов — признаки воспаления — сдвиг влево лейкоцитоза, скорость оседания эритроцитов повышена. Также дополнительно изучают содержимое пузырей на предмет определения чувствительности к антибиотикам.
Лечение болезни

Оперативное вмешательство применяют для удаления погибших участков тканей, вплоть до ампутации конечности в тяжелых случаях.
При перевязке ран используют ультразвуковую кавитацию, совместно с использование антисептических мазей и протеолетических ферментов. Активно применяют этиотропное лечение — определяют тип бактерии и далее действуют узконаправленными препаратами.
Дополнительно применяют антибиотики широкого спектра действия для уменьшения риска поражения другими микроорганизмами.
Осложнения болезни
Частая причина осложнений — недостаточное удаление пораженных тканей при операции, если требуется хирургическое вмешательство повторяют каждые 1-2 суток.
Профилактические меры
Тщательная обработка всех ссадин и ран, особенно загрязненных уличной пылью или грязью. При появлении покраснения, отечности стоит сразу обратится к врачу.
Вообще к врачу стоит обращаться если полученная рана достаточно глубокая и загрязненная — это позволит избежать риска заражения бактериями или побороть инфекцию на ранней стадии.
Людям старше 50 лет — стоит еще тщательной относиться к всевозможным ссадинам и повреждения кожи и слизистых, например трещины заднего прохода при геморрое.
Случаи поражения могут быть даже очень экзотическими — американские врачи штата Луизиана описывают случай НФ, при котором женщина 34 лет заразилась инфекцией при принятии горячей солевой ванны, через прокол в коже, оставшийся после инъекции толстой иглой.
Помните чем позже начато лечение, тем хуже прогноз. Лучше лишний раз сбегать к врачу и узнать, что ничего страшного, чем пропустить по настоящему опасную инфекцию, которая может привести к жизненной катастрофе.
Видео: Некротический фасциит — опасная болезнь
Некротический фасциит относят к одной из самых сложных болезней. Как бы не хотелось верить, но эта и другие ужасные болезни, действительно существуют в нашем мире.