Скелетная дисплазия
Диастрофическая дисплазия
Диастрофическая дисплазия – одна из разновидностей скелетных дисплазий, которая характеризуется нарушением формирования некоторых типов хрящевой ткани и связанным с этим затрудненным образованием эндохондральной кости. Симптомы заболевания выявляются сразу при рождении или в рамках пренатальной диагностики и заключаются в уменьшенной длине тела новорожденного и низкорослости в дальнейшем, контрактуре суставов, сколиозе и других пороках развития. Диагностика диастрофической дисплазии производится на основании данных осмотра больного, рентгенологических и молекулярно-генетических исследований. Специфического лечения патологии не существует, используют симптоматическую терапию. При выявлении характерных нарушений на ранних сроках вынашивания ребенка осуществляют прерывание беременности по медицинским показаниям.
Общие сведения
Диастрофическая дисплазия – наследственное заболевание из группы костно-хрящевых дисплазий, характеризующееся многочисленными пороками развития скелета. Впервые данная патология была описана в 1960-м году французским врачом-генетиком М. Лами совместно с его учеником, педиатром П. Марото. Исследователи смогли определить особенности скелетных аномалий при этом состоянии и установить их наследственный характер. Диастрофическая дисплазия является заболеванием с аутосомно-рецессивным механизмом наследования. Встречается очень редко, что несколько затрудняет достоверное определение его распространенности. При этом удалось выяснить, что такое состояние чаще встречается в странах балтийского региона, особенно в Финляндии. Из-за аутосомно-рецессивной передачи диастрофической дисплазии половое распределение заболевания не имеет каких-либо особенностей – от него в равной степени страдают как мальчики, так и девочки.



Причины диастрофической дисплазии
Основной причиной развития диастрофической дисплазии является мутация в гене SLC26A2, который располагается на 5-й хромосоме. Этот ген широко известен в медицинских кругах, так как его дефекты обуславливают большое количество наследственных и врожденных аномалий развития скелета, в том числе – некоторых типов ахондрогенеза и ателостеогенеза, множественной эпифизарной дисплазии и синдрома Де ля Шапеля. Причина заключается в том, что SLC26A2 кодирует особый белок-переносчик сульфат-ионов, принимающий активное участие в образовании протеогликанов хрящей и других соединительных тканей. Различные по своему типу мутации гена ведут к неодинаковым структурным изменениям данного протеина, что, в свою очередь, по-разному меняет его функциональную активность и обуславливает разнообразие пороков развития.
Согласно данным современной генетики, причиной развития диастрофической дисплазии (особенно финляндского типа) является мутация IVS1+2T>C. При этом сульфирование протеогликанов хрящей становится недостаточным, что приводит к накоплению «необработанных» продуктов в матриксе хрящевой ткани. Нарушается плотность хряща и его функциональная активность, что ведет к проблемам при формировании костей с эндохондральным окостенением (костей туловища, конечностей и основания черепа). Именно этими процессами обусловлены практически все симптомы диастрофической дисплазии, которые наблюдаются у больных и обнаруживаются в ходе пренатальной диагностики. Все мутации гена SLC26A2 делятся на летальные и нелетальные. Диастрофическая дисплазия относится к последней группе, больные в ряде случаев способны доживать до преклонного возраста.
Симптомы диастрофической дисплазии
Первые симптомы диастрофической дисплазии можно обнаружить сразу при рождении ребенка. Врачи-неонатологи регистрируют уменьшенную длину тела (не более 42 сантиметров) и массу тела (до 2800 грамм) при нормальных сроках вынашивания. Это свидетельствует о внутриутробной задержке развития плода, что нередко может быть выявлено и при профилактических ультразвуковых исследованиях. Из других ранних постнатальных проявлений диастрофической дисплазии можно отметить микроцефалию и воспаление хрящей ушных раковин, которое развивается в течение 1-5 месяцев жизни ребенка. После затухания воспаления происходит деформация хрящевой основы органа.
В дальнейшем у больного диастрофической дисплазией развивается целый ряд других патологий: деформации кисти с тугоподвижностью в межфаланговых суставах, короткие пальцы, выраженное проксимальное расположение большого пальца. Возникают контрактуры тазобедренных и коленных суставов. Длинные трубчатые кости конечностей укорочены относительно пропорций тела. Уменьшение длины костей конечностей ведет к низкорослости больных диастрофической дисплазией, средний рост мужчин с данной патологией составляет 132 сантиметра, женщин – 126 сантиметров. Выявляются прогрессирующие искривления позвоночника (сколиоз, кифоз). Других нарушений (в частности – расстройств интеллекта и эндокринной системы) при диастрофической дисплазии, как правило, не наблюдается.
Диагностика диастрофической дисплазии
Диагностика диастрофической дисплазии производится на основании данных физикального осмотра, рентгенологического исследования скелета и молекулярно-генетического анализа. При осмотре новорожденного отмечаются признаки пренатального отставания в физическом развитии (уменьшенная длина и масса тела, микроцефалия), в дальнейшем эти показатели остаются более низкими, чем у здоровых сверстников. В старшем возрасте при диастрофической дисплазии выявляются короткие конечности, деформации кистей и пальцев, контрактуры коленных и тазобедренных суставов, низкий рост. Почти у 80% больных наблюдаются утолщение и деформация хрящей ушных раковин как следствие перенесенного в раннем детстве воспаления.
Рентгенологически у больных диастрофической дисплазией определяется уменьшение относительной длины трубчатых костей конечностей, часто сочетающееся с их дугообразной деформацией. Выявляются расширение метафизов, деформация головок бедренных костей, подвывихи и вывихи крупных суставов (коленных, локтевых, тазобедренных). Пястные кости и фаланги пальцев нередко укорочены, аналогичные изменения просматриваются и на костях плюсны. Практически всегда при диастрофической дисплазии обнаруживаются искривления позвоночника – сколиоз и кифоз различной степени выраженности. Молекулярно-генетическая диагностика заболевания сводится к прямому секвенированию гена SLC26A2 с целью подтверждения характерных генетических дефектов. Этот метод позволяет наиболее точно дифференцировать диастрофическую дисплазию от других скелетных аномалий, обусловленных мутациями SLC26A2.
Лечение и прогноз диастрофической дисплазии
Специфического лечения диастрофической дисплазии не существует, осуществляют симптоматическую коррекцию нарушений, в том числе – хирургическими методами. В число возможных операций входят вмешательства по устранению искривлений и фиксации позвоночного столба, показанные при тяжелом повреждении спинномозговых корешков. При умеренном радикулите используют противовоспалительные средства, физиопроцедуры, лечебную гимнастику и другие методики. Прогноз диастрофической дисплазии относительно выживаемости больных неопределенный, даже при благоприятном исходе состояние становится причиной инвалидизации. В ряде случаев больные с такой патологией доживают до взрослого и даже преклонного возраста.
Профилактика диастрофической дисплазии
Профилактические мероприятия при диастрофической дисплазии сводятся к своевременной пренатальной диагностике заболевания и определению носительства патологической формы гена SLC26A2. Посредством ультразвукового исследования патологию можно выявить у плода со второго триместра гестации. При обнаружении дисплазии ставится вопрос о прерывании беременности по медицинским показаниям, но окончательное решение по этому поводу принимают родители. Молекулярно-генетическими техниками пренатальной диагностики подтвердить диастрофическую дисплазию у плода можно еще до начала второго триместра, материал для исследования получают посредством биопсии ворсин хориона или аминоцентеза. Использование таких техник особенно актуально, когда родители предположительно входят в число носителей патологической формы гена SLC26A2 (заболевание проявлялось у кровных родственников) или когда генетическими методами было доказано, что оба родителя являются гетерозиготами по мутантной форме SLC26A2 – в подобных случаях вероятность рождения ребенка с диастрофической дисплазией составляет 25%.
Скелетная дисплазия
Многие скелетные дисплазии сопровождаются различными аномалиями ребер, что приводит к уменьшению размеров грудной клетки, изменению ее формы, и, следовательно, – к вторичной гипоплазии легких. Изменения грудной клетки встречаются при танатофорной дисплазии, ахондрогенезе, несовершенном остеогенезе, кампомелической дисплазии, гипофосфатазии, которые были описаны выше, а также при асфиксической дисплазии грудной клетки (синдром Жене), синдроме коротких ребер – полидактилии, хондроэктодермальной дисплазии (синдром Эллиса – Ван-Кревельда), спондилоторакаль-ной дисплазии (синдром Ярхо-Левина) и некоторых других заболеваниях.
Поскольку форма и размеры грудной клетки принципиально влияют на состояние легких и, естественно, на перинатальные исходы, считаем необходимым представить описание наиболее часто встречающихся скелетных дисплазии, ведущими симптомами которых являются изменения грудной клетки.
Синдром Жене является крайне редким аутосомно-рецессивным состоянием встречающимся у 1:100 000-130 000 новорожденных.
Это заболевание характеризуется узкой колоко-лообразной грудной клеткой с короткими, толстыми, горизонтально расположенными ребрами, что приводит к возникновению гипоплазии легких и легочной недостаточности после рождения. Трубчатые кости могут быть слегка укорочены (по типу ризомелии) или не изменены вовсе. Укорочение конечностей, как правило, не определяется до 24 нед. Других изменений скелета в пренатальном периоде при этом синдроме нет.
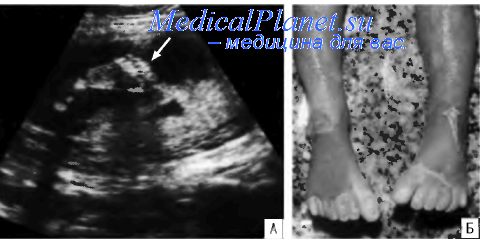

Синдром Жене может сопровождаться дисплазией почек, печени, поджелудочной железы, однако эти нарушения носят в основном морфологический характер и далеко не всегда подлежат пренатальной ультразвуковой диагностике.
Основным пренатальным диагностическим критерием является выраженное уменьшение размеров грудной клетки и изменение ее формы. В связи с редкостью этого заболевания и немногочисленностью эхографических пренатальных признаков в отечественной литературе нет описаний его дородовой диагностики.
Прогноз при синдроме Жене крайне вариабелен и зависит от степени поражения грудной клетки. Следует отметить, что строение легких при этом заболевании практически не изменено. Отмечается лишь уменьшение альвеолярного деления. Нарушение функции дыхания связано с резким ограничением дыхательных движений. Хирургическая коррекция этого порока не имеет хороших результатов.
При подозрении на синдром Жене необходимо очень тщательно изучить анамнез. Особого внимания заслуживают семьи с рождением ранее детей с ВПР ОДС, поскольку вероятность повторения этого заболевания составляет 25%.
Синдром коротких ребер – полидактилии (тип I, II, III) -летальная дисплазия с аутосомно-ре-цессивным типом наследования, характеризующаяся короткими ребрами, узкой грудной клеткой и постаксиальной полидактилией. По мнению исследователей, эта хондродистрофия возникает в результате нарушения клеточной дифференцировки на самых ранних этапахэмбриогенеза, поэтому она сопровождается аномалиями развития других органов и систем (лица, сердца, почек, желудочно-кишечного тракта).
Одним из ведущих симптомов этой хондродистрофии является резкое укорочение ребер, что приводит к нарушению формирования грудной клетки и вторичной легочной недостаточности. Полидактилия также характерна для этого синдрома, однако есть постнатальные описания клинических случаев, полностью соответствующих этому заболеванию, но не сопровождающихся увеличением количества пальцев.
Выделяют несколько типов этого заболевания. Тип I (Салдино – Нунан) помимо перечисленных признаков характеризуется узкими метафизами, тип II (Маевский) – наличием расщелин лица и диспропорционально укороченными большими берцовыми костями, тип III (Наумофф) – широкими метафизами, тип IV (Бимер – Лангер) – максимально укороченными ребрами, срединными расщелинами, а также наличием пупочной грыжи.
В целом ультразвуковая картина при этом синдроме достаточно богата. Помимо нарушения формирования ребер и соответственно изменений размеров и формы грудной клетки у плода обычно отмечаются множественные пороки развития. Нередко заболевание сопровождается изменением количества околоплодных вод и неиммунной водянкой. В связи с многочисленностью эхографических изменений в большинстве случаев в пренатальном периоде эта па-тология интерпретируется как множественные пороки развития плода.
В отечественной литературе опубликован единственный случай пренатальной диагностики синдрома коротких ребер – полидактилии. Клинический диагноз был основан на отягощенном анамнезе (прерывание беременности по медицинским показаниям по поводу наличия у плода хондродистрофии с полидактилией) и характерной ультразвуковой картине. Основную роль в постанове дородового диагноза сыграло обнаружение у плода постаксиальной полидактилии.
Патологии развития плода — аномалии развития конечностей: делайте вовремя УЗИ
К сожалению, количество тяжелых детских дисплазий – выраженных нарушений развития костного аппарата, постоянно растет. Тому, как сложно приходится людям без рук и ног, и пациентам, страдающим уродствами конечностей, посвящен целый ряд телепередач. Но мало кто задумывается, что может столкнуться с такой ситуацией в своей семье.
К счастью, с развитием УЗИ аномалии развития конечностей и другие патологии развития плода выявляются на ранних сроках беременности.
Почему нарушается развитие конечностей у плода
патологии развития плода
Причин появления детей с такими уродствами множество:
- Наследственные факторы . Болезни, вызывающие уродства скелета, бывают наследственными. Пример – ахондроплазия – карликовость, вызванная недоразвитием и укорочением ног и рук. В популярных передачах про семью Ролофф показан типичный случай, когда у людей с ахондроплазией рождается сначала сын, а потом и внук с таким отклонением.
- Генетические сбои, возникшие в процессе оплодотворения или на первых этапах развития малыша. Причиной отклонений могут быть инфекции, даже банальный грипп, TORH-инфекции – краснуха , герпес , цитомегаловирус , токсоплазмоз . Особенно опасно, если будущая мама переболела инфекцией в начале беременности.
- Прием некоторых препаратов. Самый яркий пример – талидомидная катастрофа – рождение в Европе в 1959-1962 гг. 12 тыс. детей с недоразвитием конечностей. Их матерям в период беременности был прописан успокаивающий препарат талидомид. К таким препаратам относятся антидепрессанты, средства, влияющие на свёртываемость крови, некоторые антибиотики, ретиноиды, применяемые для лечения прыщей. Трагедия случается, когда будущая мама принимает лекарства, не зная, что беременна или врач выпишет препарат, противопоказанный женщинам в положении.
- Вредные привычки и вредные условия труда, влияющие на наследственность, Вещества, вызывающие уродства, называются тератогенными. К ним относятся соединения мышьяка, лития и свинца. Приводит к врожденным аномалиям и радиоактивное облучение. Дети с неправильным развитием костей рождаются у мам, злоупотребляющих спиртным и употребляющих наркотики. Поскольку опасные вещества и радиация поражают яйцеклетки в организме женщины, проблемы могут возникать у женщин, когда-то работавших на вредном производстве.
Пациенткам, относящимся к этим группам, требуется тщательный УЗ-контроль на протяжении всей беременности.
Какие пороки развития конечностей видны на УЗИ
Кости малыша видны на ранних сроках беременности – бедренная и плечевая – с 10 недель, кости голеней и предплечья – с 10 недель. В это время уже можно посчитать пальчики, увидеть большинство костей скелета и посмотреть, как ребенок шевелит ручками и ножками. КАк раз в этот период проводят первые скрининги плода .
В 16 недель, как раз с момента второго скрининга , можно измерить длину крупных костей, оценив развитие плода. Учитывают размер и форму конечностей. Небольшая кривизна ножек не является аномалией, но выраженная деформация — признак патологии.
Все остальные части скелета – позвоночник, ребра, черепные кости должны быть правильно развиты и не деформированы.
Размеры костей конечностей ребенка указаны в таблице. Стоит понимать, что показатели являются усреднёнными, т.к. каждый малыш развивается индивидуально. Размеры конечностей оценивают вкупе с остальными показателями. У небольших детей ручки и ножки короче, чем у крупных.
Дисплазия Книста: причины заболевания, основные симптомы, лечение и профилактика


Заболевание наследственного характера, являющееся одним из видов карликовости, которое характеризуется дефектными формами коллагена. Недуг обусловлен мутацией гена Col2A1 и может передаваться аутосомно-доминантным или аутосомно-рецессивным путем. Обычно, выявляется сразу после рождения. У новорожденного наблюдаются относительно укороченные конечности, нарушена подвижность суставов, а в некоторых случаях отмечается расщелина твердого неба. По мере роста ребенка и прогрессирования болезни, симптоматика становится более выраженной и может дополняться иными признаками дварфизма. Для постановки и подтверждения диагноза врач проводит физикальный осмотр, изучает историю болезни матери, а также назначает дополнительные обследования. Как правило, выполняются рентгенография и генетически-молекулярные анализы. Полное излечение невозможно, проводится поддерживающая терапия. Основная цель лечения – это устранить симптомы болезни.
Причины дисплазии Книста
Недуг образуется на фоне мутаций гена Col2A1, который располагается в 12-й хромосоме и кодирует коллаген. Данный белок является важной составляющей костной и хрящевой ткани. При дефектах гена Col2A1 также возможно развитие ахондрогенеза, болезни Пертеса, врожденной спондилоэпифизарной дисплазии и других нарушений структуры скелета. Считается, что возникновение того или иного синдрома напрямую связанно со степенью повреждения структуры белка. В таком случае, наиболее выраженные нарушения строения коллагена, приводят к наиболее сложным проявлениям дисплазии. Механизм наследования заболевания может быть аутосомно-доминантным или аутосомно-рецессивным. У больных дисплазией Книста могут возникать не только скелетные аномалии, но и мышечная слабость, нейросенсорная глухота, расстройства зрения и нарушение подвижности суставов.
Симптомы дисплазии Книста
Некоторые признаки недуга врачи обнаруживают сразу после рождения, а другие проявляются по мере роста ребенка. Ранними симптомами считают круглое плоское лицо и крупные выпуклые глаза у младенца. У некоторых детей наблюдается расщелина твердого неба. Как правило, такие дети имеют укороченное туловище, относительно уменьшенные конечности, и утолщения костной ткани в зоне суставов. Кроме того болезнь может выражаться мышечной слабостью, миопией и глухотой. С возрастом искривляется позвоночный столб, возможно образование лордоза в поясничном отделе и кифоза в грудном. На фоне искривления позвоночника может затрудняться и нарушаться работа сердца. Скелетные аномалии приводят к формированию широкой и плоской грудной клетки. Обычно, наблюдается нарушение подвижности тазобедренного, коленного и локтевого суставов. Пальцы рук относительно удлиненные.
Интеллектуальные функции не нарушены, правда, такие дети начинают говорить позже других. Считается, что к задержке речевого развития могут привести глухота, расщелина твердого неба и нарушения структуры артикуляционного аппарата. У 50% пациентов болезнь сопровождается различными расстройствами зрения: близорукостью, отслойкой сетчатки, вывихом, хрусталика и прочими. Как правило, в среднем дети вырастают до 115 см, и затем рост останавливается.
Диагностика дисплазии Книста
Для постановки и подтверждения диагноза врач проводит физикальный осмотр, изучает историю болезни матери, а также назначает дополнительные обследования. Обычно, выполняются рентгенография и генетически-молекулярные анализы. Кроме того, малышам проверяют слух и зрение. В раннем детском возрасте специалисты также следят за развитием речи. В некоторых случаях для диагностики используется ультразвуковое исследование, чтобы исключить пупочные и паховые грыжи.
Лечение дисплазии Книста
Полное излечение невозможно, поэтому специалисты устраняют симптомы и проводят поддерживающую терапию. Если у ребенка выявлена расщелина неба, ее корректируют хирургическим методом в младенчестве. Тяжелые контрактуры также могут исправлять с помощью оперативного вмешательства. Поскольку лечение близорукости не эффективно, рекомендовано регулярно проходить профилактические офтальмологические осмотры, чтобы своевременно выявить и отстранить отслойку сетчатки. Пациентам советуют включать в рацион питания богатые белком продукты, снижать нагрузки на суставы и принимать витаминно-минеральные комплексы.
Профилактика дисплазии Книста
Специфические меры профилактики не разработаны. Будущим родителям рекомендовано посетить консультацию генетика, который может обнаружить дефектный ген.