Лимфедема как лечить
Лимфедема нижних конечностей, симптомы и лечение осложненного заболевания | Отзыв Надежды на лечение

Лимфедема также известна, как высокобелковый отек. О чем это говорит? Из названия понятно, что свободная жидкость лимфатического отека богата белком. А это именно та среда, которую очень любят инфекции! Поэтому, отсутствие лечения лимфедемы создает риск развития воспаления, и чем дольше сохраняется отек, тем он выше. В нашей практике половина пациентов, получавших лечение лимфедемы по Методу Лимфатек, имели осложнение в виде инфекции. Сегодня мы расскажем об одном из таких случаев.
Симптомы лимфедемы нижних конечностей
Случай Надежды является типичным для многих пациентов, и в нашей практике встречается очень часто. Мы поговорим о вторичной лимфедеме нижних конечностей, осложненной хроническим рожистым воспалением.
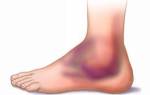
Сегодня Надежде 63 года. Она вышла на пенсию в возрасте 50 лет по вредности работы на химическом производстве. Впервые с отеками стоп и голеней она столкнулась 10 лет назад. Тогда появились типичные симптомы – к концу дня возникали отеки, ощущение тяжести, периодические боли.
Со временем боли начали появляться не только в стопах и голенях, но и в коленях. Болезненные ощущения перестали проходить за ночь, сохранялись днем, создавали дискомфорт во время сна и ходьбы. Отеки тоже стали сохраняться постоянно, кожа на ногах стала грубеть, шелушиться, появилось непроходящее покраснение — рожистое воспаление.
За эти 10 лет Надежда много раз была у дерматологов, хирургов. В начале 2016 года ей был установлен диагноз Склеродермия. Это аутоиммунное заболевание нарушает микроциркуляцию в соединительных тканях, повреждает сосуды, в том числе и лимфатические, а также вызывает фиброз, хроническое воспаление, инфекции и болевой синдром.
В период с 2016 по 2019 гг. Надежда прошла 6 курсов лечения по месту жительства. На фоне этой терапии лимфатический отек стабильно прогрессировал. Болевой синдром был под контролем за счет ежедневного приема обезболивающих препаратов.
Лечение осложненной лимфедемы нижних конечностей
Надежда обратилась к нам в начале августа 2019 года. По результатам консультации, анализа анамнеза и осмотра, мы установили диагноз вторичная лимфедема стоп и голеней осложненная хроническим рожистым воспалением.
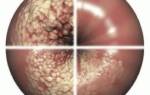
Мы объяснили наш подход к лечению таких случаев и провели вводное УЗ-исследование подкожной клетчатки ног. Исследование показало наличие свободной подкожной жидкости по всей площади голеней, толщиной до 5 мм, больше на правой ноге, а также утолщение кожи. Подтвердилась лимфаденопатия паховых групп лимфоузлов с обеих сторон, размеры увеличены.

Результаты УЗИ-морфометрии подкожной клетчатки до и после лечения. На фото слева видны зоны скопления свободной жидкости (темные участки в зоне D2). После лечения свободной жидкости нет!
Уже в день приема мы начали специализированную терапию лимфедемы осложненной хроническим рожистым воспалением. Курс лечения увеличивается до 13 дней с 10 для лимфатического отека без осложнений. Терапия состояла из 5 частей, одновременно с лечением мы отменили прием обезболивающих:
- Для лечения рожистого воспаления мы провели короткий курс антибиотиков лимфотропно (минимизировано системное воздействие на организм).
- Пациенту была выполнена иммунограмма с нагрузочными тестами для подбора моделирующего иммунитет лекарства. Введение также осуществлялось лимфотропно.
- Системной внутривенной терапией мы активировали метаболизм и запустили естественную очистку околоклеточного пространства.
- Активирована моторику лимфатических сосудов за счет лимфотропных инъекций в проблемную зону.
- В последние 3 дня курса мы подключили прессотерапию для закрепления результата.
На 4 день лечения прошла боль, уменьшился зуд и воспаление. К 13 дню отек ушел полностью, объем голеней уменьшился на 5 см, стоп — на 1 размер! Ушло воспаление, покраснение, кожа стала мягкой и перестала шелушиться.

Результат лечения лимфедемы нижних конечностей, осложненной рожистым воспалением после 13-дневного курса лечения.
Сегодня — уже пол года, как результат сохраняется. Воспаление и болевой синдром не возвращаются. Отек не возвращается, при этом Надежда не использует компрессионный трикотаж.
Отзыв о лечении осложненной лимфедемы нижних конечностей | Надежда
Следующий выпуск мы посвятим результатам лечения вторичных лимфатических отеков, причиной развития которых стало консервативное лечение онкологических заболеваний.
Лимфедема
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Лимфедема – это отек мягких тканей, чаще ног или рук, вследствие нарушения оттока лимфы ввиду закупорки лимфатических путей. Лимфатическая система человека состоит из лимфатических сосудов и лимфатических узлов.
Лимфа – это биологическая жидкость, содержащая белки и жиры. По лимфатическим сосудам лимфа течет к лимфатическим узлам. В лимфатических путях лимфа фильтруется от «отработанных материалов», которые являются остатками лейкоцитов, бактерий и других чужеродных веществ, и далее возвращается обратно в лимфатические пути. При повреждении (закупорки, слипании, зарастании) лимфатических путей лимфа не может свободно оттекать от тканей. Это приводит к отеку, иногда значительному. Отек порой бывает такой формы, что данная болезнь называется иногда «слоновость».
Лимфедема делится на два типа:
- Врожденная, или первичная лимфедема – когда ребенок рождается с уже имеющейся недостаточностью лимфатических узлов и сосудов. отек обычно появляется в юном возрасте, и поражает верхнюю или нижнюю конечность. Редкая форма врожденной лимфедемы проявляется в детском возрасте и носит название болезни Милроя.
- Приобретенная, или вторичная лимфедема – при этом поражение лимфатической системы вызывается инфекционным фактором (например, при рожистом воспалении), травматическим и другим. Этот вид лимфедемы встречается гораздо чаще.
У некоторых людей развивается хроническая лимфедема. Которая существует всю жизнь. Хроническая лимфедема очень трудно поддается лечению. Отечные конечности легко поражаются инфекцией. Любая травма кожи, такая как порез, ссадина, укус насекомого могут вызвать тяжелое воспалительное осложнение, которое называется лимфангит. При лимфангите происходит поражение соединительной ткани под кожей. Повторные инфекции ее вызывают ее рубцевание, приводят к заращению просвета лимфатических сосудов. ткани становятся чувствительными к малейшей инфекции. В результате возникает уплотнение тканей, которое называется фиброз. Это одно из наиболее тяжелых осложнений хронической лимфедемы.
Симптомы лимфедемы
Обычно симптомы лимфедемы проявляются постепенно. Иногда симптомы лимфедемы могут появиться через 15 лет после поражения лимфатических сосудов.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины лимфедемы
Диагностика лимфедемы
Перед проведением диагностических исследований, врач обычно проводит опрос больного на счет жалоб, характера течения болезни. Выясняет возможный причинный фактор. Далее проводится осмотр пораженной конечности, проводится измерение окружности ее.
Для подтверждения диагноза проводятся специальные инструментальные методы исследования:
- лимфосцинтиграфия – метод, при котором в лимфатические пути вводится небольшое количество низкой дозы радиоактивного вещества. После этого проводится сканирование лимфатических сосудов, и выявляется характер нарушения оттока лимфы
- магнитно-резонансное исследование – исследование, основанное на сочетанном применении магнитного и электронного полей
- дуплексное ультразвуковое сканирование – метод ультразвукового исследования, позволяющий определить скорость тока лимфы в сосудах, наличие препятствия и т.д.
- имфангиография – метод связанный с введением особого красящего вещества в лимфатический сосуд, в настоящее время применяется реже.
Лечение лимфедемы
Если у Вас имеется повышенный риск развития лимфедемы, можно предупредить ее возникновение. При умеренной лимфедеме необходимо соблюдать следующие рекомендации:
- соблюдайте пораженную конечность в чистоте. Необходимо тщательно обсушивать их и обрабатывать лосьоном
- перед приготовлением пищи необходимо одевать защитные перчатки
- брейтесь электрической бритвой
- не ходите босиком
- не скрещивайте ноги когда сидите
- не носите сумочку на пораженной руке.
Кроме того, при высоком риске развития лимфедемы не рекомендуется проведение инъекций в пораженную область и измерение кровяного давление на больной руке.
До сих пор врачи не могут найти точного ответа на вопрос о лечении хронической лимфедемы. На сегодняшний день существует несколько видов лечения хронической лимфедемы. Один из них – это так называемый мануальный лимфатический дренаж (проще говоря, массаж). С помощью массажа достигается определенный отток лимфы по лимфатическим путям. Следующий метод – это специальные упражнения, которые выполняются со специальными надетыми компрессионными чулками (как при варикозной болезни) или бинтами, а также пневомассаж – устройство, с помощью воздуха способствующее оттоку лимфы по лимфатическим сосудам.
К сожалению, лимфедема не лечится с помощью медикаментов. Однако они применяются для лечения сопутствующих заболеваний, например антибиотики при инфекционных осложнениях.
Применяется также и хирургическое лечение. Оно заключается в удаление избыточной ткани кожи. Данный метод применяется при чрезмерных размерах пораженной конечности, когда движение ею становится затруднительным.
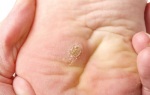
Трофические язвы при лимфедеме
Лимфедема – патологическое состояние, характеризующееся нарастающим отеком мягких тканей пораженной области (чаще всего – нижних конечностей). Отек при лимфедеме развивается из-за нарушения оттока лимфатической жидкости по лимфатическим сосудам. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя Земли. Более 10 миллионов людей во всем мире страдают от лимфедемы, развившейся на фоне хронической инфекции (чаще всего перенесенного рожистого воспаления).
Классификация лимфедемы
Выделяют два типа лимфедемы:
- Первичная (врожденная) лимфедема, обусловлена врожденной патологией лимфатических сосудов, как правило, развивается в детстве и юности (80% больных – девочки в возрасте до 18 лет). Чаще симметрично поражает нижние конечности, реже – верхние. В 6% случаев наблюдается наследственная лимфедема (синдром Нонне-Милроя, синдром Мейжа). У остальных пациентов первичная лимфедема развивается из-за врожденной аплазии или гипоплазии лимфатических сосудов. Компенсированная первичная лимфедема нередко быстро прогрессирует после беременности, травмы или перенесенной инфекции мягких тканей.
- Вторичная (приобретенная) лимфедема обусловлена перенесенным инфекционным процессом (чаще всего рожистым воспалением), травмой, ожогом, хирургическим вмешательством, связанным с удалением или повреждением лимфатических узлов. Наиболее остро выражена, если затруднение оттока лимфы сочетается с нарушением венозного оттока (при облучении или экстирпации паховых и подмышечных лимфатических узлов). Вторичная лимфедема наблюдается чаще первичной.
Клиническая картина
Больные лимфедемой предъявляют жалобы на боли, слабость, ощущение распирания, тяжесть в пораженной конечности, ограничение подвижности суставов. Кожные покровы в пораженной области плотные, рисунок сети подкожных вен не определяется, кожная складка утолщена.
Врожденная лимфедема вначале поражает дистальные отделы конечностей (стопы или кисти), появляется безболезненный плотный отек пальцев, распространяющийся на стопу и голеностопный сустав (при поражении верхней конечности – на кисть и лучезапястный сустав). По мере прогрессирования заболевания отеки распространяются на голень и бедро. Ноги больного становятся похожими на колонны, без физиологических сужений и расширений силуэта конечности, при этом кожа напоминает апельсиновую корку.
При приобретенной лимфедеме в первую очередь поражаются проксимальные отделы конечности, чуть ниже уровня поврежденных лимфатических узлов на бедре или плече, в последующем отек распространяется на дистальные отделы конечностей. Следует учитывать, что лимфедема может развиться в отдаленные сроки после поражения или удаления лимфатических узлов, первые признаки заболевания могут появиться спустя 10-15 лет после операции, травмы или облучения.


Диагностика лимфедемы
Диагноз ставится сосудистым хирургом на основании внешнего осмотра, измерения объема конечностей и данных анамнеза. Для оценки состояния лимфангионов (мелких лимфатических сосудов) применяется лимфангиография (в реальной практике крайне редко). При обнаружении на лимфограмме сосудов, имеющих форму бус или веретена, можно говорить о сохранности моторики лимфатической жидкости. Если сосуд равномерно заполнен контрастным веществом, а его диаметр одинаков на всем протяжении, это свидетельствует о нормальной проходимости при повреждении сократительного аппарата и нарушении транспорта лимфатической жидкости. При первичной лимфедеме выявляется гипоплазия лимфангионов, при вторичной – изменение формы сосудов, выход контраста за пределы лимфатических сосудов, заполнение кожной лимфатической сети.
Для изучения динамики заболевания применяется лимфосцинтиграфия. Характер распространения изотопов позволяет оценить магистральный, диффузный, коллатеральный лимфоток и выявить лимфостаз. В последние годы лимфоангиография постепенно вытесняется новыми методами исследования. Для оценки лимфооттока и состояния лимфатической системы все чаще используется компьютерная томография, МРТ и дуплексное сканирование.
Дифференциальная диагностика лимфедемы
Лимфедему необходимо дифференцировать с отеками, обусловленными посттромботической болезнью, заболеваниями почек и сердца. При подозрении на первичную лимфедему проводится дифференциальная диагностика с липедемой (синдромом болезненного ожирения ног). В отличие от лимфедемы, для липедемы характерно симметричное поражение голеней, при этом стопы при липедеме остаются интактными.
Осложнения лимфедемы
При лимфедеме нарушается питание тканей, возникают участки гиперкератоза, кожа конечности трескается, появляются трофические дефекты кожи. Иногда развиваются лимфатические свищи между пальцами. Лимфедемы любого генеза часто осложняются рецидивирующим рожистым воспалением, которое может стать причиной облитерации сохранных лимфатических сосудов и быстрому прогрессированию заболевания. При длительном прогрессирующем течении болезни (особенно – в случае вторичной лимфедемы) может развиться лимфоангиосаркома.
Лечение лимфедемы
Консервативная терапия возможна при отсутствии органических изменений мягких тканей. Пациентам назначается специальная диета, курсы лечебной физкультуры, бальнеологические и физиотерапевтические процедуры, процедуры лимфомассажа. Для уменьшения объема пораженной конечности показано: ношение специального бандажа, лимфодренажный массаж, переменная аппаратная пневмокомпрессия. Комплексные методы лечения, применяющиеся в современной сосудистой хирургии, позволяют замедлить развитие лимфедемы, а в ряде случаев – даже добиться регресса симптомов заболевания.
Хирургическое лечение может применяться при для создания обходных путей лимфооттока. Лимфатические сосуды предварительно окрашивают специальными красителями. В ходе операции выделяют максимальное количество сосудов в области подколенной ямки или скарповского треугольника на бедре. Сосуды пересекают, после чего их центральные концы коагулируют. Затем создают анастомозы между периферическими концами сосудов и ближайшими ветвями подкожных вен (чаще стволы большой и малой подкожной вен). Операция, проведенная на ранних стадиях, позволяет полностью нормализовать отток лимфы и при длительном течении заболевания после оперативного вмешательства удается добиться существенного уменьшения отека кожи и подкожной клетчатки.
Лечение трофических язв при лимфедеме
Лечение трофические язвы при лимфедеме – это сложный многокомпонентный процесс, который включает в себя уменьшение непосредственно лимфо-венозной недостаточности (лимфодренажный массаж, бандажирование, подбор компрессионного трикотажа, эластическая компрессия), системное лечение (детралекс, флебодиа), антибактериальная терапия (эмпирическая и этиотропная), местное лечение современными перевязочными материалами в зависимости от стадии раневого процесса. Ключевым моментом лечения трофической язвы является именно лечение самой лимфедемы, в результате чего можно добиться положительных исходов течения раневого процесса на больной конечности.
Вашему вниманию хотелось бы представить один из клинических случаев по лечению обширной инфицированной трофической язвы при лимфедеме
Лимфедема: причины заболевания, основные симптомы, лечение и профилактика

Представляет собой приобретенное или врожденное патологическое состояние, которое сопровождается нарастающим отеком мягких тканей пораженной области.
Причины
В зависимости от причин возникновения различают два типа лимфедемы.
Первичная или врожденная лимфедема. Заболевание возникает в результате врожденной патологией лимфатических сосудов. В большинстве случаев, развивается в детском или юношеском возрасте. В большинстве случаев выявляется поражение нижних конечностей, реже – верхних. Иногда встречаются двусторонние типы поражения. Примерно в 6% случаев имеет место наследственная лимфедема. У остальных 94% пациентов первичная лимфедема возникает на фоне врожденной аплазии либо гипоплазии лимфатических сосудов. Компенсированная первичная лимфедема чаще всего отличается быстрым прогрессированием после перенесенной беременности либо травмы.
Вторичная или приобретенная форма лимфедемы. Повреждение лимфатической системы возникает на фоне инфекционного поражения, например, рожистого воспаления, перенесенной травмы, ожога, хирургических вмешательств, обусловленных удалением или повреждением лимфатических узлов. Интенсивное развитие симптоматики возможно в случае затруднения оттока лимфы, которое сочетается с нарушением венозного оттока. Вторичная лимфедема считается более распространенной чем первичная.
Симптомы
Больные, страдающие лимфедемой жалуются на боли, слабость, ощущение распирания, тяжести в пораженной конечности и ограничение подвижности суставов. На пораженной конечности кожные покровы в области повреждения бледные, рисунок сети подкожных вен не определяется, кожная складка утолщена.
На начальном этапе заболевания врожденная лимфедема поражает дистальные отделы конечностей: стопы и кисти. У больных возникает безболезненный плотный отек пальцев, распространяющийся на стопу и голеностопный сустав. По мере прогрессирования патологии отеки распространяются на голень и бедро. По мере прогрессирования заболевания ноги больного становятся похожими на колонны, а в области сустава со временем формируются складки из отечных мягких тканей. Складки на тыле стопы выражены слабо, а кожа напоминает апельсиновую корку.
При приобретенной лимфедеме в первую очередь поражаются проксимальные отделы конечностей, немного ниже области поврежденных лимфатических узлов на бедре либо плече. В дальнейшем отек распространяется на дистальные области конечностей. При сборе анамнеза следует учитывать, что лимфедема может развиться в отдаленные сроки после перенесенной травмы или удаления лимфатических узлов. Следует отметить, что первые признаки патологии могут возникать через 10 или 15 лет после перенесенного хирургического вмешательства, травмы либо облучения.
Диагностика
Постановка диагноза выставляется на основании внешнего осмотра, измерения объема конечностей и данных анамнеза. Для оценки состояния лимфатических сосудов используют лимфангиографию. При обнаружении на лимфограмме сосудов, которые имеют форму бус или веретена, можно говорить о сохранности моторики. Для изучения динамики патологии применяется лимфосцинтиграфия. Для оценки качества лимфооттока и состояния лимфатической системы магниторезонансную или компьютерную томографию и дуплексное сканирование.
Лечение
Консервативная терапия возможна при отсутствии органических изменений мягких тканей. Больным назначается специальная диета, курсы лечебной физкультуры, бальнеологические и физиотерапевтические процедуры. Для снижения объема пораженной конечности может потребоваться ношение бандажа, лимфодренажный массаж, переменная аппаратная пневмокомпрессия. Комплексные методы лечения, применяющиеся в современной флебологии позволяют замедлить развитие лимфедемы, а иногда даже достичь регресса симптомов заболевания.
Для формирования обходных путей лимфооттока может потребоваться хирургическое вмешательство на лимфатических путях.
Профилактика
Лицам с нарушением оттока лимфы и повышенной вероятностью развития лимфедемы рекомендуют не создавать дополнительных препятствий лимфооттоку.