Перелом стопы симптомы фото
Перелом ступни
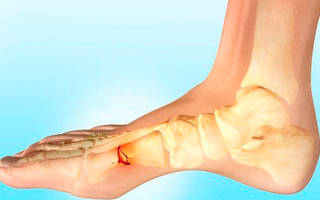
Перелом стопы возникает в результате прямого и непрямого воздействия. Последствия травмы могут стать причиной изменений формы стопы, которые приведут к нарушению во всей опорно-двигательной системе. Риск перелома повышается при чрезмерных физических нагрузках, патологиях костей. Для предупреждения развития осложнений необходимо оказать качественную первую помощь пострадавшему, обеспечить необходимое лечение.

Общая классификация перелома костей стопы предусматривает деление травм на открытые и закрытые в зависимости от характера повреждения мягких тканей.
Возможна градация, в которой критерием является сама поврежденная кость.
Прыжки и падение с упором на пятку могут спровоцировать травму остеоткани отдела пятки из-за вклинившейся таранной кости. Обширные повреждения вызывают сочетанный перелом, при котором нарушается целостность еще и кубовидной, ладьевидной кости. У больного регистрируется болевой шок, обездвиживание голеностопного сустава.
Сильный удар, сдавливание или воспаление сухожилий в области пальцев стопы приводит к перелому плюсневых костей. Травма может иметь одиночный или множественный характер. В последнем случае перелом ступни сопровождается разрешением суставов и сухожилий.

Перелом таранной кости в своде стопы возникает в результате ущемления ноги и падения с высоты. Для подобного повреждения необходимо мощное воздействие, способное спровоцировать смещение таранной кости и излом лодыжки.
Для перелома ладьевидной кости, обеспечивающей опору и амортизацию ступни, необходим сильный резкий поворот стопы или прямое воздействие тяжелым предметом. Подобная травма может возникнуть у спортсменов в результате изменения структуры остеоткани из-за регулярных повышенных нагрузок.

Повреждение кубовидной кости, расположенной между пяточной и костями плюсны, регистрируется при механическом сдавливании или сильном ударе. Подобная травма возникает при сочетанном переломе. Повреждение провоцирует ступенчатую деформацию ноги, принятие стопой вынужденного положения.
Симптомы и признаки
При переломе костей стопы в месте повреждения возникает боль, иррадиирующая вверх. Травма провоцирует отечность тканей в области лодыжки, принятие стопой вынужденного положения.
Повреждение может сопровождаться наружным и внутренним кровотечением, при последнем кожные покровы синеют.

Симптомы могут отличаться в зависимости от локализации травмы:
- Перелом таранной кости. Боль носит острый, резкий характер. Появляется отек голеностопного сустава и ступни, с внутренней стороны лодыжки возникает гематома. Движения голеностопного сустава ограничены и вызывают усиление болевых ощущений. Смещение отломков сопровождается деформацией ноги. При пальпации выявляется резкая болезненность в области суставной щели.
- Перелом ладьевидной кости стопы. На тыльной стороне ступни образуется припухлость и кровоизлияние. Пальпация, попытки опереться на стопу, повернуть ее в сторону отзываются резкой болью в месте повреждения.
- Перелом кубовидной или клиновидной кости. При пальпации, давлении, повороте стопы в сторону боль усиливается. Главным симптомом является отечность мягких тканей в области травмы.
- Травма плюсневой кости. При пальпации или попытке опереться на ступню возникает боль, отек тканей локализуется на подошве. Кровоизлияния и общая отечность сопровождают множественный перелом. В этом случае возможна деформация стопы.
- Повреждение фаланги пальца. Признаком травмы является резкая боль и отечность в сломанном пальце. Он быстро синеет и отекает. Пальпация и осевая нагрузка усиливают болевой синдром.
Оказание первой помощи
Помощь в случаях, когда сломана стопа, заключается в принятии мер по облегчению болевого синдрома, иммобилизации травмированной конечности. При закрытом переломе стопы пострадавшему дают анальгетик, прикладывают лед, накладывают шину из подручных материалов и доставляют в травмпункт. Открытый перелом требует принятия мер по остановке кровотечения, при наличии возможности рану обрабатывают антисептиком, затем дают пострадавшему анальгетик, иммобилизируют конечность и ждут приезда бригады скорой помощи.

Первая помощь исключает вправление отломков кости. Достаточно наложить шину, используя, например, ровную дощечку и бинт или привязывая поврежденную конечность к здоровой платком.
Важно исключить нагрузку и давление на сломанную ступню. До приезда врача рекомендуется зафиксировать ногу в приподнятом положении и приложить лед.
Лечение
Квалифицированная медицинская помощь при переломе костей стопы предусматривает выполнение ряда мероприятий:
- Диагностика. Для получения точной информации о характере и локализации травмы выполняют рентгенографию.
- Обезболивание. Введение сильнодействующих препаратов позволяет предотвратить развитие шока.
- Остановка кровотечения. Пациенту не только обрабатывают рану в момент поступления в лечебное учреждение, но и назначают противовоспалительные препараты, антибиотики, предотвращающие развитие инфекции.
- Иммобилизация с применением гипса. Шину накладывают от пальцев ноги до колена. При повреждении фаланг используют лангету. Хирургическая операция показана при переломах подошвы со смещением. Фиксация отломков осуществляется спицами. В ходе лечебных мероприятий также может использоваться скелетное вытяжение и чрескостный синтез.

Для скорейшего сращивания костей пациенту назначают препараты, улучшающие регенерацию хрящевой и костной ткани. Для контроля процесса заживления делают рентгенологические снимки.
Период реабилитации
Для исключения развития осложнений не рекомендуется отказываться от врачебного наблюдения даже при переломе стопы без смещения. Восстановление длится не менее 3 месяцев. Пациенту назначают комплекс физиопроцедур, подбирают упражнения ЛФК, помогают выбрать ортопедическую обувь, которой отдают предпочтение на протяжении года после травмы. Для восстановления кровообращения и подвижности суставов может использоваться массаж.
Важным условием быстрого восстановления является правильное питание. Оно предусматривает преобладание в ежедневном меню блюд, богатых минералами и белками. Для насыщения организма цинком и кальцием употребляют в пищу молочные продукты, творог, сыр. Для укрепления хрящевой ткани необходимо регулярно съедать холодец, домашнее желе или студень.
Для облегчения нагрузки на больную ногу после снятия гипса при ходьбе используют костыли, трость. Скорость восстановления во многом зависит от настойчивости самого пациента. Выполнение рекомендованных упражнений для разработки подвижности сустава отличается болезненностью, а результат появляется только через некоторое время.

Регулярные тренировки в соответствии с рекомендованной врачом физической нагрузкой позволяют сократить срок реабилитации.
Осложнения и последствия
Неправильное сращение костей может стать причиной хромоты или появления сильных болей при ходьбе. Наложение гипса при переломе костей стопы может обернуться некрозом кожи из-за нарушения естественного кровообращения.
После открытого перелома или повреждения со смещением возможно нарушение кровообращения в стопе, что становится причиной нарушения терморегуляции конечности, ее отечности, синюшности.
Переломы костей стопы
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
МКБ-10



Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Переломы таранной кости
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Симптомы
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
Лечение
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Переломы ладьевидной кости
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Симптомы
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
Лечение
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Переломы кубовидной и клиновидных костей
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
Переломы плюсневых костей
 Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
Симптомы
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Лечение
При переломах костей плюсны без смещения накладывают заднюю гипсовую шину сроком на 3-4 недели. При переломах со смещением проводят закрытое вправление, выполняют открытый остеосинтез или накладывают скелетное вытяжение. Срок фиксации при таких переломах костей стопы удлиняется до 6 недель. Затем пациенту накладывают специальную гипсовую повязку «с каблучком», а в последующем рекомендуют использовать ортопедические вкладки.
Переломы фаланг пальцев стопы
 Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Симптомы
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
Лечение
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Маршевый перелом
Перелом стопы можно получить буквально «на ровном месте»: как это происходит и чем это лечат?

Оказавшись в отпуске, многие туристы пытаются наверстать упущенное — одни пускаются в долгие пешие походы в горы, другие устраивает себе изнуряющие прогулки по магазинам… Однако такие непривычные нагрузки могут нести в себе опасность — у неподготовленного ходока велика вероятность развития маршевого перелома.
Что такое маршевый перелом
Маршевый перелом по сути является стрессовой травмой, т. е. развивается из-за избыточных нагрузок на ноги. Могут повреждаться разные кости, но чаще страдают стопы, а именно кости плюсны (средней части стопы, между пяткой и пальцами). Перелом назвали маршевым из-за того, что он часто встречается у новобранцев в армии при длительных маршах (пеших походах с грузом за спиной).
У неподготовленных людей, недостаточно развитых физически, происходит микротравмирование, а затем и перелом костей стопы. Чаще всего ломается 2-я плюсневая кость, но встречаются переломы 3-й и 4-й плюсневой кости. Переломы бывают как на одной, так и на обеих стопах сразу.
Симптомы
Маршевый перелом проявляется сильной болью в предплюсне (средней части стопы), усиливающейся при нагрузке (продолжение ходьбы, перенос веса тела на поврежденную ногу). Появляется хромота. Внешне стопа может выглядеть отечной и покрасневшей в своей средней части.
Читайте также:
Боль в костях
Если перелом не лечить, то боль начинает беспокоить уже при незначительной нагрузке, например при обычной ходьбе, и даже при прикосновении к тылу стопы. Причем боль будет несколько уменьшаться при «расхаживании».
Группы риска

К группам риска относятся не только военные, но и люди всех профессий, связанных с длительным нахождением на ногах (медицинские работники, парикмахеры, официанты, грузчики). Особую группу риска составляют люди, которые ведут сидячий образ жизни, а в отпуске отправляются в длительные туристические походы или набеги на магазины.
Плоскостопие и сколиоз (искривление оси позвоночника), а также длительное ношение неудобной обуви (например, на высоких каблуках или тонкой плоской подошве) приводят к увеличению нагрузки на кости стопы, что увеличивает вероятность маршевого перелома. Мышцы, связки и кости оказываются недостаточно подготовлены к высоким нагрузкам, и развивается перелом костей плюсны.
Также факторами риска являются женский пол (из-за особенностей строения костей) и остеопороз (понижение прочности костной ткани различного происхождения).
Первая помощь
Если после длительных прогулок вы чувствуете боль в средней части стопы, то в первую очередь необходимо дать ногам отдохнуть, а затем обратиться к врачу. До обращения к специалисту можно использовать гели и мази с обезболивающим и противовоспалительным эффектом (например диклофенак или ибупрофен). Ни в коем случае нельзя греть пострадавшую ногу, лучше, наоборот, приложить холодный компресс: нагревание может привести к увеличению отека и ухудшению вашего общего состояния.
Обследование и лечение

С болями в стопе, возникшими после нагрузки, лучше всего обращаться к травматологу или ортопеду. Обычно диагноз устанавливается после пальпации (ощупывания) костей стопы. Если есть сомнения в диагнозе, то выполняется рентгенография и МРТ стопы. Правда, на рентгенограмме маршевый перелом будет виден только спустя 3–4 недели после травмирования, зато МРТ сразу покажет поврежденные мягкие ткани вокруг перелома, что и подтвердит диагноз.
К счастью, такой перелом лечат без вправления и хирургического вмешательства. Вам порекомендуют покой, ношение удобной обуви с мягким верхом, обезболивающие и противовоспалительные препараты (мази, гели). Практически всегда полное выздоровление наступает в течение 3–4 месяцев.
Профилактика
Если вы отправляетесь на длительную прогулку, убедитесь, что вы надели удобную обувь. Если в повседневной жизни вы мало ходите пешком, не стоит сразу бросаться во все тяжкие и совершать многочасовые прогулки без отдыха.
Плоскостопие — серьезный фактор риска не только маршевого перелома, но и других проблем со здоровьем (например, болей в спине и ногах, варикозной болезни ног). Поэтому не забывайте об ортопедических стельках и лечебной физкультуре для стоп, особенно если планируете много ходить во время отпуска.
Симптомы и лечение перелома стопы
 Перелом стопы в настоящее время считается одним из наиболее распространенных видов травм и составляет около 10% от всех переломов. Возникает не только вследствие неточного приземления при прыжке, но и в результате относительно слабого удара по ноге. Такое повреждение может появиться по причине высокой интенсивности некоего воздействующего фактора, в этом случае перелом называют травматическим, а может быть результатом снижения прочности кости, тогда он будет носить название патологического.
Перелом стопы в настоящее время считается одним из наиболее распространенных видов травм и составляет около 10% от всех переломов. Возникает не только вследствие неточного приземления при прыжке, но и в результате относительно слабого удара по ноге. Такое повреждение может появиться по причине высокой интенсивности некоего воздействующего фактора, в этом случае перелом называют травматическим, а может быть результатом снижения прочности кости, тогда он будет носить название патологического.
Стопа постоянно подвергается большой нагрузки, вследствие чего часто возникают стрессовые и нагрузочные переломы, представляющие собой нечто среднее между травматическими и патологическими. Ведь повреждению, обычно, подвергается или место травмирования, или наиболее слабый фрагмент кости.
Причины перелома стопы
Переломы костей стопы в основном происходят из-за прямого удара. Способы получения этого повреждения — прыжки, падения, столкновения, активные спортивные игры, ДТП. Нередко переломы стопы происходят, если нога застревает в чем-либо и ее вытаскивают с чрезмерным усилием.
Если какая-либо из костей ступни систематически подвергается стрессовым воздействиям, тогда может образоваться трещина в стопе, которую довольно сложно обнаружить. Такой вид повреждений называют стресс-переломом, более высокому его риску подвержены таранная и некоторые плюсневые кости. Чаще всего такой тип повреждений наблюдается у физически активных людей (спортсмены, грузчики, строители).
Стрессовые травмы предплюсневой кости возникают также в результате регулярного ношения неудобной обуви. Трещина в стопе заживает гораздо быстрее перелома и требует более простого лечения.
Классификация
Переломы костей стопы подразделяются на следующие виды:
А также переломы бывают внутрисуставными и множественными. МКБ (международная классификация болезней) выделяет большое количество типов таких повреждений, среди которых переломы ладьевидной кости стопы, предплюсны и сесамовидной кости.
Относительно просто лечится перелом без смещения. Обычно происходит в результате падения с высоты приземляется на пятки. Смещение происходит, когда воздействие на конечность оказывается сбоку, и чаще всего случается при травмировании таранной, пяточной, плюсневой костей. Наличие костных обломков имеет важное значение, существенно влияющее на выбор тактики лечения.
При открытом переломе стопы происходит попутное травмирование всех слоев мягких тканей и отмечается кровопотеря различной интенсивности. Его главной особенностью является то, что в образовавшейся ране визуализируется кость. Представляет собой большую опасность по сравнению с закрытым, поскольку велик риск инфекционного заражения.
Признаки перелома стопы
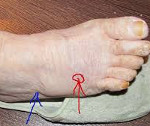
 Переломы костей стопы дают о себе знать острым чувством боли, которое мешает выполнению движений. Затем стопа и сустав начинают отекать. Если имеет место перелом со смещением, происходит деформация поврежденной ступни. Наблюдается онемение в пальцах, синяки, ограничение объема движений.
Переломы костей стопы дают о себе знать острым чувством боли, которое мешает выполнению движений. Затем стопа и сустав начинают отекать. Если имеет место перелом со смещением, происходит деформация поврежденной ступни. Наблюдается онемение в пальцах, синяки, ограничение объема движений.
Основной признак – болевые ощущения. В зависимости от локализации повреждения они могут усиливаться при движении. Например, если произошел перелом клиновидной кости, особенно болезненными будут круговые движения ступни. Если сломана таранная кость, усиление боли наблюдается при разгибании. А также может сопутствовать заметное опухание голеностопа. При повреждении пяточной кости характерным признаком является увеличение в размере пятки вследствие отека.
Иногда не удается поставить диагноз на основе одних только жалоб больного. Лучшим способом, как определить эту травму, является рентгенография в 2–3 проекциях.
Лечебные процедуры
Перелом стопы, лечение которого может занимать около трех месяцев, требует обязательного наложения гипса. После этого больным назначают массаж и процедуры ЛФК. Метод терапии выбирают в зависимости от того, которая из двадцати шести костей повреждена.
Первая помощь при переломе стопы заключает в себе ограничение физической нагрузки на нижнюю конечность и ее фиксации, которая достигается путем наложения шины. В этих целях к поврежденной кости бинтом приматывают дощечку или больную ногу привязывают к здоровой, подручной веревкой или платком. Если существует возможность вызвать медицинскую помощь, нужно сделать это как можно скорее. До приезда врача ноге следует придать приподнятое положение, которое уменьшит отек и снизит статические нагрузки на кости.
Если травма носит открытый характер, прежде, чем начать ее лечить, первостепенно следует остановить кровотечение, обработать рану при помощи перекиси водорода. Пострадавшему запрещено самостоятельно вправлять отломки.
При травмировании пятки накладывают гипс от пальцев ног до колена. Если повреждены фаланги, применяют лангету. При переломе костей предплюсны выполняют репозицию отломков, чрескостный остеосинтез, наложение гипса, скелетное вытяжение.
Чтобы снизить нагрузки, оказываемые на больные ноги, при ходьбе используют костыли. В наиболее легких случаях ограничиваются только шиной.
Переломы костей стопы со смещением требуют проведение операции, в ходе которой сопоставляют осколки с максимальной точностью. Фиксация частей осуществляется хирургическими спицами.
Период реабилитации
Для предотвращения развития осложнений, около 12 месяцев после перелома стопы следует носить специальную обувь с супинатором. Для более быстрого восстановления часто назначают физиопроцедуры, оказывающие положительное влияние на кровоснабжение костей.
Для реабилитации функциональности голеностопного сустава больным назначают лечебные упражнения, массаж, ограничение нагрузок, правильное, богатое белками и минеральными веществами, питание.
Полезными для опорно-двигательного аппарата являются такие микроэлементы, как цинк и кальций. Они содержатся в морепродуктах, молоке, сыре и твороге. Кисломолочные продукты имеют в своем составе витамин К, который оказывает заживляющее действие на ткани. Полезны таким больным студень и холодец, содержащие коллаген и способствующие укреплению хрящевых тканей голеностопного сустава.
Восстановление после такой травмы может быть очень долгим и достигать трех месяцев. Чтобы процесс реабилитации протекал быстрее, необходимо врачебное наблюдение. Ошибки в лечении опасны осложнениями, которые проявляют себя артрозом, деформацией сустава, хронической болью.
Прогноз
Переломы костей стопы чаще всего хорошо поддаются лечению. Наихудшим является прогноз при травмировании пяточной и таранной костей. В этом случае производится сложная операция, после которой требуется длительная реабилитация.
Осложнения могут возникнуть в тех случаях, когда у больного с переломом стопы имеются сопутствующие заболевания – остеопороз, деформационные изменения в стопе, значительно увеличенная «косточка» большого пальца.

 Читайте также:
Читайте также: