Койлоцитарная реакция клеток плоского эпителия как лечить
Койлоцитоз шейки матки
Папилломавирусная инфекция является основной причиной возникновения рака шейки матки. Заболевание передается половым путем, приводит к анатомической перестройке клеток эпителия, изменяет их генетическую информацию. Процент встречавшихся с вирусом достигает девяноста пяти случаев на сто женщин.
Каждая пятая инфицированная пациентка рискует заболеть раком шейки матки. Современные методы диагностики позволяют выявить характерный признак предраковых заболеваний шейки матки, подтвердить наличие папилломы.
Определение
Койлоцитоз шейки матки, что это такое? В большинстве случаев заражение вирусом папилломы человека проходит незамеченным, часть пациентов избавляются от него в течение года благодаря иммунитету, пять процентов становятся постоянными хозяевами для вируса.
Патология проявляется изменением строения клеток, диагностируется по данным полимеразной цепной реакции (ПЦР), методом гибридизации в растворе Digene-test, при цитологическом и гистологическом выявлении койлоцитов. Папилломатоз шейки матки протекает в нескольких формах:
- Латентной.
- Субклинической.
- Выраженной клинической.
Латентную стадию принято называть носительством – человек не подозревает о наличии вируса, является источником заражения, эпителиальные клетки не изменены. Субклиническую стадию выявляют при обследовании, диагноз ставят на основании обнаружения в цитологических мазках койлоцитоза, дисплазии, йоднегативной зоны. Кондиломы, рак шейки матки являются симптомами выраженной клинической формы заболевания.
Микроскопическая картина папилломавирусной инфекции в исследуемом материале шейки матки характеризуется паракератозом, акантозом, гиперкератозом, папилломатозом, койлоцитозом. Характерными изменениями клеток для койлоцитоза являются:
- Наличие вакуолизации в клетках верхних отделов шиповатого и зернистого слоев.
- Отсутствие в них гранул кератогиалина.
- Наличие светлого ободка вокруг ядер.
Такая трансформация носит название койлоцитоз, а сами клетки называют койлоцитами. Они могут располагаться диффузно и в виде островков.
Наличие таких изменений подтверждает поражение ткани вирусом папилломы человека. Они образуются в результате его воздействия на эпителиальную ткань, являются общепризнанным маркером при микроскопии мазков ПАП-теста, исследовании биоптатов.
Койлоциты появляются, когда клетка, находясь в активном метаболизме, выбрасывает из себя все содержимое в окружающее пространство вместе с частицами вируса, кроме ядра. Койлоциты представляют собой клетки многослойного плоского эпителия шейки матки промежуточного типа с большими ядрами и большой околоядерной зоной просветления за счет разрушенных органелл.
Симптомы
Кондиломы шейки матки отличаются экзофитным и эндофитным ростом. Имеют различную величину, представлены в виде йоднегативных пятен, белесоватых бляшек, участков ороговения.
Экзофитные разрастания представляют собой образования с поверхностью, покрытой многослойным плоским эпителием с признаками койлоцитоза, дискератоза. Если к этим изменениям присоединяется трансформация клеток в виде дискариоза – говорят о наличии цервикальной интраэпителиальной неоплазии.
Чаще всего встречаются плоские кондиломы. Под микроскопом они представляют собой участок влагалищной части шейки матки, покрытый многослойным метапластическим эпителием с акантозом и дискератозом. С наличием в промежуточном слое эпителия скоплений койлоцитов. Плоские кондиломы могут регрессировать в малые формы.
В этом случае в анализе выявляют единичные койлоциты на фоне измененного многослойного метапластического эпителия в виде паракератоза, гиперплазии, акантоза. При поражении цервикального канала и воспалении влагалища многослойный плоский эпителий имеет мелкие остроконечные выросты, которые смотрятся как волнистость, также присутствует койлоцитоз и признаки воспаления.
Диагностика
Методами выявления койлоцитов являются цитологическое исследование мазков и гистология материала после биопсии. Также заподозрить проблему специалист может при помощи кольпоскопии.
Цитология
Койлоциты выявляют в микропрепаратах соскобов, взятых с поверхности влагалищной части шейки матки, с переходной зоны и нижней трети канала шейки матки. Забор анализа делает гинеколог при осмотре пациентки с использованием гинекологических зеркал.
С этой целью применяют специальную цитологическую щеточку, деревянный шпатель Эйра, предметные стекла, ложечку Фолькмана. Все необходимые инструменты находятся в одноразовых гинекологических наборах для осмотров.
Шейку матки обнажают в зеркалах, делают забор материала, наносят его на предметное стекло, предварительно промаркированное для определенной пациентки, фиксируют, направляют в цитологическую лабораторию. Изучают цитопрепарат под микроскопом, после предварительной окраски по Паппенгейму, Папаниколау – отсюда название исследования ПАП-тест. Классификацию результатов производят по пяти классам:
- Нормальная картина.
- Воспалительные изменения.
- Подозрение на озлокачествление клеток.
- Признаки злокачественного перерождения отдельных клеток.
- Большое число злокачественных клеток – рак.
В цитологическом заключении описывают состояние клеток – их форму, особенности строения, нарушения. Описывают клеточный и ядерный полиморфизм, указывают на наличие дискариоза, атипии, койлоцитоза, дискератоза и других изменений, характерных для патологии. Для выявления изменений на уровне цитологии важен уровень квалификации врача и опыт работы с данной категорией мазков. Достоверность метода достигает девяноста шести процентов.
Жидкостная
Высокой диагностической эффективностью для выявления предраковых заболеваний шейки матки и койлоцитоза обладает жидкостная цитология. Исследование делают в коммерческих лабораториях. Она дает возможность сохранять материал в течение нескольких месяцев, что удобно в случаях транспортировки для консультации на большие расстояния, динамического сравнения результатов во время лечения.
Из одного образца делают дополнительные, высокотехнологичные исследования. Забор материала производится, как при традиционной цитологии, но помещается он не на стекло, а в контейнер с консервирующей жидкостью. Приготовление и окраска препарата делаются автоматически. Отличается и интерпретация результатов. Имеет высокую диагностическую ценность для выявления SIL и рака шейки матки.
Биопсия
Обнаружить койлоциты в шейке матки позволяет биопсия. Манипуляцию делают после предварительного обследования. С помощью прицельной ножевой биопсии иссекают участок ткани, фиксируют, отправляют в патогистологическую лабораторию. Делают предварительную подготовку срезов, проводят микроскопию препаратов. При поражении вирусом папилломы человека находят койлоциты, измененные ткани, характерные для кондилом.
Перед исследованием за сорок восемь часов исключают половую жизнь, за семь суток – влагалищные процедуры, лечебные манипуляции, введение свечей, тампонов. ПАП-тест, жидкостную цитологию, биопсию не делают после кольпоскопии, сонографии, бимануального исследования гинеколога. Так как анатомия нежных эпителиальных клеток может быть изменена ложным образом под влиянием красителей, манипуляций.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
- при профилактических осмотрах цитологические мазки следует брать у женщин независимо от жалоб, наличия или отсутствия изменений слизистой оболочки. Цитологическое исследование следует повторять не реже, чем раз в три года;
- желательно получать мазки не ранее, чем на 5-е сутки менструального цикла и не позднее, чем за 5 суток до предполагаемого начала менструации;
- нельзя брать материал в течение 48 ч после полового контакта, использования любрикантов, раствора уксуса или Люголя, тампонов или спермицидов, спринцевания, введения во влагалище медикаментов, свечей, кремов, в т. ч. кремов для выполнения ультразвукового исследования;
- беременность – не лучшее время для скрининга, так как возможны неправильные результаты, но, если нет уверенности, что женщина придет на обследование после родов, лучше мазки взять;
- при симптомах острой инфекции желательно получать мазки с целью обследования и выявления патологических изменений эпителия, этиологического агента; также необходим цитологический контроль после лечения, но не ранее, чем через 2 мес. после окончания курса.
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
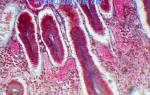
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Клетки плоского эпителия в мазке на цитологию: когда это говорит о наличии в организме отклонений?
Достаточно сложный процесс диагностирования инфекций половых органов и мочеполовой системы чаще всего не дает врачу быстро и своевременно назначить необходимо лечение.
Особенно сильно это касается онкологических заболеваний, протекающих бессимптомно. Поэтому женщинам репродуктивного возраста рекомендуется хотя бы раз в год сдавать анализ на цитологию.
Цитологический мазок: что это?
 Цитологический мазок имеет и иные наименования, такие как пап-тест, мазок на цитологию, мазок по Папаниколау. Проводится такой тип исследования при прохождении гинекологического осмотра, в результате которого врач предполагает аномалию. Для проведения теста требуется проведение забора клеток особым инструментом-щеточкой из со стенок влагалища, из цервикального канала, а также с шейки матки.
Цитологический мазок имеет и иные наименования, такие как пап-тест, мазок на цитологию, мазок по Папаниколау. Проводится такой тип исследования при прохождении гинекологического осмотра, в результате которого врач предполагает аномалию. Для проведения теста требуется проведение забора клеток особым инструментом-щеточкой из со стенок влагалища, из цервикального канала, а также с шейки матки.
Процедура проводится без особой подготовки и проходит безболезненно для пациентки. Полученная слизь наносится на предметное стекло, подсушивается и отправляется на исследование. Во время изучения анализа препарат окрашивается особыми реагентами и изучается под микроскопом. При этом определяются:
- строения и размеры клеток;
- форма эпителия;
- число клеток на единицу площади;
- патологии в строении клеток;
- расположение клеток относительно остальных.
Мазок на цитологию позволяет определить наличие воспалений мочеполовой системы, развитие опухолей и вероятность развития предраковых патологий эпителия. Плоский эпителий — это слой клеток, выстилающих слизистую влагалища.

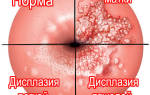
Норма клеток плоского эпителия


В медицинской практике были случаи, когда в мазке ПАП клетки плоского эпителия отсутствуют. Это говорит о том, что они атрофированы. Кроме того, подобное отмирание клеток может свидетельствовать о высокой вероятности развития рака. В этой ситуации кроме обычного анализа на цитологию врач рекомендует женщине пройти дополнительные исследования для получения более точных результатов.
Обратные результаты исследования или чрезмерное повышение числа клеток плоского эпителия в мазке на цитологию (от 15 и выше в поле зрения) чаще всего является признаком воспалений шейки матки, диффузной мастопатии или первичного бесплодия. При наличии в мочеполовой системе доброкачественных образований или во время гиперкератоза также может наблюдаться повышенное число клеток плоского эпителия. Гиперкератоз является нарушением процесса ороговения в организме. При этом количество вырабатываемого в организме плоского эпителия не контролируется.





Нормальными считаются показатели, состоящие не только из плоских клеток эпителия, но и цилиндрических и многослойных. Такие результаты исследования могут наблюдаться при не совсем аккуратной процедуре забора мазка. Тогда в него попадают клетки из разных слоев эпителия. Однако, наличие в мазке аномальных по своему строению клеток может свидетельствовать о том, что в матке происходят воспалительные процессы, в том числе высока вероятность наличия в организме женщины папилломовируса, доброкачественных поражений шейки матки или дисплазии.
Оценить результаты исследования и поставить предварительный диагноз на основании анализа может только врач.
Клетки эпителия с атипией и без


При наличии в мазке на цитологию атипичных клеток обычно предполагают развитие у женщины ВПЧ, вагинальных инфекций или о процессе перерождения клеток эпителия в плоскоклеточный рак.





При незначительном изменении морфологического строения клеток, на которых воздействовали воспаления, протекающие в теле матке или влагалище, анализы получают второй класс с пояснением, то есть какое заболевание могло вызвать атипию. Это может быть воспаление, опухоль, кондиломы, HPV.
Третий класс требует прохождения повторного исследования, поскольку во взятом мазке обнаруживаются клетки с нехарактерными аномалиями ядра и цитоплазмы. Может наблюдаться дисплазия нескольких типов: мягкого, умеренного или ярко выраженного.
Четвертый класс предполагает наличие в анализах клеток с нехарактерным увеличенным ядром нестандартной формы, при этом его цитоплазма также изменена и наблюдаются признаки злокачественности.
Пятым классом называют результаты исследования, при которых число злокачественных клеток плоского эпителия значительно выше. В этом случае диагностируется инвазивный рак.
Если же исследование не выявило атипичных клеток, то диагноз устанавливается исключительно по измерениям их числа в мазке.
Цитологический мазок из носа


Однако такой анализ называют назоцитограммой. Его задача также состоит в изучении клеток эпителия, а также нейтрофилов, лимфоцитов, моноцитов, тучных и плазматических клеток, эозинофилов. Кроме того, изучаются характеристики этих клеток.
Мазок на цитологию из носа проводится следующим образом. Специальной щеточкой проводится забор клеток эпителия из нижнего носового хода. При этом анализ берется из обеих ноздрей, поэтому исследуются левая и правая половины носа отдельно.





В зависимости от заболеваний результаты исследования могут показать иные результаты, по которым врач сможет оценить состояние здоровья пациента и, при необходимости, назначить иные исследования для подтверждения болезни.
Койлоцитарная реакция клеток плоского эпителия как лечить
Инвазивный рак матки до сих пор является вторым по частоте злокачественным заболеванием в мире: ежегодно регистрируется свыше 600 000 новых случаев. В России в настоящее время ежегодная заболеваемость раком шейки матки составляет 14.9 на 100 000 женщин (1). Если рак шейки матки диагностируется на начальной бессимптомной стадии, он практически излечим хирургическими или лучевыми методами. Крайне важно в связи с этим раннее выявление предраковых поражений при цитологическом скрининге.
Эпидемиологические исследования показали, что наиболее важными факторами риска рака шейки матки являются раннее начало половой жизни, число половых партнеров, курение. В последнее время папилломавирусная инфекция (Human papiloma virus – HPV) признается как фактор, способствующий развитию рака шейки матки (2).
Вирус HPV типа 16 и 18 считают канцерогенным для человека, типа 31 и 33 – вероятно канцерогенным, остальные типы – возможно канцерогенными, в связи с чем некоторые исследователи называют рак шейки матки заболеванием, передающимся половым путем.
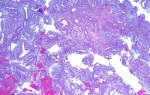
Классическим проявлением инфекции являются кондиломы, множественные папиллярные выросты, основой которых является фиброзная ткань, покрытая многослойным плоским эпителием. Кондиломы могут быть остроконечными, плоскими, гигантскими, эндофитными (инвертирующими). Эквивалентами кондилом на слизистых оболочках могут быть различные плоские поражения: патологическое ороговение, дисплазия, внутриэпителиальный рак. Поражение иногда протекает клинически латентно, встречается бессимптомное носительство.


Характерные изменения ядер и цитоплазмы
(окрашивание по Паппенгейму, ув. 600)
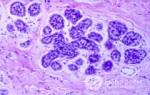
Характерным цитологическим признаком папилломавирусного поражения является так называемая койлоцитарная атипия (рис. 1, 2). Папилломавирусная инфекция может сопровождаться паракератозом, гиперкератозом. Встречаются двухъядерные, иногда и многоядерные клетки. В некоторых случаях при кондиломатозных поражениях обнаруживают атипичные плоские клетки, формирующие “жемчужины” с ороговением в центре, напоминающие “жемчужины” при раке.
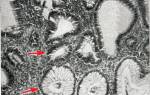
Койлоциты – клетки плоского эпителия неправильной формы с четкими границами (рис. 1, 2).
Размер их может быть разным: но обычно они крупнее, чем клетки соответствующего им слоя. Располагаются преимущественно разрозненно или небольшими группами. Цитоплазма обильная, характерно наличие обширной околоядерной зоны просветления, полости или нескольких полостей, четко отграниченных от периферических отделов цитоплазмы, которые окрашиваются более равномерно и интенсивно.
Околоядерную зону просветления обнаруживают не только при папилломавирусной инфекции, но и при других изменениях эпителия, в частности, при плоскоклеточной метаплазии.
Для койлоцитов, в отличие от других клеток с околоядерной зоной просветления, характерны изменения ядер: они увеличены в разной степени, мембрана неровная складчатая, отмечается гиперхромия, хроматин часто смазанный. В части клеток может отмечаться кариорексис. В двухъядерных и многоядерных клетках, в отличие от герпетической инфекции, ядра нагромождаются друг на друга или располагаются рядом, при этом сохраняется их округлая форма.
Появление околоядерной зоны просветления связано с дегенеративными изменениями, некрозом цитоплазмы, который начинается с ядра и постепенно распространяется на периферию.
Четкое отграничение перинуклеарной зоны связано с конденсацией по периферии некроза фибрилл цитоплазмы. При электронной микроскопии в койлоцитах обнаруживают кристаллические стрелки вирусных частиц, характерные для семейства Паповавирусов, иногда некристаллические скопления вокруг хроматина или в цитоплазме. Вирусные частицы обнаруживают преимущественно в ядре, иногда в околоядерной зоне просветления.
При доброкачественных поражениях вирусные частицы располагаются эписомально, при раке – встроены в геном клеток.
Развитие дисплазии и рака при папилломавирусной инфекции является сложным процессом, зависящим от множества случайных биологических событий. В отдельных случаях может появиться “злокачественный” клон клеток, способный сохраниться и привести к раку. К факторам, усиливающим неоплстическую роль вируса папилломы, относят множество инфекций, генетические особенности и состояние иммунного статуса. Женщин с признаками папилломавирусной инфекции нужно тщательно обследовать, при отсутствии данных о злокачественном поражении проводится динамическое наблюдение, по показаниям больным выполняется электрокоагуляция, криодеструкция или лазерное удаление очага поражения и тщательное наблюдение в течение длительного времени.