Ревматоидные узелки фото
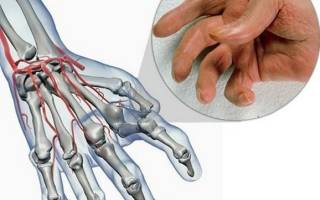
Ревматоидный артрит пальцев рук: 6 первых симптомов
Раннее распознавание симптомов может предотвратить неуклонное прогрессирование болезни, которая без лечения уже через несколько лет приводит к хроническим болям, уродующим деформациям, потере трудоспособности и инвалидности.
Результат лечения любого заболевания зависит от того, насколько своевременно было оно диагностировано – ведь чем раньше будет поставлен верный диагноз, тем быстрее врач подберет эффективную терапию. При ревматоидном артрите пальцев рук только раннее распознавание симптомов может предотвратить неуклонное прогрессирование болезни, которая без лечения уже через несколько лет приводит к хроническим болям, уродующим деформациям, потере трудоспособности и инвалидности.
6 первых симптомов ревматоидного артрита пальцев рук
2. отек и покраснение кожи над суставами;
3. повышение температуры;
4. ограниченность сгибательно-разгибательных движений в пальцах;
5. утренняя скованность;
6. внесуставные проявления (ревматоидные узелки, увеличение лимфатических узлов).
У большей части пациентов ревматоидный артрит пальцев рук развивается остро: первые симптомы возникают внезапно и выражены достаточно сильно. Однако мучительные боли поначалу проходят в течение дня самостоятельно или хорошо купируются приемом анальгетиков, и пациенты забывают о них, не торопясь на осмотр к врачу.
В результате патологический процесс, развитие которого можно было пусть и не остановить, но значительно замедлить, быстро переходит на следующие стадии – тяжелые и необратимые.
Именно поэтому чрезвычайно важно не игнорировать начальные признаки недуга, а сразу же обращаться к врачу – к ревматологу или хотя бы к терапевту – для обследования, уточнения диагноза и лечения.
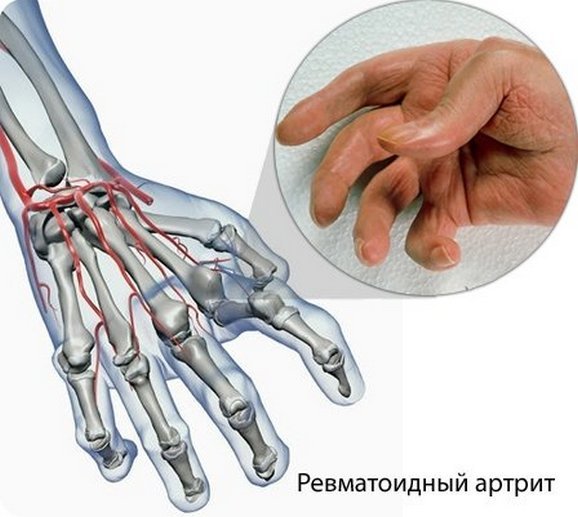
Рассмотрим поподробнее первые симптомы ревматоидного артрита пальцев рук.
1. Боль
Боль (как и другие симптомы) при ревматоидном артрите пальцев рук локализуется обычно в пястно-фаланговых и межфаланговых суставах указательного и среднего пальцев обеих кистей. Одновременно могут страдать лучезапястные суставы, реже в процесс вовлекаются суставы других пальцев.
Боли острые, мучительные, тянущие или ноющие по характеру, максимально интенсивные в ночные и утренние часы. Характерная особенность болей – стихание в течение часа после “разработки” пальцев.
2. Отек
Вместе с болью появляются отечность и покраснение кожи над пораженными суставами. Суставы выглядят набухшими, кожа над ними истонченная, напряженная, ярко-розового цвета.
3. Повышение температуры
Начальное развитие ревматоидного артрита часто сопровождается лихорадкой, в вечерние часы температура тела повышается до 37,2–39 °C. Но даже при отсутствии лихорадки всегда можно определить местную гипертермию (повышение температуры): кожа над воспаленными суставами становится горячей на ощупь.
4. Ограничение сгибательно-разгибательных движений в пальцах
Ограничение функции суставов, тугоподвижность в пальцах при их сгибании-разгибании возникает иногда еще раньше болей или же появляется вместе с нею. К сожалению, больные обращают недостаточно внимания на этот признак, связывая его с возрастными изменениями.
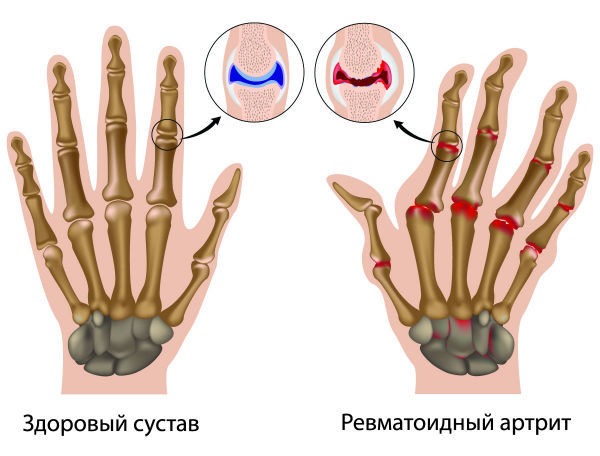
5. Утренняя скованность
Утренняя скованность – один из наиболее специфичных симптомов ревматоидного артрита. Он характеризуется тугоподвижностью, скованностью движений в пальцах исключительно в утреннее время – в течение 30 и более минут от момента пробуждения. В последующие часы пальцы “разрабатываются”, возвращается привычный объем движений, и пациенты благополучно забывают об этом тревожном симптоме.
6. Внесуставные проявления
Помимо изменений в суставах, при ревматоидном артрите отмечается ряд внесуставных проявлений:
Ревматоидные узелки – небольшие подкожные уплотнения около суставов или на разгибательной поверхности пальцев рук.
Увеличение лимфатических узлов – лимфаденопатия. Она может быть регионарной (когда увеличиваются близлежащие подмышечные лимфатические узлы) и генерализованной (увеличиваются все группы лимфоузлов). Лимфаденопатия отмечается примерно у трети пациентов.
Амиотрофии и миозиты – дистрофические и воспалительные изменения мышц, проявляющиеся истончением и дряблостью мышц и кожи пальцев и кистей рук, ноющими болями в мягких тканях, слабостью в пальцах, неточностью и нескоординированностью мелких движений.
Первичная диагностика
Если вы обнаруживаете у себя 3 и более из перечисленных выше симптомов, обязательно как можно быстрее обратитесь к врачу-ревматологу или к терапевту для первичного осмотра. Специалист при подробном опросе и осмотре сможет выявить характерные для ревматоидного артрита симптомы, подтвердить диагноз и сразу же назначить лечение.
Типичные признаки, позволяющие врачу заподозрить ревматоидный артрит пальцев рук на ранней стадии:
- Наличие болезненных симптомов более чем в 3-х суставах.
- Локализация патологических изменений в пястно-фаланговых и межфаланговых суставах указательного и среднего пальцев.
- Симметричное поражение (воспалены одни и те же суставы на правой и левой руках).
- Утренняя скованность в течение 30 минут и дольше.
- Положительный тест “сжатия”: возникновение или усиление болей при пожатии кисти.
- Признаки острого воспаления в анализах крови (ускорение скорости оседания эритроцитов – СОЭ).
Для подтверждения диагноза ревматоидного артрита врач назначает рентгенограмму кистей рук, на которой определяют эрозии и признаки остеопороза костей пораженного сустава.
Резюме
Хотя ревматоидный артрит пальцев рук нельзя вылечить полностью – можно остановить его прогрессирование и эффективно купировать болезненные симптомы. Но это возможно только при правильно подобранном лечении.
Бесконтрольный, самостоятельный прием обезболивающих, которые дают временное облегчение, не только не поможет бороться с болезнью, но и способен изменить специфическую картину артрита, создать врачу трудности при диагностике и замедлить тем самым назначение своевременной и адекватной терапии.
опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь
Автор: Светлана Агринеева
P.S. И помните, всего лишь изменяя свое сознание – мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Ревматоидные узелки
Ревматоидные узелки (ревматоидный артрит) – это аутоиммунная болезнь. Заключается в том, что иммунная система повреждает соединительную суставную ткань. Процесс вызывает воспаление, следствием которого являются боли, чувствительность, отеки, покраснения. Ревматоидный узелок и язвочки появляются на коже.
Размер узлов обычно 2-3 мм, они появляются в больших количествах. Локализация – суставы, особенно локти. Язвы появляются, когда ревматоидный узелок повреждается.

Причины и локализация ревматоидного узелка
Причины до сих пор точно не установлены. Распространено мнение, что ревматоидный узелок развивается из-за васкулита. После исследования образований было выявлено, что стенки малых сосудов воспаляются из-за патологий работы иммунитета.
Ревматоидный узелок появляется не всегда при ревматизме. В некоторых случаях образование проявляется вследствие системной красной волчанки.
Обычно образования находятся в подкожной клетчатке, при этом они могут быть на локтях и предплечьях. Распространенная локализация – кисти, а именно пястно-фаланговые и межфаланговые суставы. Заболевание вызывает покраснение кожи над суставами и сковывает движение пальцев.
Обычно образования находятся в подкожной клетчатке, при этом они могут быть на локтях и предплечьях. Распространенная локализация – кисти, а именно пястно-фаланговые и межфаланговые суставы. Заболевание вызывает покраснение кожи над суставами и сковывает движение пальцев.
В редких случаях узел локализуется на подушечках пальцев и ладонях. Также образование может обнаружиться на стопах, особенно где происходит наибольшее тренье обувью – пяточные сухожилия, пятки.
Если человек много времени проводит сидя, у него ревматоидный узелок может образоваться на ягодицах. Пациенты, вынужденные много времени проводить лежа, обнаруживают ревматоидный узелок на крестце и позвоночнике. У людей с очками образование находится в области переносицы.
Врач при диагностике заболевания делает акцент на локализации узлов. Образование бывает единичным и маленьким. Локализация может быть индивидуальна для каждого пациента.



Структура и количество образований
В частых случаях люди не обращают внимания на ревматоидный узелок, так как боли он не вызывает. Они нечасто перерастают в язвы и выделяют гной. Диаметр у них небольшой, структура довольно плотная. Иногда их путают с тофусами, которые появляются при подагре.
Более крупный ревматоидный узелок по структуре напоминает плотную резину. Он выглядит как киста, потому что в середине находится немного жидкости. Иногда образования легко передвигаются по подкожной клетчатке, но обычно они прикрепляются к тканям. Из-за этого они повреждают сухожилия.
У мужчин, перешагнувших сорокалетний рубеж, узлов обычно довольно много. В любом случае развитие болезни носит индивидуальный характер.
Ревматоидный артрит может развиваться по-другому. У пациентов немного воспаляются синовиальные оболочки сустава. Он выражается в скоплении жидкого вещества вместе с появлением узлов. Обычно такое развитие встречается у представителей мужского пола. Называется заболевание ревматоидным нодулезом.



Причины и локализация ревматоидного узелка
Ревматоидный узелок проявляется из-за ревматоидного артрита, что важно учитывать при диагностировании. Необходимы следующие исследования:
- Общий анализ крови,
- Общий анализ мочи,
- Оценка почечной функции,
- Гистологические исследования,
- Дифференциальный диагноз.
Нестероидные препараты противовоспалительного действия назначают довольно часто, в этом случае риск побочных эффектов сводится к минимуму. К ним относятся:
- Мелоксикам. Первичная дозировка – 15 мг в день. После того, как воспаление начнет проходить, ее понижают в два раза. В этой дозе лекарство применять можно длительный срок для поддерживающего лечения.
- Нимесулид. Назначают 200 мг в день, разделяют дозировку на 2 приема.
- Целекоксиб. Принимают лекарство 2 раза в день, 100-200 мг.
Эти лекарства не следует принимать вместе друг с другом. Ускорению лечения это не способствует, а побочные эффекты могут усиливаться.
Базисные лекарства выписывают после установления диагноза. К ним относятся следующие препараты:
Если спустя 3 месяца лекарственной терапии улучшения не наблюдается, стоит провести замену препарата или начать употреблять гормоны в небольших дозировках. Препараты вместе с гормонами снижает активность воспаления.
При терапии важно следить за активностью воспаления и за появлением побочных эффектов. Если болезнь протекает тяжело, доза гормонов увеличивается. Лекарства базового действия пациент продолжает принимать. Высокая активность воспалений требует введение кремов, мазей, гелей с кортикостероидами в составе. Их наносят на ревматоидный узелок. Если появляются язвы, то рекомендуются препараты, которые ускоряют эпителизацию.
Для снижения риска остепороза выписывают кальций и витамин D. Также используют лечение лазером. Особенно эффективен метод, когда заболевание на ранней стадии. Лазерное лечение происходит курсами, не больше пятнадцати процедур без перерыва.
Чтобы избавить пациента от боли, применяют криотерапию – лечение холодом. Проводят от 10 до 20 сеансов. Также применяют магнитотерапию и ток. Если болезнь запущена, применяют фонофорез гидрокортизона.
Пациентам рекомендуют сеансы массажа и легкие физические нагрузки. Это помогает в снятии спазма в ускоренном восстановлении суставных функций. Каждый год рекомендуется посещать курорты в целях лечения (не при обострении) и принимать радоновые и сероводородные ванны, грязевые аппликации. Фитотерапию применяют вместе с основным лечением. Важно методы согласовать со специалистом.
На образование можно наложить компресс из картошки в сыром виде. Чтобы его приготовить, нужно:
- Почистить картошку, натереть на крупной терке;
- Образовавшуюся массу оставить в дуршлаге или сите;
- Опустить его на три секунды в кипяток;
- После переложить в мешок из хлопка.
Мешок сразу же можно приложить на ревматоидный узелок, покрыть пленкой и надеть повязку.
Хвойный бальзам также эффективен в лечении. Его можно пить длительный срок, так как привыкания к нему нет. Для создания лечебного средства потребуется:
- Сосновые ветки – 40 г;
- Сухие ягоды шиповника – 40 г;
- Зубчик чеснока небольшого размера – 1 штука;
- Вода – 2 л.
Пошаговый алгоритм приготовления:
- Ингредиенты прокипятить в воде в течение 30 минут;
- Перелить в термос, тщательно укутать;
- Спустя 2 дня процедить.
Употреблять отвар нужно по 1 стакану 4 раза в день. Чтобы он был более приятен на вкус, можно пить его с медом. Ревматоидный узелок также лечиться с помощью хвойных ванн.
Профилактические меры составляет лечебная гимнастика, упражнения подбираются в индивидуальном порядке. Рекомендуют плаванье в бассейне, велосипед, ходьбу. Степень нагрузки зависит от личных особенностей, но со временем она должна увеличиться
Питание тоже влияет на профилактику рецидивов. Лишний вес отрицательно сказывается на суставах, поэтому ожирение нельзя оставлять без внимания. Прогноз на полное излечение нельзя назвать благоприятным, ведь заболевание имеет хронический характер. Если терапию начать вовремя и принимать меры профилактики, можно добиться стабильной ремиссии.
Смотрите также другие кожные болезни здесь
Ревматоидные узелки
Ревматоидные узелки (ревматоидный артрит) – это аутоиммунная болезнь. Заключается в том, что иммунная система повреждает соединительную суставную ткань. Процесс вызывает воспаление, следствием которого являются боли, чувствительность, отеки, покраснения. Ревматоидный узелок и язвочки появляются на коже.
Размер узлов обычно 2-3 мм, они появляются в больших количествах. Локализация – суставы, особенно локти. Язвы появляются, когда ревматоидный узелок повреждается.



Причины и локализация ревматоидного узелка
Причины до сих пор точно не установлены. Распространено мнение, что ревматоидный узелок развивается из-за васкулита. После исследования образований было выявлено, что стенки малых сосудов воспаляются из-за патологий работы иммунитета.
Ревматоидный узелок появляется не всегда при ревматизме. В некоторых случаях образование проявляется вследствие системной красной волчанки.
Обычно образования находятся в подкожной клетчатке, при этом они могут быть на локтях и предплечьях. Распространенная локализация – кисти, а именно пястно-фаланговые и межфаланговые суставы. Заболевание вызывает покраснение кожи над суставами и сковывает движение пальцев.
Обычно образования находятся в подкожной клетчатке, при этом они могут быть на локтях и предплечьях. Распространенная локализация – кисти, а именно пястно-фаланговые и межфаланговые суставы. Заболевание вызывает покраснение кожи над суставами и сковывает движение пальцев.
В редких случаях узел локализуется на подушечках пальцев и ладонях. Также образование может обнаружиться на стопах, особенно где происходит наибольшее тренье обувью – пяточные сухожилия, пятки.
Если человек много времени проводит сидя, у него ревматоидный узелок может образоваться на ягодицах. Пациенты, вынужденные много времени проводить лежа, обнаруживают ревматоидный узелок на крестце и позвоночнике. У людей с очками образование находится в области переносицы.
Врач при диагностике заболевания делает акцент на локализации узлов. Образование бывает единичным и маленьким. Локализация может быть индивидуальна для каждого пациента.



Структура и количество образований
В частых случаях люди не обращают внимания на ревматоидный узелок, так как боли он не вызывает. Они нечасто перерастают в язвы и выделяют гной. Диаметр у них небольшой, структура довольно плотная. Иногда их путают с тофусами, которые появляются при подагре.
Более крупный ревматоидный узелок по структуре напоминает плотную резину. Он выглядит как киста, потому что в середине находится немного жидкости. Иногда образования легко передвигаются по подкожной клетчатке, но обычно они прикрепляются к тканям. Из-за этого они повреждают сухожилия.
У мужчин, перешагнувших сорокалетний рубеж, узлов обычно довольно много. В любом случае развитие болезни носит индивидуальный характер.
Ревматоидный артрит может развиваться по-другому. У пациентов немного воспаляются синовиальные оболочки сустава. Он выражается в скоплении жидкого вещества вместе с появлением узлов. Обычно такое развитие встречается у представителей мужского пола. Называется заболевание ревматоидным нодулезом.



Причины и локализация ревматоидного узелка
Ревматоидный узелок проявляется из-за ревматоидного артрита, что важно учитывать при диагностировании. Необходимы следующие исследования:
- Общий анализ крови,
- Общий анализ мочи,
- Оценка почечной функции,
- Гистологические исследования,
- Дифференциальный диагноз.
Нестероидные препараты противовоспалительного действия назначают довольно часто, в этом случае риск побочных эффектов сводится к минимуму. К ним относятся:
- Мелоксикам. Первичная дозировка – 15 мг в день. После того, как воспаление начнет проходить, ее понижают в два раза. В этой дозе лекарство применять можно длительный срок для поддерживающего лечения.
- Нимесулид. Назначают 200 мг в день, разделяют дозировку на 2 приема.
- Целекоксиб. Принимают лекарство 2 раза в день, 100-200 мг.
Эти лекарства не следует принимать вместе друг с другом. Ускорению лечения это не способствует, а побочные эффекты могут усиливаться.
Базисные лекарства выписывают после установления диагноза. К ним относятся следующие препараты:
Если спустя 3 месяца лекарственной терапии улучшения не наблюдается, стоит провести замену препарата или начать употреблять гормоны в небольших дозировках. Препараты вместе с гормонами снижает активность воспаления.
При терапии важно следить за активностью воспаления и за появлением побочных эффектов. Если болезнь протекает тяжело, доза гормонов увеличивается. Лекарства базового действия пациент продолжает принимать. Высокая активность воспалений требует введение кремов, мазей, гелей с кортикостероидами в составе. Их наносят на ревматоидный узелок. Если появляются язвы, то рекомендуются препараты, которые ускоряют эпителизацию.
Для снижения риска остепороза выписывают кальций и витамин D. Также используют лечение лазером. Особенно эффективен метод, когда заболевание на ранней стадии. Лазерное лечение происходит курсами, не больше пятнадцати процедур без перерыва.
Чтобы избавить пациента от боли, применяют криотерапию – лечение холодом. Проводят от 10 до 20 сеансов. Также применяют магнитотерапию и ток. Если болезнь запущена, применяют фонофорез гидрокортизона.
Пациентам рекомендуют сеансы массажа и легкие физические нагрузки. Это помогает в снятии спазма в ускоренном восстановлении суставных функций. Каждый год рекомендуется посещать курорты в целях лечения (не при обострении) и принимать радоновые и сероводородные ванны, грязевые аппликации. Фитотерапию применяют вместе с основным лечением. Важно методы согласовать со специалистом.
На образование можно наложить компресс из картошки в сыром виде. Чтобы его приготовить, нужно:
- Почистить картошку, натереть на крупной терке;
- Образовавшуюся массу оставить в дуршлаге или сите;
- Опустить его на три секунды в кипяток;
- После переложить в мешок из хлопка.
Мешок сразу же можно приложить на ревматоидный узелок, покрыть пленкой и надеть повязку.
Хвойный бальзам также эффективен в лечении. Его можно пить длительный срок, так как привыкания к нему нет. Для создания лечебного средства потребуется:
- Сосновые ветки – 40 г;
- Сухие ягоды шиповника – 40 г;
- Зубчик чеснока небольшого размера – 1 штука;
- Вода – 2 л.
Пошаговый алгоритм приготовления:
- Ингредиенты прокипятить в воде в течение 30 минут;
- Перелить в термос, тщательно укутать;
- Спустя 2 дня процедить.
Употреблять отвар нужно по 1 стакану 4 раза в день. Чтобы он был более приятен на вкус, можно пить его с медом. Ревматоидный узелок также лечиться с помощью хвойных ванн.
Профилактические меры составляет лечебная гимнастика, упражнения подбираются в индивидуальном порядке. Рекомендуют плаванье в бассейне, велосипед, ходьбу. Степень нагрузки зависит от личных особенностей, но со временем она должна увеличиться
Питание тоже влияет на профилактику рецидивов. Лишний вес отрицательно сказывается на суставах, поэтому ожирение нельзя оставлять без внимания. Прогноз на полное излечение нельзя назвать благоприятным, ведь заболевание имеет хронический характер. Если терапию начать вовремя и принимать меры профилактики, можно добиться стабильной ремиссии.
Смотрите также другие кожные болезни здесь
Узелковый артрит
Одним из распространенных заболевания суставов остается ревматоидный артрит. Если заболевание долго протекает без должного лечения, результатом может стать инвалидность, парализующая все движения ног. Чаще ревматоидный артрит имеет четкую симптоматику, бывают случаи, когда имеются несвойственные для артрита проявления. Таких случаев 30%.
К несвойственным проявлениям относятся внутрикожные узелки, возникающие в различных местах. По форме напоминают кисту. Свойством узелков является беспричинное появление, исчезновение. Избавиться от них можно после вылечивания основного заболевания – ревматоидного артрита.
Причины возникновения
Существует версия, что при ревматоидном артрите узелки образуются по причине нарушений в структуре сосудов, которые являются следствием изменений в функционировании иммунной системы. Бывает узелки появляются у здоровых людей, они быстро, бесследно исчезают.
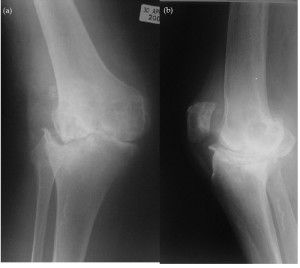

При установке диагноза ревматоидный артрит доктор основательно осматривает на наличие таких новообразований, они часто формируются бессимптомно, могут быть незначительного размера, что затрудняет обнаружение, особенно на ранних стадиях. Чаще узелки возникают при запущенной форме болезни, во время степени средней тяжести.
Симптоматика, места возникновения
Образование узелков при ревматоидном артрите процесс бессимптомный. Появившиеся шишечки редко дают о себе знать, воспаляются, не затрудняют движения. Чаще появляются на кистях рук, в области стопы, где максимальная нагрузка на суставы. У людей, преимущественно занятых сидячей работой, ревматоидные узелки появляются в области ягодиц, бедер.
- Имеют незначительные размеры, могут быть 5 мм, достигают трех сантиметров в диаметре;
- Узелки мелкого размера на ощупь упругие, плотные, если они большие, то напоминают резиновые шарики. При росте узелки срастаются с тканями, процесс грозит разрывом сухожилий.
- Иногда узелковые новообразования свободно перемещаются под кожей.
- Образуются в единичном количестве, иногда располагаются по несколько десятков узелков, места локализации непредсказуемы.

Часто узелковый артрит считается первым симптомом синовита. При наличии этой проблемы остальные признаки уходят на задний план. В медицине такой вариант протекания заболевания называется нодулез. Если вовремя не лечить узелковый вид болезни, он в ближайшее время приобретет симптомы ревматоидного артрита.
Чаще развитию артрита с образованием узелков подвержены мужчины, в возрасте старше 40 лет.
Иногда признаками узелкового типа заболевания могут стать:
- Ограничение подвижности, возникновение сильных болей, если узелки в большом количестве располагаются в суставах.
- Развитие пневмоторакса – следствие разрыва узелка.
- Аортальная недостаточность – симптом наличия ревматоидных узлов на сердце;
- Изменение голоса, нарушение дыхательных функций, речи провоцирует появление новообразования в гортанной области.
- При наличии ухудшения зрения в области глаз обнаруживаются узелки ревматоидного характера.
Узелок состоит из некротической ткани, окруженной фибробластами.
Диагностика
При наличии симптомов ревматоидного артрита, стоит обратиться к врачу, который проведет обследование на исключение узелкового типа. В комплекс диагностических мер чаще входит:
- Осмотр больного, опрос на наличие жалоб.
- Анализ крови, который покажет присутствие узелкового артрита. При его развитии увеличивается СОЭ, другие показатели.

Лечение традиционными методами
Лечение узелкового артрита сводится к проведению терапевтических мер по устранению главной причины возникновения узелков – ревматоидного артрита. Используется комплексное лечение, подразумевающее одновременное использование препаратов трех различных групп.
- Нестероидные препараты противовоспалительного действия (НВПП).
Применение является распространенным способом. Они дают хороший эффект. Отсутствуют противопоказания, побочные эффекты. Распространенными препаратами считаются
- Мелоксикам. Первоначальной дозой лекарства является объем в 15 мм. В процессе лечения, когда ревматоидный артрит сдаёт позиции, доза уменьшается, иногда в два раза. Уменьшенную дозу чаще оставляют на длительный период в качестве терапии для поддержания, укрепления эффекта.
- Нимесулид. Препарат вводят в организм в количестве 200 мг. Прием разделяют на два раза за сутки.
- Целекоксиб. Препарат при лечении артрита используют два раза в сутки. Одна доза составляет от 100 до 200 мл за раз.
Проводить лечение несколькими препаратами этой группы не стоит, процесс выздоровления это не ускорит, вызвать побочные эффекты может.

- Лекарства базисного назначения.
Препаратам группы свойственно медленное воздействие на очаг воспаления. Лекарства назначаются сразу после установки диагноза, принимаются до полного выздоровления. Чаще при узелковом артрите назначаются средства:
- Метотрексат;
- D-пеницилламин;
- Сульфазалин;
- Циклофосфан;
- Циклоспорин А.
При лечении базовыми препаратами стоит следить за состоянием протекания воспалительного процесса, проявлением побочных эффектов. Если появляются осложнения, лечение в течение трех месяцев не дает результатов, врач производит замену лекарства. Иногда при отсутствии результата назначается ввод гормональных средств. Совместная терапия чаще применяется при тяжелых формах ревматоидного артрита.
Группа гормональных лекарственных средств, чаще использующихся при сильных воспалительных процессах. Иногда назначаются мази, гели, содержащие вещества этого типа. Применяются наружно в местах образования узелков при ревматоидном артрите. Если поверхность новообразований преобразуется в язвы, потребуется назначение средств, ускоряющих эпителизацию.
Если воспалительный процесс не имеет сложного, сильного протекания, гормоны могут не применять, назначать в небольших дозах как дополнение к базовым лекарственным средствам.
Другие методы лечения
Лечение ревматоидного артрита сопровождается приемом определенных комплексов витаминов, минеральных веществ, укрепляющих кости, суставы человека, организм в целом. Важна такая поддержка для иммунной системы.
При назначении лечения узелковый артрит, любой его тип, для достижения наилучшего результата требует комплексного подхода. Хорошо для ликвидации узелков подходит физиотерапия.
Наиболее эффективные методы:
- Лазеротерапия, чаще проводится курсом в 15 сеансов, выполняет укрепление пораженных суставов нижних конечностей.
- Обезболивающим эффектом обладает криотерапия, в основу положено воздействие холодом на пораженные участки.
- Импульсная терапия, электрофорез обладают положительным эффектом.
- Часто назначают процедуры фонофореза.
Больным с таким диагнозом советуется проходить санаторно-курортное лечение, особенно в тех местах, где используются грязелечение, сероводородные, радоновые ванны. Не стоит оставлять без внимания лечебную гимнастику, умеренную физическую нагрузку.
Лечение народной медициной
Ликвидировать узелки не удастся, если не вылечить основное заболевание. Уменьшить количество узелков, размеры можно благодаря рецептам народной медицины, проверенных долгим временем использования.
- Если использовать картофельные аппликации, можно добиться рассасывания узелков. Натереть картофель на терке, переложить в дуршлаг. В таком виде картофельную массу опускают в воду после закипания на пару минут. Полученный картофель, не остужая, помещают в мешочек из материала. Полученный компресс размещают в месте локализации образований, закрепляют бинтом. Картофель должен быть теплым.
- Ревматоидные узелки лечатся с помощью хвойного экстракта. Его можно приобрести в аптеке, можно сделать в домашних условиях. Потребуется 40 г веток сосны в измельченном виде, немного плодов шиповника, зубчик чеснока. Полученный состав варят полчаса, помещают в термос на двое суток для настаивания. Средство стоит принимать три раза за день по стакану. Для вкуса можно добавить немного меда.
Данные приведены для ознакомления, их использование возможно после согласования с доктором. В противном случае ответственность за результат лечения ложится на плечи больного. Только врач в состоянии адекватно оценить результативность методов, вероятность осложнений.