Подошвенная мышца болит
Боли сверху стопы!
Дорсальные мышцы стопы
Дорсальные мышцы находятся наверху стопы (рис. 10 .39). Межкостные мышцы, занимающие пространство между плюсневыми костями, тоже относят к дорсальным мышцам, так как до них очень легко добраться с верхней части стопы. Лечить дорсальные и межкостные мышцы совсем просто. Боль от пусковых точек в них имеет локальный характер и не передается в другие места.
Короткие разгибатели пальцев и межкостные мышцы
Короткие разгибатели пальцев лежат под сухожилиями длинных разгибателей наверху стопы.  Обе группы разгибателей работают вместе, поднимая пальцы ног с земли с каждым вашим шагом.
Обе группы разгибателей работают вместе, поднимая пальцы ног с земли с каждым вашим шагом.
Между метатарзальными костями есть две группы межкостных мышц – дорсальные и подошвенные. Третья группа мелких мышц червеобразные – параллельны метатарзальным на подошве, но не находятся между ними. Межкостные мышцы позволяют пальцам двигаться из стороны в сторону и участвуют в их сгибании и разгибании. Эта масса мелких мышц может показаться совсем незначительной, но они играют большую роль в поддержании равновесия тела и адаптации стоп к земле. Их функция состоит в том, чтобы сдерживать избыточные движения более крупных, но менее чувствительных мышц стопы.
Симптомы
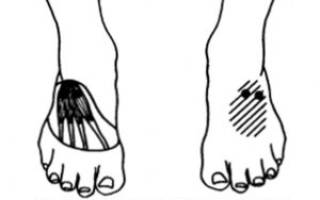
Боль от пусковых точек в коротких разгибателях возникает непосредственно вокруг этих мышц, которые расположены сверху стопы на её внешней стороне (рис. 1 0.39). На рисунке разгибатель четырех пальцев состоит из трех головок мышц, прилегающих к четырем пальцам. Короткий разгибатель большого пальца- единственная мышца, идущая к большому пальцу.
Их общая зона распространения боли совпадает с областью её распространения от  длинных разгибателей пальцев, передней большеберцовой и третьей малоберцовой мышц. Иногда, чтобы найти пусковые точки, вызывающие боль, приходится исследовать все эти мышцы. Одной женщине так и приптось бы мучиться с ногами до конца жизни, если бы ей не попалась на глаза кое какая новая информация.
длинных разгибателей пальцев, передней большеберцовой и третьей малоберцовой мышц. Иногда, чтобы найти пусковые точки, вызывающие боль, приходится исследовать все эти мышцы. Одной женщине так и приптось бы мучиться с ногами до конца жизни, если бы ей не попалась на глаза кое какая новая информация.
Боль от пусковых точек в межкостных мышцах ощущается у основания пальцев ног, часто переходя на кончики пальцев (рис. 10.40). В некоторых случаях боль охватывает всю тыльную часть стопы и поднимается к передней части голени (не показано). Пусковые точки в межкостных мышцах часто вызывают судороги и опухание с тыльной стороны стопы. Тупая ноющая боль наверху стопы может исходить из любой дорсальной подошвенной мышцы. Пусковые точки в первой дорсальной межкостной мышце могут вызвать покалывание в большом пальце. В любой из зон присутствует скорее онемение, чем боль.
Причины
Слишком частая и интенсивная ходьба, бег или лазание могут способствовать образованию пусковых точек в любой из межкостных мышц или в любом разгибателе.  Нередко точки есть во всех этих мышцах, поскольку все они зависят друг от друга в этой тонко сбалансированной системе работы стоп. Будьте осмотрительны, если обувь наверху стопы жмет. Тесная обувь нарушает кровообращение и мешает движению, создавая проблемы с межкостными мышцами и короткими разгибателями пальцев. Хорошо бы отказаться от высоких каблуков, потому что они заставляют ноги скатываться к носкам и все мышцы собираются впереди стоп. С другой стороны, если вы не привыкли ходить босиком, это тоже может негативно сказаться на мышцах, заставляя их понапрасну напрягаться.
Нередко точки есть во всех этих мышцах, поскольку все они зависят друг от друга в этой тонко сбалансированной системе работы стоп. Будьте осмотрительны, если обувь наверху стопы жмет. Тесная обувь нарушает кровообращение и мешает движению, создавая проблемы с межкостными мышцами и короткими разгибателями пальцев. Хорошо бы отказаться от высоких каблуков, потому что они заставляют ноги скатываться к носкам и все мышцы собираются впереди стоп. С другой стороны, если вы не привыкли ходить босиком, это тоже может негативно сказаться на мышцах, заставляя их понапрасну напрягаться.
Лечение
Определите местоположение коротких разгибателей пальцев по их сокращению, когда вы поднимаете пальцы ног (рис.1 0.41 ). Для массажа дорсальных мышц пользуйтесь только кончиками пальцев или большим пальцем с отягощением.  Эти мышцы обычно мелкие и тонкие и не требуют сильного давления. Для массажа межкостных мышц погрузите кончики двух пальцев или большой палец руки в пространство между плюсневыми костями, сверху или снизу них (рис. 10.42). На рисунках 10.43 и 10.44 показаны два других метода для межкостного массажа. Когда межкостные пусковые точки активны, это может причинить сильную боль и даже спровоцировать судороги, если вы действуете слишком интенсивно. Если, пытаясь справиться с судорогой в своде стопы, вы станете её вытягивать, могут возникнуrь судороги в межкостных мышцах и в коротких разгибателях наверху стопы. Если вы привыкли вытягивать стопу, предварительный массаж уменьшит риск.
Эти мышцы обычно мелкие и тонкие и не требуют сильного давления. Для массажа межкостных мышц погрузите кончики двух пальцев или большой палец руки в пространство между плюсневыми костями, сверху или снизу них (рис. 10.42). На рисунках 10.43 и 10.44 показаны два других метода для межкостного массажа. Когда межкостные пусковые точки активны, это может причинить сильную боль и даже спровоцировать судороги, если вы действуете слишком интенсивно. Если, пытаясь справиться с судорогой в своде стопы, вы станете её вытягивать, могут возникнуrь судороги в межкостных мышцах и в коротких разгибателях наверху стопы. Если вы привыкли вытягивать стопу, предварительный массаж уменьшит риск.
По мотивам Клэр Дэвис «Триггерные точки» и Келли Старрет «Becoming a Supple Leopard»
Подошвенная мышца болит
Анатомическое строение

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Группы мускул объединяют недлинные мускулы стопы и длинноватые мускулы голени. Их классифицируют на тыльные и подошвенные. К первым относят маленький разгибатель пальцев. Подошвенные образуют три группы:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Медиальные. Отводящая мускула огромного пальца, маленький сгибатель огромного пальца стопы, приводящая большой палец мускула стопы. Медиальные мускулы укрепляют свод стопы с медиальной стороны.
- Латеральные. К ним относится отводящая мизинец мускула, маленький сгибатель мизинца стопы. Латеральные мускулы делают функцию укрепления латерального свода.
- Средние. К ним относится маленький сгибатель пальцев, квадратная подошвенная мускула, червеобразные мускулы, глубочайшие подошвенные межкостные мускулы. Средние мускулы отвечают за скрепление свода стопы продольно и прямо, помогают сгибать, разгибать и разводить пальцы.
Воспалительные процессы, наружные травмы, переломы костей, разрывы связок и сухожилий приводят к нарушению двигательной функции голеностопа и болевым чувствам в процессе ходьбы.
Анатомическое строение и индивидуальности
Мускулатура подошвы стопы делится на три группы:
- медиальные мускулы, отвечающие за двигательную способность огромного пальца;
- латеральные – несут в для себя функцию сгибания и отведения мизинца;
- средние – отвечают за поддержку свода стопы и разгибание фаланг.
Подошвенная мускула рудиментарная и не имеет синергистов и антагонистов по отношению к суставам. Она берет начало от задней подколенной поверхности и крепится к пяточной кости.
Анатомическое строение
Группы мускул объединяют недлинные мускулы (или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению) стопы и длинноватые мускулы голени. Их классифицируют на тыльные и подошвенные. К первым относят маленький разгибатель пальцев. Подошвенные образуют три группы:
- Медиальные. Отводящая мускула огромного пальца, маленький сгибатель огромного пальца (1. — части тела четвероногих позвоночных (необязательно), расположенные на концах конечностей и служащие, в основном, для осязания и манипуляции (особенно у приматов)) стопы, приводящая большой палец мускула стопы. Медиальные мускулы укрепляют свод стопы с медиальной стороны.
- Латеральные. К ним относится отводящая мизинец мускула, маленький сгибатель мизинца стопы. Латеральные мускулы делают функцию укрепления латерального свода.
- Средние. К ним относится маленький сгибатель пальцев, квадратная подошвенная мускула, червеобразные мускулы, глубочайшие подошвенные межкостные мускулы. Средние мускулы отвечают за скрепление свода стопы продольно и прямо, помогают сгибать, разгибать и разводить пальцы.
Воспалительные процессы, наружные травмы, переломы костей, разрывы связок и сухожилий приводят к нарушению двигательной функции голеностопа и болевым чувствам в процессе ходьбы.
Болезнь, вызванное выраженным и прогрессирующим воспалительным действием в сухожилиях стопы с вовлечением подошвенных мускул и задней большеберцовой мускулы голени, именуют тендинит. Заболевание сопровождается мощными болевыми чувствами при активных движениях – бег, прыжки, поднимание томных предметов. Тендинит стопы возникает в итоге обстоятельств:
- Тендинит вызывают травмы, завышенные перегрузки на нижние конечности.
- Дегенеративно-дисторофические повреждения хрящевой ткани.
- Плоскостопие, развивающееся длительное время.
- Образование минеральных солей в итоге микротравм сухожилий.
- Ревматизм, болезни суставов ног, включая голени.
- Проф деятельность с активной физической перегрузкой.
Тендинит стопы проявляет выраженные или неприметные симптомы. Главные признаки заболевания – покраснение кожных покровов в воспаленном месте подошвы, болевые чувства при отягощениях на стопу, боль в нижней части голени при пальпации подошвенных мускул, отечность мягеньких тканей и голени, При игнорировании своевременного исцеления тендинит стопы становится приобретенным болезнью (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) и перерастает в тендиноз. Исцеление заболевания тендинит:
Как правило, оперативное вмешательство – это последняя мера, к которой прибегают при значимых трудностях с ходьбой, интенсивных и длительных болевых чувствах в голени, невозможности приостановить воспалительный процесс консервативным методом.
Тендинит необходимо вылечивать, когда появились 1-ые признаки заболевания, восстановление опосля операции отнимет полгода. Тендинит стопы нередко возникает при ношении «неверной обуви» — неловкой, на высочайшем каблуке, сковывающей сгибание за счет подошвенных мускул пальцев нижних конечностей и голеностопа. Чтоб не появился тендинит (воспаление и дистрофия ткани сухожилия, по симптоматике сходен с тендинозом, который требует, однако, другого лечения), в качестве профилактики следует верно и трепетно выбирать варианты обуви.
Ладонно-подошвенная кератодермия – собирательный мед термин, включает огромную группу болезней, мощно различающихся по морфологическим признакам. Кератодермия может являться самостоятельной заболеванием (это состояние организма, выраженное в нарушении его нормальной жизнедеятельности, продолжительности жизни и его способности поддерживать свой гомеостаз) или быть частью сопутствующих болезней. Синдром кератодермии принято классифицировать на последующие виды:
- Диффузная кератодермия Тоста-Унны. Диффузный ладонно-подошвенный кератоз передается по наследству, характеризуется поражением подошв (и/или ладоней). Признаки – нередкие трещины, застойная эритрема (зараза кожного покрова).
- Кератодермия Вернера. Признаки болезни – возникает на первых недельках жизни человека, проявляется утолщением ногтевых пластинок и непроизвольным отслаиванием ороговевших тканей.
- Мутилирующая кератодермия. Для этой формы болезни соответствующи последующие признаки – сотовидный кератоз подошвенной поверхности. Очаги поражения имеют звездчатые очертания.
- Кератодермия полуострова Меледа. Характеризуется выраженным кератозом подошв и ладоней воспалительного нрава. Поражение подошвенной части может выходить на тыльную поверхность стопы.
- Синдром Олмстеда. Непростое болезнь, которое соединяет признаки кератодермии с ониходистрофией. Синдром подошвенной заболевания смешивается с заболеванием языка.
При генетической расположенности у пациента может развиться синдром тирозинемии 2-оя типа (смешивается с дистрофией роговицы глаза и умственной отсталостью), кератодермия с перекрученными волосами (при недостатке цистеина), точечный пробковый гиперкератоз, синдром Папийона-Лефевра, кератодермия с просвечивающими папулами, нимулярная кератодермия.
Приметно, что вся широкая группа дерматитов (локализация – подошвенная поверхность стопы (дистальный (дальний) отдел конечности стопоходящих четвероногих, представляет собой свод, который непосредственно соприкасается с поверхностью земли и служит опорой при стоянии и передвижении), пореже – части голени) возникает при рождении или в детском возрасте в итоге наследственных аутосомно-доминантных или аутосомно-рецессивных связей. Главные признаки – дерматоз стопы выделяет лиловый, желтый, карий цвет пораженного участка кожи, роговые наслоения, конфигурации ногтевых пластинок, мозолевидные очаги, розовые узелковые образования.
Исцеление кератодермии зависит от степени тяжести кожного дерматита. В первую очередь требуется кропотливое обследование пораженной кожи стопы и выявление сопутствующих болезней, так как в большая части вариантов кератодермия – это синдром, вызванный заболеванием внутренних органов, раком пищевого тракта, болезнями зубов, ротовой полости, органов зрения. Исцеление обязано базироваться на начальной терапии заболевания, которая стала предпосылкой кератоза. Конкретно на кожный дерматоз стопы действуют методами:
- Обязательное употребление витаминов группы Е и А, насыщение тканей витаминами группы В и С.
- Внешнее исцеление заключается в внедренье мазей с винилином, мочевиной, молочной или салициловой кислотой, горячих ванн.
- Внедрение внешних кератоликов. К ним относят мази с содержанием ланолина или йодида калия, диахильную мазь.
- Физиотерапевтические процедуры. Употребляют фонофорез с применением токоферола, криотерапию (исцеление холодом), длительную лазеротерапию.
В зависимости от медицинской картины подошвенного дерматита спец назначает хорошее исцеление, сочетающее конкретное медикаментозное действие на пораженные части стопы и полную терапию при наличии стимулирующих дерматоз болезней.
Исцеление подошвенного дерматита
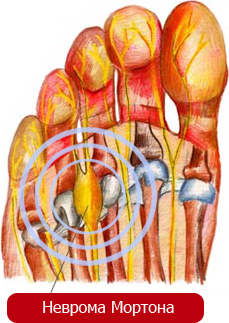
Поражение подошвенного нерва
(невропатия подошвенного нерва; нейропатия подошвенного нерва; метатарзалгия Мортона; болезнь Мортона; неврома Мортона; синдром Мортона; мортоновская метатарзальная невралгия; подошвенная межпальцевая, межплюсневая неврома; неврома стопы)
Болезни нервной системы
Общее описание
Поражение подошвенного нерва (невропатия подошвенного нерва, метатарзалгия Мортона) (G57.6) — это болевой синдром в передней части стопы, обусловленный сдавлением ветвей подошвенного нерва периневральной фибромой или другими факторами.
 |
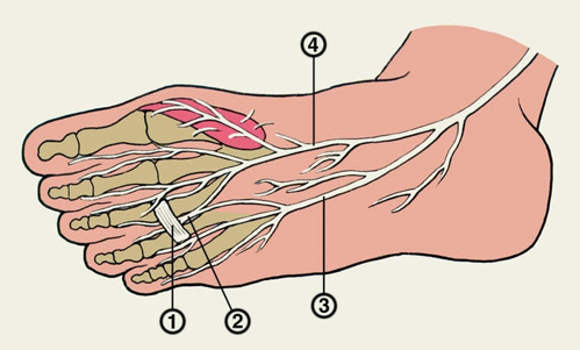 |
| 1 — глубокая поперечная плюсневая связка III и IV пальцев; 2 — 4-й подошвенный пальцевый нерв; 3 — латеральный подошвенный нерв; 4 — медиальный подошвенный нерв |
Чаще встречается у женщин в возрасте 40–50 лет, имеет односторонний характер болей.
Биомеханические препятствия, приводящие к раздражению и сдавлению подошвенного нерва могут быть вызваны травмой стопы (30%), ношением тесной обуви на высоком каблуке (70%), длительным положением «на корточках» (50%), поперечным плоскостопием (50%).
Симптомы поражения подошвенного нерва
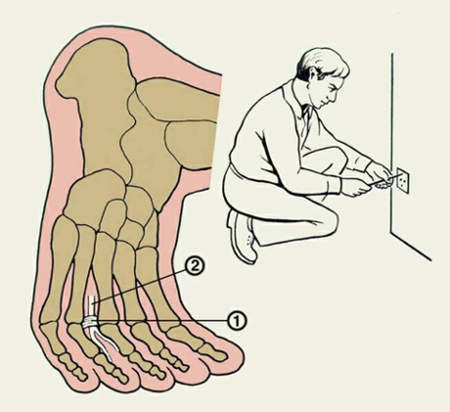 Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви.
Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви.
При объективном осмотре пациента выявляют болезненность на подошве стопы в области 3-го межпальцевого промежутка у основания III и IV пальцев (90%), гипестезию кончиков пальцев в зоне иннервации подошвенного нерва, парестезии в стопе (60%). Отмечают характерный щелчок при одновременном давлении на межпальцевые промежутки, усиление боли при сжимании стопы в поперечном направлении.
Диагностика
- Исследование пуговчатым зондом в промежутке между головками плюсневых костей в области пораженного нерва — определение точки резчайшей боли, иррадиирующей в пальцы стопы.
- УЗИ сосудов стопы (исключение патологии сосудов).
- Магнитно-резонансная томография стопы (отсутствие разрывов сухожилий, повреждения апоневроза, опухолей).
- Рентгенография стопы (для исключения перелома).
Лечение поражения подошвенного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическое лечение (противоотечные средства, анальгетики). Показаны физиолечение, массаж, новокаиновые и гидрокортизоновые блокады, ортопедическая коррекция. Хирургическое вмешательство требуется при неэффективности консервативного лечения.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.



- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м: 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик). Режим дозирования: внутрь по 0,25 г 2 раза в день (утро, день) в течение 5-7 суток.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
+7 (846) 267‑12‑30
Заболевания мягких тканей в области стопы
 Мышцы, сухожилия и их оболочки, связки, фасции, апоневрозы, а также капсулы играют важную роль в обеспечении стабильности суставов. Патологию околосуставных мягких тканей можно рассматривать как состояния, ассоциированные с артритами, и как самостоятельную патологию. При описании мягкотканной патологии обычно используют следующие понятия:
Мышцы, сухожилия и их оболочки, связки, фасции, апоневрозы, а также капсулы играют важную роль в обеспечении стабильности суставов. Патологию околосуставных мягких тканей можно рассматривать как состояния, ассоциированные с артритами, и как самостоятельную патологию. При описании мягкотканной патологии обычно используют следующие понятия:
- тендинит – воспаление ткани сухожилия;
- теносиновит/тендовагинит – воспаление ткани сухожилия и сухожильного влагалища;
- энтезит/энтезопатия – воспаление ткани сухожилия в месте прикрепления его к кости;
- бурсит – воспаление синовиальных сумок, тонкостенных полостей, выстланных синовиальной оболочкой, которые облегчают движение сухожилий и мышц над костными выступами.
Патология голеностопного сустава и стопы, а также поражение околосуставных мягких тканей этой области являются частой причиной обращения к врачу, составляя, по данным отечественной и зарубежной литературы, от 6 до 21% всей патологии опорно–двигательного аппарата.
Причинами патологии мягких тканей в области голеностопного сустава и стопы могут быть как внешние, так и внутренние факторы. К внешним относят перегрузку (изменение стереотипа физической нагрузки), травмы (однократные или повторные микротравмы), локальное введение в толщу сухожилия глюкокортикостероидов (ГКС), способных вызвать дегенерацию сухожильной ткани, к внутренним – врожденные аномалии структур сустава, приводящие к нарушению биомеханики, дисбаланс мышц, окружающих сустав, гиподинамию (иммобилизация), нарушение кровоснабжения отдельных зон сухожилий, возрастную инволюцию опорно–двигательного аппарата. Нередко имеет место сочетание нескольких факторов.
Болевой синдром при поражении мягких тканей области голеностопного сустава и стопы обычно имеет четкую локализацию.
Основными причинами болей в пяточной области являются:
- тендинит ахиллова сухожилия;
- энтезит ахиллова сухожилия;
- ахиллов или позадипяточный бурсит;
- подпяточный бурсит;
- подошвенный фасциит, пяточная шпора.
Ахиллово сухожилие – это продолжение трехглавой мышцы голени, которая образуется из икроножной и камбаловидной мышц. Это довольно мощное сухожилие прикрепляется к пяточной кости. Между самим сухожилием и костью, а также между сухожилием и кожей имеются синовиальные сумки.
Наиболее частыми причинами хронических болей в области ахиллова сухожилия являются тендинит, частичный разрыв или бурсит ахиллова сухожилия. Как правило, эти заболевания проявляются следующими симптомами:
- несильные, ноющие боли в области сухожилия после бега или физических нагрузок, которые постепенно усиливаются;
- чувство слабости в ноге;
- эпизоды разлитой или локализованной боли в области сухожилия сразу же или спустя несколько часов после бега;
- отечность мягких тканей в области сухожилия;
- ощущение жесткости («забитости») мышцы, которое проходит по мере того, как сухожилие «разогревается» во время тренировки.
Тендинит ахиллова сухожилия
Тендинит ахиллова сухожилия (ахиллодения) часто встречается при серонегативных спондилоартритах, у больных с синдромом гипермобильности суставов, при выраженном плоскостопии. При ахиллодении возникает отечность и боли при нагрузке в области сухожилия или в месте прикрепления сухожилия к пяточной кости.
Основные клинические симптомы, характерные для тендинита ахиллова сухожилия:
- боль в пятке, иногда по задней поверхности голени;
- сгибание стопы усиливает боль;
- область наибольшей болезненности находится на 2–3 см выше места соединения сухожилия с пяточной костью;
- сухожилие может быть отечно и утолщено.
Позадипяточный бурсит
 Позадипяточный бурсит клинически схож с тендинитом ахиллова сухожилия, однако боль чаще приобретает мучительный характер и значительно усиливается при ходьбе и длительном стоянии, часто появляются припухлость или отек выше места прикрепления сухожилия к пяточной кости. Дифференцировать состояния помогает ультразвуковое исследование этой области.
Позадипяточный бурсит клинически схож с тендинитом ахиллова сухожилия, однако боль чаще приобретает мучительный характер и значительно усиливается при ходьбе и длительном стоянии, часто появляются припухлость или отек выше места прикрепления сухожилия к пяточной кости. Дифференцировать состояния помогает ультразвуковое исследование этой области.
Энтезопатия ахиллова сухожилия
 Наиболее частой причиной развития энтезита ахиллова сухожилия являются серонегативные спондилоартриты.
Наиболее частой причиной развития энтезита ахиллова сухожилия являются серонегативные спондилоартриты.
Часто причинами энтезитов являются травма энтезисов или перегрузки сухожилий. Энтезиты проявляются болью при движении, в котором участвует соответствующая мышца. Более отчетливо боль возникает при напряжении заинтересованной мышцы. Определяются отечность окружающих тканей и болезненность в области вовлеченного энтезиса. Исходом энтезопатии является, как правило, оссификация энтезиса с развитием энтезофитов.
Подошвенный фасциит
 Подошвенный фасциит, самая частая причина болей в области пятки, – это воспаление места прикрепления короткого сгибателя пальцев к бугристости пяточной кости. Перенапряжение этих структур вследствие плоскостопия, дегенеративных заболеваний опорно–двигательного аппарата, серонегативного спондилоартрита приводит к возникновению реактивной воспалительной продукции костной ткани или формированию пяточной шпоры вторично из–за растяжения этих структур.
Подошвенный фасциит, самая частая причина болей в области пятки, – это воспаление места прикрепления короткого сгибателя пальцев к бугристости пяточной кости. Перенапряжение этих структур вследствие плоскостопия, дегенеративных заболеваний опорно–двигательного аппарата, серонегативного спондилоартрита приводит к возникновению реактивной воспалительной продукции костной ткани или формированию пяточной шпоры вторично из–за растяжения этих структур.
Основным симптомом подошвенного фасциита является боль по всей подошвенной поверхности стопы при ходьбе. Обычно эта боль появляется при первых шагах после того, как больной встает с постели утром, или после длительного сидения.
У вас болят стопы? Приходите, мы Вам поможем!
Записаться к ревматологу на прием и лечебную блокаду в Самаре, можно позвонив по телефону на странице контакты.