Чем убрать отек у трещины позвонка
Как снять отек с ноги после перелома в домашних условиях
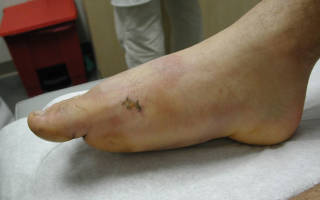
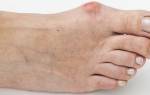
Ни один перелом не проходит без отечности тканей, поэтому вполне объяснимо, что человек, получивший травму, интересуется, как снять отёк ноги после перелома. При повреждении кости стопы, голени, колена, бедра или другой части ноги, конечность начинает отекать из-за того, что в тканях скапливается жидкость. Это обусловлено тем, что в месте повреждения нарушается кровообращение и отток лимфы. Появляется такое состояние сразу же после получения повреждения или через некоторое время. Бывают случаи, когда отёк после перелома возникает вокруг уже сросшейся кости.
Наиболее часто отечность возникает, если человек сломал лодыжку или после перелома пятки. Срастание костей в этих местах занимает более длительный период, ведь на пятку и лодыжку приходится большая нагрузка.

Особенности отёчностей
Опухоль в нижних отделах ноги больше заметна, чем, например, после перелома малой берцовой кости. При серьезных травмах, когда повреждается связочный аппарат, возникает очень сильный отек, который еще называют «слоновым отеком». Если не пройти лечение, часто такие опухания могут не проходить годами.
Если отёк ноги при переломе очень большой, то это нарушает двигательную функцию конечности. При таком состоянии посещение доктора должно быть незамедлительным, ведь припухлости могут возникать из-за того, что одна из важных артерий защемлена сломанной костью. При переломе ноги нельзя делать лечебный массаж или физические упражнения без консультации с доктором, так как это может привести к осложнениям. Но и полное бездействие становится причиной того, что поврежденная конечность полностью атрофируется.
Когда отекает нога после снятия гипса, больной может испытывать болезненные ощущения, похожие на те что были во время получения травмы. Кроме этого, сломанная конечность начинает менять свой цвет, снова становится синего оттенка, хотя синяк от повреждения давно прошел. После оскольчатого или внутрисуставного перелома отечность может не проходить дольше и распространяться на всю ногу.
Причины появления
Мало кто знает, почему после перелома появляются отеки, а так же, по каким причинам они долго не проходят. Во время лечения перелома, на ногу пациента накладывается гипсовая повязка. В процессе длительного обездвиживания конечности кость срастается правильно, все симптомы проходят. Но иногда случается так, что по истечении какого-то времени, после того, как пациенту снимают гипс и начинается реабилитация, на месте травмы образуется отечность.
Такое осложнение называется лимфостаз. Специалисты утверждают, что возникновение лимфатических отеков происходит из-за того, что при длительной иммобилизации нарушается отток и выработка лимфы. В основном это случается от повреждений, которые произошли при переломе: из-за разрыва сосудов, окружающих тканей, нервов, мышц, лимфатических узлов, связок.

Данную патологию еще называют слоновой болезнью. Во время нее пациенту грозит кистоз, язва, фиброз и другие осложнения. Довольно часто уплотняется не только участок, на котором не проходит отек, но и уплотняется кожный покров над ним. Сколько может продлиться такое состояние, зависит от лечения.
Как устранить припухлость
Снять отёк после перелома можно с помощью традиционных методов, альтернативных способов и народной медицины.
С помощью традиционного метода
Снятие отека после перелома возможно с помощью различных кремов, мазей и гелей. Средства для местного применения улучшают лимфоток и кровоток в поврежденной конечности, вследствие чего припухлость сходит. Для этого используются препараты, в состав которых входит прямой антикоагулянт — гепарин. Он не дает крови сворачиваться и помогает снимать любые отеки.

Также доктора могут лечить переломы ноги (особенно бедренной части) с помощью противовоспалительных средств, предназначенных для наружного применения. Часто для снятия припухлостей назначается ихтиоловая или кетопрофеновая мазь. Такие препараты обладают согревающим действием, снимают опухоли и в целом имеют хороший лечебный эффект при переломах ноги.
С помощью альтернативных способов
Чтобы воспаление, которое способствует образованию припухлости, быстрее прошло, врачи проводят физиотерапевтические процедуры:
- Электростимуляция мышечной ткани благотворно влияет на мышцы после травмы;
- Массаж улучшает кровообращение в месте повреждения и способствует тому, что лимфа начинает вырабатываться и отходить;
- Ультрафиолетовое облучение помогает отходить лимфе;
- Прохождение электрофореза хорошо влияет на многие органы и функции человека.

Естественно, с загипсованной ногой никто эти процедуры не проходит, они назначаются только в период восстановления, когда гипсовая повязка уже снята. Сколько потребуется процедур для выздоровления, решает лечащий доктор.
С помощью народных средств
Снятие отёка после перелома происходит быстрее, если использовать разнообразные масла. Чаще пациенты пользуются кедровым и пихтовым маслом. Они регенерируют клетки и согревают. Кроме этого, хорошо себя зарекомендовало лечение с помощью компрессов из белой глины.
- Порошок аптечной белой глины разбавить в воде, сделать из получившейся массы лепешку и покрыть ею всю травмированную поверхность приблизительно на час. Повторять компресс необходимо трижды в день.
- Интенсивно втирать в область отека масло пихты перед сном и после пробуждения.
- Взять тридцать грамм арники, залить одним литром кипятка и час настоять. Далее настой процедить и перед сном делать с ним компрессы и примочки на пятнадцать минут.
Не стоит забывать, что любое лечение с помощью средств народной медицины должно быть согласовано с лечащим доктором.
Как не допустить появления отечности
 Чаще всего отек ноги после перелома возникает в вечернее время. Если отекла ступня, то больной быстро устает, не может полноценно ходить и шевелить ногой. В связи с тем, что отечность тканей доставляет пациенту большой дискомфорт и неудобства, он начинает задумываться, как снять отек после перелома ноги.
Чаще всего отек ноги после перелома возникает в вечернее время. Если отекла ступня, то больной быстро устает, не может полноценно ходить и шевелить ногой. В связи с тем, что отечность тканей доставляет пациенту большой дискомфорт и неудобства, он начинает задумываться, как снять отек после перелома ноги.
- Первые несколько дней после сопоставления костных отломков и наложения гипсовой повязки необходимо, чтобы нога пациента была зафиксирована в приподнятом положении. При этом пятка всегда должна находиться выше, чем бедро.
- Если отекает нога после перелома лодыжки, то в сидячем положении пациент должен класть ее на что-то. Если нога будет находиться ступней вниз, это усилит отечность тканей.
- Когда больному уже разрешено передвигаться, то ни в коем случае нельзя делать опору на травмированную ногу. Передвигаться необходимо, используя костыли.
- Для того чтобы не допустить возникновения припухлости ноги после снятия гипса, нужно заматывать конечность эластичным бинтом. Заматывается бинт, начиная с тыльной стороны ступни, каждый новый слой немного покрывает предыдущий слой. Однако если отек нарастает и возникают болезненные ощущения под бинтом, то его следует ослабить или снять.
- При наложении больному циркулярной гипсовой повязки, нога должна быть так же в возвышенном или горизонтальном положении.
Если нога сильно отекла и не дает даже подняться с постели, нужно срочно вызвать скорую помощь, которая доставит больного в отделение сосудистых патологий. Защемление крупной артерии очень опасно и требует немедленного лечения.
Как снять отёк после перелома ноги
Понятие отёка подразумевает скопление жидкости в мягких тканях организма. Часто возникновение отёка заметно после получения травм. Развитие отёка повреждённой конечности связано с нарушением кровообращения в месте травмы, явлением, как правило, сопровождаются исключительно травмы конечностей.
Первичный отёк развивается в первые часы после получения травмы. Возможно развитие отёка мягких тканей в отдаленном периоде, когда видимые причины для возникновения отсутствуют, целостность костной ткани полностью восстановлена.
Часто отечность в результате перелома пятки или лодыжки носит продолжительный характер, с трудом поддается лечению. Наряду с ухудшением кровотока отечность на ноге после перелома вызывается разрывами мягких тканей нижней конечности – мышц, связочного или сухожильного аппарата.
Отёк ноги после перелома всегда сопровождается сильной болью ноющего характера. В месте травмы пятки или лодыжки изменяется цвет кожных покровов. Когда перелом носит оскольчатый характер, отёк захватывает место поражения и всю конечность.
Немедикаментозные способы лечения
Лечебные мероприятия, направленные на снятие отёка на ноге после перелома, включают в первую очередь нормализацию кровообращения в поврежденной области. Лечить с помощью подобных процедур возможно уже с первых дней после получения травмы и наложения гипса.

Начинают снятие отёков с проведения лечебной гимнастики и массажных процедур. Уже в первые дни разрешено начинать делать простейшие лечебные упражнения на поврежденной конечности, начиная с большого пальца. Нагрузку на поврежденное место в первые дни не дают. По мере срастания перелома и восстановления целостности тканей постепенно наращивают интенсивность физических упражнений. Если при выполнении комплекса упражнений сильно болит нога, нагрузку рекомендуется снизить. По мере выздоровления врач травматолог или инструктор по лечебной физкультуре подберет эффективный комплекс упражнений, помогающий стимулировать кровообращение, уменьшающий явления отечности в травмированной ноге.
Массаж проводят не в месте собственно перелома, а в области прилежащей мускулатуры. Массирование мышц приводит к улучшению кровообращения, устранению застоя лимфатической жидкости и отёка и быстрому восстановлению поврежденной ткани. Делает манипуляцию опытный массажист, возможно обучиться приёмам самомассажа и выполнять процедуру массажа пятки или пальца самостоятельно. Помимо массажа, врач вправе назначить гидромассаж, выполняет процедуру специально обученный медработник.
Массаж конечности проводится в направлении от кончиков пальцев к проксимальной части конечности. Начинают процедуру с поглаживания, без смещения кожных покровов. Потом применяют растирание и разминание мышц. Выше места перелома мышечную ткань массируют более интенсивно. Массировать область перелома категорически запрещается из-за возможности смещения отломков, из-за избыточного разрастания костной мозоли в результате массажа.

Нельзя делать массаж в подколенной ямке и местах расположения крупных регионарных лимфатических узлов, избегая шанса спровоцировать усиление отёка и ухудшить состояние пациента. Допустимо делать массаж с использованием рассасывающих и противовоспалительных бальзамов.
Когда проведено снятие гипса, массаж травмированной конечности проводят в обязательном порядке для предупреждения атрофических процессов.
Если массаж или выполнение гимнастических упражнений причиняют болезненность, разрешается проводить процедуры, погрузив конечность в ванну с горячей водой.
Физиотерапевтические процедуры
Хорошим эффектом обладает физиотерапевтическое лечение. Помните, результат окажется заметен постепенно, постарайтесь набраться терпения. Все процедуры проводятся после снятия гипса в условиях физиотерапевтического кабинета. С целью устранения отёка назначаются:
- Электрофорез с рассасывающими и противовоспалительными препаратами.
- Фонофорез.
- Миостимуляция.
- Ультрафиолетовое облучение пострадавшего участка.
- Озокерит, или восковые аппликации.

Устранить отёчность после снятия гипса с пятки или лодыжки получится с помощью специального ограничителя для голеностопа. При отсутствии приспособления прибегают к эластичным бинтам. Нагрузки на область ближайших к перелому суставов потребуется ограничить. Это ускорит заживление и сделает проводимое лечение и снятие отёков эффективным.
Медикаментозное уменьшение отёка
Действенными средствами уменьшения отёка при переломе лодыжки или пятки, при травмах пальца ноги считаются медикаментозные препараты. Традиционно медикаментозное лечение отёков включает использование гелей и кремов, уменьшающих воспаление и отёк мягких тканей и обладающих рассасывающим эффектом. Они стимулируют кровообращение, усиливают отток лимфы от места повреждения.
Широко применяются мази на основе прямого антикоагулянта гепарина, гели и кремы, в состав которых входят нестероидные противовоспалительные компоненты. Сюда относятся Диклофенак, Ортофен и прочие. Они снимают боль и отёк благодаря блокировке выброса медиаторов воспаления в тканях.
Гель Троксевазин уменьшает проницаемость сосудистых стенок и укрепляет, снимая отёчность. Лечить отёки на ногах медикаментозно следует под наблюдением врача травматолога или хирурга.
Медикаментозное лечение назначается в первые дни после получения травмы пятки или лодыжки. В поздних сроках врач назначит компрессы с ихтиоловой мазью, отличающейся согревающим и рассасывающим эффектом. Допустимо втирать мазь в кожу на месте повреждения, до полного всасывания. Лечат ногу мазью дважды в день.
Средства народных целителей
Традиционное лечение отёка требует времени до появления эффекта. Чтобы ускорить процесс, допустимо применять медикаменты в комплексе с народными средствами, проверенными временем и вполне действенными.
- Допустимо втирать в место перелома различные лечебные масла. Результативными считаются эфирные масла хвойных пород. Потребуется смешать несколько капель эфирного масла с нейтральным растительным маслом или вазелиновым, втирать смесь в кожу либо делать компрессы. Описанное лечение оказывает согревающее действие на ткани, стимулирует регенерацию.
- С лечебной целью широко применяются аппликации из глины. Известны виды глины, разрешённые к употреблению внутрь.
- Из голубой глины сделать небольшую лепешку, которая прикладывается к пораженному месту, полностью прикрывая. Держать аппликацию до 60 мин. Лечение продолжать, пока отёки не исчезнут.

Улучшение общего состояния организма
Причиной сложного ухода отёков после полученной травмы становится неудовлетворительное общее состояние организма – снижение иммунитета, общая ослабленность, наличие хронических сопутствующих заболеваний.
Чтобы стимулировать процессы заживления и улучшить общее состояние организма, показано организовать пациенту усиленное питание. В рацион включить необходимые питательные вещества, витамины и минеральные элементы. Пища должна содержать достаточное количество магния, кальция и цинка, необходимых для хорошей регенерации костной ткани.
Можно принимать внутрь природные мочегонные средства: отвар листьев тысячелистника, настойку цветков пижмы обыкновенной, брусничные или берёзовые листья. Применять внутрь или местно льняное масло.
Если с течением времени отёк не уменьшается, появилась боль в месте травмы, необходимо обратиться к врачу, чтобы выяснить, почему ухудшилось состояние, потом подобрать соответствующее лечение.
Ушиб крестца: последствия, симптомы, лечение
 Ушиб крестца достаточно серьёзная травма.
Ушиб крестца достаточно серьёзная травма.
Она может повлечь за собой развития болей в копчике и тазовой области.
При осложнении нередко появляются фантомные боли хронического характера.
Часто такую травму путают с переломом и наоборот.
Но в основном, даже тяжёлый ушиб лечится в домашних условиях.
К операции прибегают крайне редко, только в случае разрыва сосудов или нервов.
Особенности ушиба крестца
Крестец, это несколько сросшихся позвонков. Находится он в районе последнего позвонка поясничного отдела и относится к группе костей таза.
Низ крестца называется копчиком, который тоже нередко причисляют к рудиментам. Это мнение ошибочно: оба сегмента позвоночника просто необходимы для нормального функционирования двигательного аппарата.
Например, крестец активно участвует в передвижении человека, взяв на себя основную нагрузку при подъёме предметов или ходьбе. Болевой синдром в зоне крестца самый сильный в позвоночнике и называется термином «сакродиния».

Ушибы крестцовой области принято разделять по степени тяжести:
- Лёгкие ушибы. Болевой синдром в костных структурах и мягких тканях возникает только при физическом воздействии на место ушиба. В спокойном состоянии боль отсутствует. Для лёгких ушибов крестца характерна особенность: из вертикального положения очень трудно сесть, но когда это удаётся, боль исчезает через 5 минут. И, наоборот: из сидячего положения сложно встать без боли, но которая сразу проходит, стоит принять вертикальное положение.
- Тяжёлые ушибы. Боль присутствует постоянно и отдаётся в промежность. Из-за болезненных ощущений ограничивается подвижность тазобедренных суставов. Изменение положения тела облегчения не приносит. Часто болит голова и повышается температура.
В Международной классификации болезней (МКБ 10) ушибы крестцового отдела внесены в общую группу травм нижней части спины. Сам ушиб крестца имеет код S30.0.
Факторы риска и причины
Получить ушиб крестца довольно просто, стоит лишь неудачно упасть. У детей такие повреждения случаются часто, но они не считаются особо опасными. А вот для взрослых, это очень серьёзно, ушиб этой области сопровождается длительным лечением.
Категория людей, у которых велик риск получения такой травмы:
- Профессиональные спортсмены.
- Строители.
- Люди с избыточной массой тела.
- Любители экстрима.
- Инвалиды.
Страховки от ушиба не существует. Травму можно получить во время ДТП, при нарушении техники безопасности на производстве, при падении с высоты
Последствия
 Данная травма иногда приводит к серьёзным осложнениям:
Данная травма иногда приводит к серьёзным осложнениям:
- Развивается кокцигодиния. Это состояние, когда постоянно беспокоит боль в месте повреждения. Такое нарушение плохо поддаётся лечению, так как затронуты нервные окончания.
- При ушибе крестца часто смещаются близлежащие позвонки.
- Отсутствие лечения приведёт к проблеме с мочеиспусканием.
- При травме нередко защемляются нервные корешки.
- Возможна трещина в позвонке.
Отдалённые последствия чаще всего проявляются болевым синдромом. Особенно, это актуально для женщин, так как имеются анатомические особенности таза.
Симптомы и диагностика
Ушиб крестца сопровождается весьма разнообразными клиническими признаками, которые не ограничиваются только отёчностью и болевыми ощущениями. Существует и проблема, без тщательной диагностики очень трудно определить вид травмы.
Но основные симптомы выделить можно:
- На участке повреждения быстро появляется гематома или кровоподтёк.
- Присутствие болевого синдрома в месте ушиба.
- Боль пульсирующего характера в животе.
- Развитие отёка в области ушиба, который иногда увеличивается до огромных размеров.
- Походка становится шаткой.
- Ограничивается подвижность в нижней части позвоночника.
Степень тяжести повреждения может повлиять на цвет кожи, которая становится синюшной, а иногда ярко красной.
Иногда ушиб крестца повреждает органы, расположенные в области малого таза.
При этом соответствующие симптомы:
- Повреждение матки. Появляются кровяные выделения из влагалища. В зоне лобка постоянная тянущая боль, а также ощущение напряжения и давления.
- Ушиб крестца отрицательно повлиял на работу мочевого пузыря. Мочеиспускание сопровождается болью, а в моче наблюдается присутствие крови.
- Если ушиб затронул ткани прямой кишки, то сразу возникнут проблемы с дефекацией, то есть, боль и кровотечения.
- Из-за травмирования нервов, которые выходят из отверстий крестца, развиваются серьёзные нарушения в работе двигательной системы. Часто снижается чувствительность ног.
Симптоматика ушибов очень похожа на перелом крестца, что вызывает частые ошибки дежурных врачей в постановке диагнозе. Они нередко оставляют пометку «ушиб», но спустя несколько дней, если улучшения самочувствия не наступает, выясняется, что это перелом.
Виноваты не только врачи, но и специфика повреждения: нередко бывает, что при ушибе очень сильная боль, а при переломе она почти незаметна. Это затрудняет диагностирование.
Травматолог обычно сразу назначает рентгенографию, которая отчётливо покажет состояние костей тазобедренной области. Но этого метода недостаточно, так как он не показывает повреждений мягких тканей, рентгеновские лучи их просто просвечивают. Поэтому привлекаются другие специалисты, которые проводят свои исследования.
Придётся обязательно сделать КТ или МРТ. Томография позволяет рассмотреть отдельные позвонки, обнаружить выпадение или смещение диска. Данные исследования помогут определить наличие повреждений внутренних органов из-за ушиба, а также выявят воспаление.
Как возникает трещина в позвоночнике?
Травмы, поражения, нарушения целостности костей позвоночника представляют серьезную проблему, способную вести к развитию опасных последствий, осложнений. Трещина в позвоночнике не является наиболее серьезной травмой, но способна вызвать тяжелую симптоматику, а прогрессирование патологии значительно ухудшит состояние. Материал рассматривает особенности появления, симптоматики травмы, особенности восстановления после нее.
Понятие трещины
Трещиной называется неполный перелом позвонка. То есть состояние нарушения целостности костного образования, но без полной потери контакта частей. Позвонок надтреснут, но лишь частично – до первой трети или середины всей толщины костного образования.
Состояние возникает на разных участках позвоночника (в шейном, грудном, поясничном отделах), любых участках позвонка. Дужка, отростки более тонкие – чаще всего ломаются сразу полностью. Для тела позвонка трещина более характерна.
Трещина в позвоночнике менее опасна, чем перелом. Она активно зарастает, не требует хирургического вмешательства. Но лишь при условии грамотного медикаментозного лечения. Несмотря на то, что почти не вовлекается нервная ткань на начальном этапе, со временем состояние может прогрессировать. Особенно характерно для шейного отдела, наиболее часто подверженного травматизации из-за подвижности, хрупкости опорно-двигательного аппарата области шеи.

Причины
Трещина в позвоночнике появляется после травмы, намеренной или не намеренной. Иногда достаточно минимального воздействия – пациент даже не отметит, что травматизация могла произойти, произошла. Наиболее характерны травмы следующего типа:
- Падение с высоты/просто, на гололеде;
- Ныряние – от удара об воду (вход вниз головой);
- В результате удара (в ходе драки, вида спорта, связанного с борьбой);
- Вертикальная нагрузка, прыжки;
- Резкие повороты корпуса;
- В ходе спортивных тренировок;
- В ходе дорожно-транспортных, других происшествий.
Пациенты, получившие травму, имеют предрасполагающую патологию – изменение состава костной ткани, нарушение ее плотности, подобное. Особенно вероятно поражение у пожилых людей, возрастные изменения метаболизма которых ведут к повышенной хрупкости костной ткани, подростков, с костной тканью, ослабленной гормональными скачками, перестройками. У младенцев, детей раннего возраста диагностируется трещина в позвоночнике, полученная параллельно натальной травме.
Симптомы
Сложность диагностики травматизации объясняет низкая степень выявленности симптоматики. Трещина не нарушает основных функций организма, не проявляется острой болью. С момента ее появления (травмы), до диагностики ввиду возникновения признаков, может пройти достаточно много времени. Признаки будут неспецифическими.
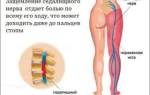
Симптомы шейной, грудной, поясничной локализации отличаются, что еще больше усложняет диагностику. Наиболее характерны:
- Ноющая боль пораженного отдела;
- Смена положений тела вызывает изменение интенсивности дискомфорта;
- Пальпация позвонков вызывает усиление дискомфорта;
- Гипертонус мышц пораженного отдела позвоночника;
- Гематома или синяк зоны повреждения, отек, ссадина;
- Поражение остистых отростков характеризуется болью только при пальпации, подвижностью участка;
- Трещину поперечного отростка характеризует, что движения противоположного вектора вызывают острую боль мышц спины;
- Характерный признак – лежа на спине, пациент не может поднять прямую ногу — появляется боль;
- Незначительное уменьшение подвижности.
Боль активно эродирует, потому наблюдается на нехарактерных участках. Иногда симптомы трещин в позвоночнике отсутствует вовсе, потому поставить диагноз может только врач на основании ряда исследований.

Диагностика
Трещина в позвоночнике диагностируется на основании данных:
- Анамнеза – был ли случай получения травмы;
- Симптоматики, клинической картины – соответствуют ли симптомы наличию неполного перелома;
- Рентгенограммы, визуализирующей нарушение целостности костной ткани.
Дополнительные методы, МРТ, КТ, ангиография, электронейрография, не используются, так как при трещине мягкие ткани вовлечены минимально. Но при сильной запущенности и прогрессировании могут осуществляться для оценки состояния сосудов, мягких тканей, нервных корешков.
Лечение
Лечение трещин в позвоночнике осуществляется преимущественно амбулаторно. Достаточно медикаментозной терапии – хирургическое лечение показано крайне редко, при наличии сопутствующих патологий. Медикаментозная терапия на ранних стадиях, со временем дополняется лечебной гимнастикой, массажами, физиотерапией для скорейшей реабилитации пациента.
Первая помощь пострадавшему
Лечение начинаю как можно раньше. Потому при любом сильном ушибе спины, последствия которого непредсказуемы, необходимо оказывать первую помощь. Пораженная часть позвоночника должна быть полностью неподвижна. Пациент не должен пытаться встать или повернуться – иногда усугубит состояние. Особенно важно, когда пострадавший находится в состоянии шока, боли не чувствует.
Первая помощь при травме спины включает действия:
- Осторожно переложить пациента на носилки или плотный щит, но позвоночник изгибаться не должен (возможно задействование нескольких человек);
- Обеспечить неподвижность пораженного отдела с помощью шины из подручных средств;
- Попытаться поговорить с пострадавшим для оценки тяжести его состояния;
- Вызвать скорую медицинскую помощь;
- Дать нестероидное противовоспалительное средство (Диклофенак) для снятия болевого синдрома.
Нужно адекватно оценить состояние пострадавшего. Если он в сознании, речь четкая, связная, осознанная, конечности сохраняют чувствительность, то поражение относительно несильное. Рекомендуется оценивать пульс, показатели артериального давления, но они могут быть выше нормы (влияние боли, стресса).
Первый признак возникновения трещины (как перелома, смещения, других патологий) – острая боль пораженной области.
Дальнейшие действия
Если травма несильная, лечение проводится амбулаторно. Назначается постельный режим, покой на 3-4 месяца. Спать можно только на ортопедическом матрасе, подушке, желательно больше лежать. Иммобилизация поврежденного отдела проводится с помощью пояса, корсета или воротника. Носить его нужно не постоянно, а по определенной схеме. Если травма сильная, лечение амбулаторное. Проводится полная иммобилизация, массажи, вытяжка, редко – хирургическое вмешательство.
В обоих случаях назначаются нестероидные противовоспалительные препараты – Ибупрофен, Диклофенак, Нурофен. Они снимают боль, предотвращают развитие воспаления. Витамины группы B, нейропротекторы прописываются при вовлечении патологическим процессом нервной ткани. Назначается специальная диета, содержащая много фосфора, кальция, витамина Д для ускорения регенерации костной ткани.
С первых дней показана дыхательная гимнастика. Скоро она дополняется тепловым, физиотерапевтическим воздействием. Затем – лечебными профессиональными массажами, а на заключительных этапах восстановления – лечебной гимнастикой. Все меры комплексно способствуют быстрому восстановлению позвонка, возвращению подвижности позвоночника.

Последствия
Наиболее вероятное последствие – формирование перелома. Происходит при оказании повторной нагрузки, иногда незначительной. По мере развития патологии, процесс вовлекает нервная ткань, боли становятся интенсивнее. Возникают онемения конечностей, некоторых участках спины, гипертонус, слабость мышц ног. Нарастает ограничение подвижности.
Вывод
Трещина в позвоночнике способна привести к серьезным последствиям, даже если на раннем этапе никак себя не проявляла. По мере развития патология клиническая картина становится более тяжелой, оказывает влияние на качество жизни, ухудшая его. Потому необходимо как можно раньше диагностировать состояние, перейти к профессиональному лечению. Даже если после сильной травмы нет болевых ощущений или дискомфорта. Лучше обратиться к врачу для контрольного рентгена.