Ревматоидный артрит коленного сустава симптомы и лечение
Ревматоидный артрит коленного сустава: симптомы и лечение
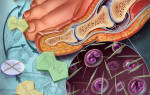
Воспалительный процесс, поражающий один или несколько суставов, называется артритом. Он имеет несколько разновидностей, отличающихся причинами, симптомами и способом лечения. Ревматоидная форма заболевания способна проявиться в любом возрасте, но чаще поражает лиц старше 30 лет. Замечено, что доля женщин среди заболевших – свыше 70%.
Болезнь вызывает разрушение синовиальной оболочки сустава, хряща, кости. В хронической форме недуг на протяжении многих лет причиняет боль и мешает вести полноценную жизнь. Со временем степень поражения коленного сустава будет только увеличиваться, поэтому лечение следует начать как можно раньше.
Симптомы ревматоидного артрита коленного сустава
Характерные проявления заболевания получится обнаружить и без применения специального диагностического оборудования:
- снижение подвижности колена, проявляющееся на начальной стадии недуга только после ночного отдыха;
- резкая или ноющая боль, усиливающаяся при движении; может распространиться на всю ногу;
- воспаление, признаками которого служат припухлость колена, локальное изменение температуры тела;
- выпот в пораженной зоне;
- лихорадка;
- повышенная утомляемость.
По мере развития заболевания, симптомы ревматоидного артира коленного сустава станут усиливаться, его деформация будет видна даже неспециалисту. Начните лечение, не дожидаясь, пока проблема приведет к инвалидности! На начальной стадии разрушение колена еще можно остановить.
Причины ревматоидного артрита коленного сустава
Заболеть может абсолютно любой человек, независимо от пола, возраста, образа жизни. Причиной ревматоидного артрита становится сочетание сразу нескольких факторов:
- гормональные нарушения – именно поэтому заболевшими обычно оказываются женщины половозрелого возраста;
- травмы, а также неудачно проведенные операции или неверно проведенная реабилитация после них;
- переохлаждение организма;
- курение;
- инфекционные заболевания;
- аллергия.
Основная масса официально зарегистрированных больных – мужчины и женщины в возрасте от 25 до 55 лет.
Стадии ревматоидного артрита коленного сустава
Болезнь развивается постепенно, поэтому человек сначала не придает большого значения небольшим проблемам со здоровьем. Течение болезни можно разделить на 2 стадии:
- Начальную, когда пострадавшего преследуют незначительные боли, а по утрам коленный сустав малоподвижен. Через несколько часов пострадавший забывает о недуге – ровно до момента его новых проявлений.
- Переход в стадию ревматоидного полиартрита, который обычно проявляется симметрично, на левой и правой конечности. Болевые ощущения не прекращаются, появляются сложности с передвижением.
Артрит в тяжелых случаях – это уже не просто легкая боль или воспаление. Разрушение способно затронуть мышцы, поразить печень, сердце, легкие и другие внутренние органы. Жизнь больного в таком случае находится под угрозой. Возрастает риск инвалидности.
Диагностика ревматоидного артрита коленного сустава
Врач, помимо визуального осмотра пациента и его опроса, применяет средства аппаратной диагностики ревматоидного артрита. В первую очередь проводится анализ крови, помогающий обнаружить признаки болезни, к которым относятся:
- увеличение СОЭ;
- низкий уровень гемоглобина и снижение количества эритроцитов (анемия);
- содержание в крови С-реактивного белка больше нормы.
Помимо состава крови исследуются:
- Рентгеновский снимок колена, а также результаты ультразвукового исследования (УЗИ).
- Внутрисуставная жидкость. В случае подтверждения диагноза она имеет пониженную плотность, низкую прозрачность, высокое число отдельных кровяных клеток – нейтрофилов, лейкоцитов и других.
- Моча на наличие в ней белка.
- Тест на наличие антител к иммуноглобулинам. С вероятностью в 70% при ревматизме он будет положительным.
- Уровень креатинина, мочевины в сыворотке крови.
Если было выявлено несколько симптомов болезни, врач может назначить дополнительное обследование, на основании результатов которого и назначается лечение. Первыми обращают на себя внимание следующие признаки:
- характерные для ревматизма узелки;
- положительный результат ревматоидного тестирования;
- проявление артрита на других суставах (кистях и др.);
- деформация сустава – видимая визуально или с помощью рентгенологического обследования;
- скованность движений.
Лечение ревматоидного артрита коленного сустава
Методы, которые используются при борьбе с недугом, разделяют на немедикаментозные и основанные на приеме лекарственных препаратов. Оперативное вмешательство (хирургия) используется в крайних случаях.
Немедикаментозные средства лечения ревматоидного артрита коленного сустава:
- Фармакопунктура. Предназначена для снятия воспаления и организации питания поврежденного сустава.
- Ударно-волновая терапия, служащая в целях восстановления нормального кровоснабжения. Возвращает способность сгибать ногу в колене.
- Вакуум-терапия – вид массажа, основанный на организации зон пониженного давления в определенной зоне.
- Магнитотерапия. Оказывает обезболивающее и противовоспалительное действие на пораженные суставы.
- Лазерная терапия. Повышает местный иммунитет, оказывает противовоспалительное и седативное действие, улучшает кровообращение.
В отличие от них, некоторые медикаментозные средства помимо очевидного эффекта (снятия боли, воспаления и т.д.) могут иметь и побочные последствия:
- нестероидные противовоспалительные препараты;
- базисные лекарства, прием которых начинается сразу после постановки диагноза и может продолжаться на протяжении всей жизни;
- гормональные средства.
Как лечить ревматоидный артрит коленного сустава и в каком соотношении использовать восточные и западные методы, врач должен определять индивидуально.
Правильное питание при ревматоидном артрите коленного сустава
Диета при ревматоидном артрите строится на нескольких принципах:
- кушать необходимо небольшими порциями, не реже 4 раз в день;
- стоит отказаться от холодных блюд, ограничить употребление сильно разогретых продуктов;
- необходимо уменьшить потребление соли до количества, указанного врачом;
- в день пить около 2 литров жидкости.
Полезные продукты, которые должны стать основой диеты:
- фрукты и овощи;
- хлеб – ржаной или из отрубей;
- крупы;
- свежая зелень – источник витамина С, железа, кальция;
- нежирное мясо;
- морская рыба;
- кисломолочные продукты;
- зеленый чай, натуральные соки.
Следует ограничить себя в кислых, соленых, острых блюдах, кофе и алкоголе, отказаться от жирной пищи.
Гимнастика при ревматоидном артрите колена
Физкультура поможет держать мышцы в тонусе и сохранит подвижность сустава. Интенсивность занятий определяется врачом, который может и дополнить список базовых упражнений:
- лежа на спине, сгибать ногу в коленном суставе, без отрыва подошвы от пола;
- согнув ноги в коленях, совершать вращательные движения, как при катании на велосипеде;
- согнув в коленях ноги, развести их в стороны и свести обратно;
- совершать махи ногами, не сгибая их в колене (лежа и стоя);
- делать кругообразные движения согнутой в колене ногой;
- разведение прямых ног в стороны в положении лежа.
Врач, назначая гимнастику при ревматоидном артрите коленного сустава, учитывает наличие сопутствующих болезней и степень поражения сустава.
Ревматоидный артрит
Ревматоидный артрит – воспалительное заболевание, характеризующееся симметричным поражением суставов и воспалением внутренних органов.
Причина возникновения ревматоидного артрита неизвестна. В роли вероятной причины могут выступать различные вирусы, бактерии, травма, аллергия, наследственность и другие факторы.
Частота встречаемости – 1 % в общей популяции. Преобладающий возраст – 22–55 лет. Преобладающий пол – женский (3:1).
- Утомляемость
- Небольшое повышение температуры тела
- Увеличение лимфатических узлов
- Похудение.
Симметричность поражения суставов – важная особенность ревматоидного артрита (например, поражаются правый и левый локтевые суставы или правый и левый коленные суставы)
- Утренняя скованность суставов длительностью более 1 часа
- Ревматоидная кисть: деформации по типу «бутоньерки», «лебединой шеи», «руки с лорнетом»
- Ревматоидная стопа: деформация 1 пальца
- Ревматоидный коленный сустав: киста Бейкера, сгибательные деформации
- Шейный отдел позвоночника: подвывихи атлантоосевого сустава
- Перстнечерпаловидный сустав: огрубение голоса, нарушение глотания.
Поражение околосуставных тканей
Тендосиновит в области лучезапястного сустава и кисти (воспаление сухожилия, характеризуется припухлостью, болью и отчетливым скрипом во время движения).
Бурситы, особенно в области локтевого сустава.
Поражение связочного аппарата с развитием повышенной подвижности и деформаций.
Поражение мышц: атрофия мышц, чаще лекарственная (стероидная, а также на фоне приема пеницилламина или аминохинолиновых производных).
Ревматоидные узелки – плотные подкожные образования, в типичных случаях локализованные в областях, часто подвергающихся травматизации (например, в области локтевого отростка, на разгибательной поверхности предплечья). Очень редко обнаруживают во внутренних органах (например, в легких). Наблюдаются у 20–50 % пациентов.
Анемия вследствие замедления обмена железа в организме, вызванного нарушением функций печени; снижение количества тромбоцитов
Синдром Фелти, включающий снижение в крови нейтрофилов, увеличение селезенки,
- лихорадка 39°С и выше в течение одной и более недель;
- суставные боли 2 недели и более;
- пятнистая сыпь цвета семги, появляющаяся во время лихорадки.
Синдром Шегрена – сухость слизистой оболочки глаз, рта.
Также при ревматоидном артрите могут проявляться признаки остеопороза (это разрежение костной ткани), амилоидоза.
Нередкими бывают язвы на коже голеней, воспаления артерий.
В общем и биохимическом анализе крови:
- анемия,
- увеличение СОЭ,
- повышение содержания С-реактивного белка.
Суставная жидкость мутная, с низкой вязкостью, повышено количество лейкоцитов и нейтрофилов.
Ревматоидный фактор (антитела к иммуноглобулинам класса M) положителен в 70–90% случаев.
Общий анализ мочи: белок в моче.
Увеличение креатинина, мочевины сыворотки крови (оценка почечной функции, необходимый этап выбора и контроля лечения).
Критерии диагноза ревматоидного артрита Американской ревматологической ассоциации (1987). Наличие по крайней мере 4 из следующих признаков:
- утренняя скованность более 1 часа;
- артрит 3 и более суставов;
- артрит суставов кистей;
- симметричный артрит;
- ревматоидные узелки;
- положительный ревматоидный фактор;
- рентгенологические изменения.
Лекарственная терапия включает применение трех групп препаратов:
Нестероидные противовоспалительные препараты
Представителями нестероидных противовоспалительных препаратов являются
Эти препараты имеют минимальный побочный эффект и сохраняют высокую противовоспалительную и обезболивающую активность.
Мелоксикам (мовалис) в начале лечения при активности воспалительного процесса назначают по 15 мг/сут., а в дальнейшем переходят на 7,5 мг/сут. в качестве поддерживающей терапии.
Нимесулид назначается в дозе 100 мг два раза в сутки.
Целекоксиб (целебрекс) назначается по 100–200 мг два раза в сутки.
Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы.
Следует избегать комбинации двух или более нестероидных противовоспалительных препаратов, поскольку их эффективность остается неизменной, а риск развития побочных эффектов возрастает.
Базисные препараты рекомендуется применять сразу после установления диагноза.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются:
Неэффективные на протяжении 1,5–3 месяцев базисные препараты должны быть заменены или использованы их комбинации с гормонами в малых дозах, что позволяет снизить активность ревматоидного артрита.
Шесть месяцев – критический срок, не позднее которого должна быть подобрана действенная базисная терапия.
В процессе лечения базисными препаратами тщательно мониторируют активность болезни и побочные эффекты.
Использование высоких доз гормонов (пульс-терапия) в комбинации с медленно действующими средствами позволяет повысить эффективность последних.
При высокой степени активности воспаления используют гормоны, причем в случаях системных проявлений ревматоидного артрита – в виде пульс-терапии (только гормоны или в сочетании с цитостатиком – циклофосфамидом), без системных проявлений – в виде курсового лечения.
Гормоны также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств.
В ряде случаев гормоны используются в качестве местной терапии. Препаратом выбора является дипроспан, оказывающий продленное действие.
Мази, кремы, гели на основе нестероидных противовоспалительных препаратов (ибупрофен, пироксикам, кетопрофен, диклофенак) используют в виде аппликаций на воспаленные суставы.
Для усиления противовоспалительного эффекта аппликации вышеназванных мазевых форм препаратов сочетают с аппликациями раствора диметилсульфоксида в разведении 1:2–1:4.
При отсутствии ответа на стандартное лекарственное лечение у больных с высокой активностью ревматоидного артрита применяют плазмаферез, лимфоцитаферез.
Важным моментом в лечении ревматоидного артрита является профилактика остеопороза – восстановление нарушенного кальциевого баланса в направлении повышения всасывания его в кишечнике и уменьшения выведения из организма.
Для этого применяется диета с повышенным содержанием кальция.
Источниками кальция являются молочные продукты (особенно твердые сорта сыра, а также плавленый сыр; в меньшей степени творог, молоко, сметана), миндаль, лесные и грецкие орехи и пр., а также препараты кальция в сочетании с витамином D или его активными метаболитами.
Препаратом, который можно отнести к базисным антиостеопоретическим средствам, является миакальцик. Он выпускается для внутримышечного введения по 100 ME и в виде назального спрея; назначается по схеме совместно с препаратами кальция (кальцитонин) и производными витамина D.
При лечении ревматоидного артрита используется также лазерная терапия. Особенно при тяжелых обострениях ревматоидного артрита в последние годы широко используются внекорпоральные методы лечения (в первую очередь гемосорбция и плазмаферез).
Лазеротерапия особенно показана на ранней стадии процесса. Курс не более 15 процедур.
С целью уменьшения боли и устранения спазма околосуставных тканей применяется криотерапия (лечение холодом), на курс 10–20 процедур.
С целью воздействия на аллергические процессы, улучшения питания тканей и устранения воспаления применяют и другие физические методы лечения.
В ранней стадии ревматоидного артрита рекомендуется ультрафиолетовое облучение пораженных суставов, электрофорез диметилсульфоксида, кальция, салицилатов.
При появлении более стойких изменений в суставах и при отсутствии признаков высокой активности назначают фонофорез гидрокортизона, магнитотерапию, импульсные токи.
Лечебная физкультура и массаж назначаются всем больным с целью снятия мышечного спазма, быстрейшего восстановления функции суставов.
Все больные ревматоидным артритом должны систематически наблюдаться и обследоваться ревматологом.
Больные с медленно прогрессирующим течением без поражения внутренних органов должны появляться у ревматолога 1 раз в 3 месяца. При наличии поражения внутренних органов больные осматриваются ревматологом 1 раз в 2–4 недели.
Курортное лечение больных ревматоидным артритом рекомендуется осуществлять ежегодно вне фазы обострения.
При доброкачественном течении процесса без выраженных изменений суставов показано применение радиоактивных ванн в Цхалтубо и Белокурихе; при типичном прогрессирующем процессе – лечение сероводородными ваннами в Сочи, Серноводске, Пятигорске, Кемери; при выраженных деформациях и контрактурах – лечение грязевыми аппликациями в Евпатории, Саках, Пятигорске, Одессе.
Ревматоидный артрит коленного сустава: симптомы, методы лечения
Ревматоидный артрит коленного сустава – воспалительное заболевание, возникающее при сбое в работе иммунной системы. Им страдают как взрослые, так и дети. Длительное течение болезни может привести к полной утрате трудоспособности. Поэтому при появлении ее симптомов необходимо сразу же приступить к лечению.
Признаки воспаления суставов колен
При ревматоидном артрите коленные суставы поражаются симметрично: сначала страдает одно колено, затем воспалительные процессы распространяются на другое. Клинические признаки заболевания могут быть разными: все зависит от его стадии, наличия осложнений. На первом этапе развития болезни появляются такие симптомы:
- быстрая утомляемость;
- утренняя скованность движений;
- гипертермия кожи в месте над пораженным суставом;
- незначительные боли в колене во время ходьбы;
- субфебрильная температура тела.
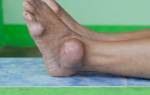
По мере прогрессирования артрита усиливаются боли, появляются отеки в области колена, ревматоидные узелки под кожей. Это приводит к снижению физической активности больного. На последних стадиях разрушается хрящевая ткань и кости, воспаляются мягкие околосуставные ткани. Проявлением таких процессов являются следующие симптомы:
- покраснение кожи колен (возможно появление сыпи);
- острые боли во всей конечности;
- деформация суставов и пальцев ног (ревматоидная стопа);
- поскрипывание при сгибе колена;
- существенное снижение подвижности суставов;
- мышечная атрофия;
- киста Бейкера.
У детей выявить ревматоидный артрит коленного сустава сложно: на начальных стадиях его развития болевой синдром отсутствует. Единственные признаки заболевания – высокая температура тела, слабость, апатия. Спустя некоторое время появляются и другие симптомы болезни:
- боль в суставе, отечность в месте воспаления;
- изменение походки;
- отсутствие аппетита;
- угревая сыпь;
- ухудшение двигательных функций суставов;
- увеличение лимфоузлов;
- повышенная капризность и плач во время игр, требующих активного движения.
При ревматоидном артрите поражаются как суставы, так и внутренние органы. Длительное течение заболевания у взрослых и детей может спровоцировать возникновение таких осложнений:
- воспаление суставов шейного отдела позвоночника;
- патологии легких (плеврит, альвеолит);
- увеличение размеров печени и селезенки;
- гломерулонефрит, почечная недостаточность;
- поражение глаз: эписклерит, конъюнктивит;
- образование язв на коже колен;
- тахикардия, сердечная недостаточность;
- нарушение чувствительности;
- анемия.
Диагностика артрита
Подтвердить диагноз можно лишь после комплексного обследования. Применяются такие методы диагностики:
Лабораторные. При подозрении на ревматоидный артрит назначают:
- анализ крови (общий, биохимический);
- тест на наличие антител к циклическому цитруллиновому пептиду;
- исследование синовиальной жидкости.
Инструментальные. К ним относятся:
- рентгенография;
- артроскопия;
- КТ или МРТ;
- биопсия.
При наличии нарушений в работе органов дополнительно назначают: флюорографию, УЗИ, электрокардиограмму, исследование глазного дна.
Методика лечения
Как лечить ревматоидный артрит коленного сустава определяет врач исходя из выраженности его симптомов и стадии. Лечение заболевания у детей и взрослых должно быть комплексным и направлено на:
- устранение болевых ощущений;
- снижение воспаления в суставах;
- восстановление подвижности больных конечностей;
- профилактику возникновения осложнений и рецидивов артрита.
Как правило, при воспалении суставов колен назначают: применение медицинских препаратов и вспомогательных лечебных процедур. В качестве дополнительного метода лечения могут быть использованы средства, изготовленные по рецептам народной медицины. В тяжелых случаях прибегают к хирургическому вмешательству.
Традиционное лечение артрита коленных суставов
Медикаментозная терапия помогает замедлить течение ревматоидного артрита коленного сустава, устранить симптомы и улучшить самочувствие в целом. Лечение медицинскими средствами показано при обострении и в период ремиссии заболевания. Назначают:
- Базисные препараты:
- останавливают разрушение суставов;
- подавляют активность иммуносупресивных клеток.
- Нестероидные противовоспалительные средства – препятствуют синтезу ферментов, вызывающих воспалительные процессы в суставах. Благодаря этому:
- снижается выраженность боли;
- уменьшается воспаление, отечность тканей.
- Глюкокортикоиды – применяются при неэффективности противовоспалительных препаратов, развитии осложнений после базисной терапии. Принцип действия:
- купируют сильнейший болевой синдром;
- нормализуют работу нервной системы;
- угнетают выработку иммунной системой клеток, провоцирующих отторжение тканей.
- Хондропротекторы. Активные вещества препаратов этой группы:
- возобновляют эластичность хрящевой ткани;
- препятствуют ее дальнейшему разрушению.
- Витамины группы В, Е, С:
- повышают иммунитет;
- стабилизируют работу всех органов и систем организма.
В период ремиссии артрита применяются такие вспомогательные методы лечения:
- Физиотерапия – способствует восстановлению функций суставов, уменьшению воспаления. Наиболее эффективны при артрите такие лечебные процедуры:
- электрофорез;
- магнитотерапия;
- грязелечение;
- воздействие лазером, ультразвуком.
- Лечебная гимнастика. Результат от выполнения упражнений:
- укрепляются мышцы;
- улучшается подвижность суставов.
- Массаж. Правильно выполненные массажные процедуры:
- ускоряют кровообращение в колене;
- способствуют уменьшению боли.
Лечение народными средствами
При ревматоидном артрите коленного сустава облегчить симптомы помогает и лечение компрессами. Но их применение должно быть согласовано с врачом. Хорошими лечебными свойствами обладают:
Вареный картофель очищают от кожуры, натирают на крупной терке. Прикладывают кашицу к коленным суставам на ночь. Это народное средство снимает воспаление и боль. Применяется до тех пор, пока не исчезнут симптомы ревматоидного артрита.
Компресс на основе пчелиного воска
Растапливают воск на водяной бане, добавляют мед (1 ст. л.) и яйцо. Перемешивают ингредиенты. Еще теплую смесь равномерно распределяют по ткани и прикладывают к пораженным коленям на ночь, наложив на компресс повязку.
Компресс из голубой глины
Добавляют в глину небольшое количество воды, тщательно перемешивают до образования однородной массы. Наносят средство на больные суставы, сверху накладывают теплую ткань. Компресс держат 3 часа, после чего смазывают колена сливочным маслом.
Только своевременная диагностика и лечение ревматоидного артрита коленного сустава помогает предотвратить развитие осложнений болезни и сохранить подвижность конечностей. Поэтому при появлении симптомов заболевания нужно обратиться к врачу.
Ревматоидный артрит коленного сустава: как вылечить?
Причины
Появление ревматоидного артрита в большинстве случаев связано с нарушением работы иммунной системы. Достоверные причины болезни не установлены, но существуют предрасполагающие факторы.
На появление воспаления суставов коленей влияют:
- инфекционные агенты;
- генетическая предрасположенность;
- гормональные нарушения;
- сбой в работе эндокринной системы;
- курение;
- аллергическая реакция;
- травмы;
- переохлаждение.
Ранее ревматоидный артрит колена перечисляли к возрастным заболеваниям коленных сочленений, поскольку он встречался у пациентов в возрасте после 50-55 лет. Сегодня болезнь все чаще диагностируется у молодых людей после 30 лет.
Симптомы
Ревматоидный артрит коленного сустава прогрессирует медленно, происходит постепенное поражение суставных сочленений. На начальной стадии симптомы легко перепутать с общим недомоганием. Пациент ощущает слабость, быстро устает. Он стремительно теряет вес, у него без причины повышается температура тела и увеличиваются лимфатические узлы.
По мере поражения суставного сочленения признаки ревматоидного артрита становятся более выраженными. Для болезни характерно поражение обоих колен.
Симптомы ревматоидного артрита коленного сустава:
- Болевые ощущения после физических нагрузок. Боль похожа на зубную, она интенсивная, носит постоянный характер. Болевые ощущения могут усиливаться под утро или ночью, а стихать в состоянии покоя днем.
- Утренняя скованность. Она длится не более 1 ч. по утрам.
- Припухлость и отечность суставного соединения. Колено увеличивается в размере из-за выпота.
- Покраснение кожи, повышение местной температуры.
- Уменьшение амплитуды движений в суставе.
- Мышечная атрофия.
Характерным ревматическим признаком является то, что боль при движении ощущается вдоль всей конечности, а не конкретно в области колена.
Если местные симптомы воспаления коленного сустава дополняются повышением температуры тела, то необходимо срочно посетить ревматолога.
Заболевание может протекать в острой и хронической форме, в последнем случае симптомы могут быть менее выражены, но прогноз намного печальнее. Частые вывихи и подвывихи, а также деформация сустава приведут к полному разрушению суставного сочленения и инвалидности.
Осложнения ревматоидного артрита:
- образование ревматоидных узлов (они формируются не только под кожей, но также на внутренних органах);
- анемия;
- увеличение селезенки;
- повышение температуры тела до 39 ˚C (такие температурные показатели могут держаться 1-2 недели);
- язвы в области колена;
- остеопороз;
- кожная сыпь;
- амилоидоз (заболевание, вызванное нарушением обмена белков).
Какой врач занимается лечением ревматоидного артрита коленного сустава?
Обследованием пациента и лечением занимается ревматолог.
Диагностика
Поставить правильный диагноз может только специалист. Кроме визуального осмотра, врач изучает историю болезни пациента, спрашивает о хронических болезнях у родственников. В появлении ревматоидного артрита не последнюю роль играет наследственность.
Далее, диагностика включает:
Немаловажную роль в обследовании играет присутствие С-реактивного белка в плазме крови, низкий гемоглобин и увеличение СОЭ. При ревматоидном артрите информативна пункция суставной жидкости. При наличии ревматоидного фактора результат считается положительным.
Лечение
Лечить ревматоидный артрит можно консервативным или оперативным методом. Последний используется в том случае, если первый окажется не эффективным. Выбор терапии зависит от стадии болезни. Основные цели лечения:
- остановить воспалительный процесс;
- уменьшить нагрузку на коленный сустав;
- избавиться от отечности и болезненных ощущений;
- восстановить нормальную подвижность и структуру сустава.
Лечение ревматоидного артрита продолжительное. Оно эффективное только в том случае, если терапия будет комплексной.
Медикаменты
Медикаментозная терапия – неотъемлемая составляющая лечения артрита. С помощью медикаментов можно уменьшить воспаление и болевые ощущения. Применяются такие средства:
- НПВС – Диклофенак, Ибупрофен, Кетопрофен, Пироксикам, Индометацин;
- цитостатики – Метотрексат, Азатиоприн;
- анальгетики – Анальгин, Аспирин;
- хондропротекторы – Артра, Терафлекс;
- иммуномодуляторы – Рибомунил, Тимоген, Полиоксидоний;
- витаминные комплексы – подойдут препараты, в составе которых есть витамины группы B (Дуовит, Пентовит, Декамевит).
В запущенных случаях, когда НПВС оказывает слабый эффект, применяются гормональные средства, которые вводятся внутрисуставно (эффективен Преднизон).
При помощи операции можно добиться стойкой ремиссии даже при самом тяжелом течении болезни. Показанием к проведению оперативного вмешательства является:
- некротические процессы;
- полное разрушение или значительная деформация сустава;
- выраженный болевой синдром, который не купируется при помощи медикаментов.
Эндопротезирование является единственным выходом, если пациент стал инвалидом.
Качественный протез прослужит 10-15 лет, затем нужна его замена.
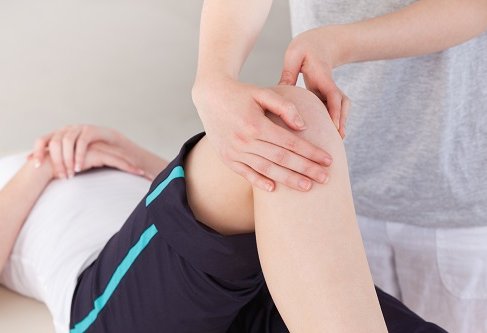
Массаж
Массаж можно проводить только в период ремиссии, когда не так выражен болевой синдром. На начальной стадии бывает достаточно 5 сеансов. Процедура длится около 20 мин.
Во время сеанса поочередно применяются такие методики – поглаживание, растирание, выжимание и разминание. Движения должны быть ритмичными, но не резкими.
Начинать массировать нужно с бедра, постепенно переходя к коленному суставу.
С помощью лечебной гимнастики удается восстановить подвижность коленного сустава и укрепить мышцы. Заниматься нужно с тренером.
Комплекс при ревматоидном артрите выглядит так:
- Сидя на стуле делать непроизвольные махи ногой. Прилагать усилия не нужно.
- Сидя на стуле поднимать ногу параллельно полу и удерживать ее в таком положении не менее 3 сек.
- Лежа на полу поочередно сгибать в колене ногу. Затем в таком положении обхватывать конечность за колено и пытаться подтянуть ее к груди.
- Лежа на спине поднимать ногу на высоте 30 см над уровнем пола и удерживать ее 5 сек.
- Упражнение «велосипед». Лежа на спине имитировать езду на велосипеде.
- Сидя на полу делать наклоны вперед. Нужно стараться обхватить руками стопы.
В каждом упражнении делать по 15-20 повторов.
Питание

Основной принцип лечебной диеты – частое, но дробное питание. Важно исключить из рациона острую и соленую пищу. В меню должны преобладать свежие фрукты и овощи. Как можно больше нужно есть морепродуктов и гречки.
Лучше готовить еду на пару, варить или тушить, а вот от жареных блюд следует отказаться. Не стоит также есть цитрусовые, мясо жирных сортов, сало, овес и рожь. Нужно ограничить потребление молочных продуктов.
Народные средства
С помощью народной медицины избавиться от болезни невозможно, но можно уменьшить воспаление и боль. Подойдут такие средства:
- компресс из сырого картофеля;
- примочки с раствором 6% уксуса (1 ст. л. на 500 мл теплой воды);
- отвар лаврового листа для приема внутрь (1 ст. л. сырья на 20 мл кипятка);
- компресс из капустного листа, лопуха или мать-и-мачехи.
Профилактика
Для профилактики болезни важно вести здоровый образ жизни, правильно питаться, не допускать ожирения, избегать травм и переохлаждения.
Ревматоидный артрит плохо поддается терапии. Лечить болезнь в домашних условиях не стоит, высока вероятность осложнений.
Автор: Оксана Белокур, врач,
специально для Ortopediya.pro