Висячая стопа
Свисающая стопа: симптомы, лечение
Наиболее частой причиной изменения походки является парез стопы. Это общий термин, подразумевающий трудности поднятия стопы и возникновения синдрома «свисающей стопы». Парез может возникнуть в любом возрасте, имеет разную степень выраженности (от легкого снижения силы мышц, до паралича), может проходить самостоятельно или являться хроническим. Оказать помощь в диагностике, подборе адекватной состоянию схемы лечения, при необходимости выборе ведущего хирурга, подборе и приобретении ортеза от ведущей компании Ottobock, поможет международный медицинский департамент ghp-pulse. com
Причины пареза стопы
Парез — это невралгическая или мышечная патология. В результате нарушения работы центральной или периферической нервной системы развивается неврологическое заболевание. Поражение малоберцового и большеберцового нерва приводит к невозможности тыльной флексии. Причиной этому служит компрессионно-ишемическая, токсическая, травматическая нейропатия. Самой частой причиной пареза стопы является: поражение нервного корешка L5 и диабетическая нейропатия. Гораздо реже к «свисанию стопы» приводит атрофированная мышца.
Симптомы пареза стопы
«Степаж» или «петушиная походка» — это явные признаки нарушения работы периферической нервной системы. Помимо них к симптоматике можно отнести:
- атрофию мышц;
- невозможность произвести сгибательные, разгибательные действия;
- онемение, покалывание в области стопы.
Диагностика пареза стопы
На приеме у врача оценивается общая клиническая картина, проводятся тесты на тыльное сгибание. Для постановки диагноза, этого достаточно, но чтобы назначить правильное лечение следует выявить первопричину такого состояния. Для этих целей производится диагностика при помощи УЗИ, УЗДГ, МРТ, МРН, ЭМГ и т. д.
Лечение пареза стопы
В зависимости от того насколько выражена нестабильность стопы, требуется разный подход для терапии и компенсации состояния. Как правило, лечение проходит консервативно, то есть без операции. Но в случае ее острой необходимости, следует выбирать только опытного врача с большой практикой в области хирургии стопы. Таким специалистом является доктор Прайзер, руководитель отделением хирургии кисти и стопы в клинике Агаплезион, Гамбург.
Традиционное лечение пареза сводится к восстановлению нервного импульса и улучшению трофики тканей. Для этих целей используют массаж и ЛФК, а так же вспомогательные средства реабилитации, например ортез-стоподержатель.
Существует ярко выраженная патология, при которой не имеются возможности полностью восстановить функцию подъема стопы. В этом случае на помощь придут технические средства реабилитации, к которым относятся ортезы. Цель этих средств восстановительной медицины — оказать помощь пациенту в целях увеличения подвижности. Ортез поддерживает конечность, стабилизирует тело в целом, способствует физиологическому функционированию конечности.
Ортез на стопу делает походку более уверенной, исключает случайное спотыкание и падение. Он участвует в движении на стадии переноса ноги, поднимая стопу. Применение такого средства возможно не только в тяжелых случаях, но и при классической реабилитации для большей комфортности и улучшения результатов.
Ортезы Оттобок отличаются высокими показателями функциональности и привлекательным дизайном. Компания являются ведущей на рынке протезирования и ортезирования, так как за каждым изделием стоит многолетний опыт, современные технологии и профессионализм врачей-ортопедов и физиотерапевтов. π
“foot drop” – это невозможность поднять стопу из-за мышечной слабости, пареза или паралича мышц.
Свисание стопы – это неспособность к произвольному тыльному разгибанию стопы и отведения кнаружи латерального края стопы и, следовательно, поднятию стопы в фазе переноса конечности при ходьбе. Свисание стопы характеризуется волочением ноги (стопы), частым спотыканием или перонеальной походке, и в начале фазы опоры шлепанием об пол стопой. Все в совокупности приводит к ухудшению качества ходьбы, снижению безопасности, ограничивает мобильность, увеличивает риск падения и энергетические затраты при ходьбе.
Свисающая стопа обычно вызывается повреждением областей нервной системы, контролирующих тыльное разгибание стопы и отведение кнаружи латерального края стопы. Падение стопы может быть вызвано нарушением работы центральных или периферических нервов и часто встречается при различных неврологических диагнозах, включая инсульт, рассеянный склероз (РС), травмы головного мозга (ТГМ), повреждения спинного мозга (ПСМ), церебральный паралич (ЦП) и периферическую невропатию.
Традиционно отвисание стопы любой этиологии лечат пассивной поддержкой (фиксацией стопы) посредством голеностопного ортеза (ГО или ГСО). Это устройство, обычно изготавливаемое из пластика, проходит под стопой и по задней поверхности лодыжки для обеспечения пассивного тыльного разгибания стопы и отведения кнаружи латерального края стопы. ГСО являются простыми устройствами, они доступны по относительно низкой цене, но обладают многими недостатками и ограничениями. Пассивная поддержка тыльного разгибания стопы и отведения кнаружи латерального края стопы не способствует активному использованию остаточной или восстанавливающийся функции, а также ограничивает диапазон движений голеностопного сустава. Помимо этого, ГО/ГСО могут быть неудобными, объемными или, при плохом подборе, создавать области давления и повреждения тканей. Многие пациенты находят ГСО неудобными или не эстетичными и отказываются от их использования.
Сам по себе диагноз “foot drop” не являются болезнью, а является лишь следствием многих повреждающих факторов влияющих на состояние здоровья человека и способствующих проявлению нарушения движения в голеностопном суставе. Свисающая или падающая стопа – это невозможность поднять стопу ноги из-за мышечной слабости, пареза или паралича мышц и нервов, которые ответственны за поднятие стопы. Существуют три основные причины ослабления нервов или мышц, которые могут привести к падению стопы:
1. Травма нерва. Малоберцовый нерв – это нерв, который сообщается с мышцами, которые поднимают стопу. Повреждение малоберцового нерва является одной из причин падения стопы. Нерв выходит из задней части колена и выходит на переднюю часть голени близко прилегая к поверхности, что делает его легко уязвимым. Повреждение малоберцового нерва может быть вызвано спортивными травмами, хирургическими вмешательствами, или даже при родах.
2. Поражение мышц. Расстройство, которое приводит к медленному ухудшению состояния и ослабеванию мышц, также может привести к свисанию стопы. Такие расстройства могут включать в себя мышечную дистрофию, боковой амиотрофический склероз (болезнь Лу Герига, Шарко) и полиомиелит.
3. Неврологические расстройства ЦНС, травмы мозга и спины. Неврологическое нарушение очень часто приводят к состоянию, при котором стопа свисает. Неврологические нарушения могут включать инсульт, рассеянный склероз, церебральный паралич и другие более редкие заболевания.
Проявления и лечение синдрома отвисающей стопы
Содержание:
 Синдромом отвисающей стопы либо отвисающая стопа сочетание специфических проявлений, отражающихся по типу расстройства походки вследствие отсутствия возможности нормально поддержать голеностоп в необходимой позиции во время совершения двигательных актов (ходьбы).
Синдромом отвисающей стопы либо отвисающая стопа сочетание специфических проявлений, отражающихся по типу расстройства походки вследствие отсутствия возможности нормально поддержать голеностоп в необходимой позиции во время совершения двигательных актов (ходьбы).
Патогенетический механизм
Подобная невозможность удержать стопу образуется на фоне слабости, ниперраздражительности либо повреждения малоберцового нейрального пучка, в т.ч. и седалищного, либо паралича мышечных групп в передней голени. Следует отметить, что отвисшая ступня выступает проявлением несколько сложного патпроцесса, а не самостоятельным диагностической единицей.
Самое яркое проявление имеет место именно при хождении больного. В результате неспособности либо частичной способности подтянуть пальцы нижних конечностей или поднять ступню при шагании, человек вынужден высоко приподнимать колено для предотвращения волочения опущенной стопы по поверхности пола.
Все это создает специфичность походке, а последняя выглядит грациозной, похожей на ходьбу обученных лошадей под названием «степпаж».
Синдром отвисающей стопы бывает временным либо постоянным, это соответствует миослабости либо природы паралича. Также патология бывает односторонней или формироваться на двух.
Этиологические сведения
Патпроцесс может сформироваться самостоятельным образом, вследствие какого-то травмирования спинномозговой ткани, трансформации анатомической структуры нижних конечностей, влияния химических веществ на организм, либо патологии крупных нейропучков. Из ядов преимущественно подобное дисфункционирование могут вызвать ФОСы, часто используемые как пестициды и химическое оружие.
Подобное химическое отравление способно привести к последующим нейродегенеративным нарушением – фосфорорганическая индуцированная отсроченная полиневропатия. Оно ведет к утере функциональных способностей мото-сенсорных характеристик нервного пучка, а это и выступает причинным базисом отвисшей стопы на фоне нейрологического дисфункционирования.
Дополнительно имеется несколько патологий, приводящих к отвисанию ступни:
- Грыжевые выпячивания межпозвоночных дисков в поясничной части позвоночного столба.
- Стенозирование спинномозгового канала.
- Спондилодез.
- Нарушение целостности позвонков с непосредственным влиянием на спинномозговую ткань.
- Перелом малоберцовой кости.
- Инсультное состояние.
- Атаксия Фридрейха.
- Церебральный паралич.
- Боковое амилотрофическое склерозирование.
- Рассеянный склероз.
- Дистрофический процесс в мышцах.
- Спастическая параплегия наследственного генеза.
Упомянутый синдром может сформироваться вследствие хирургического вмешательства по эндопротезированию ТБС либо коленного связочного аппарата в процессе реконструирования колена.
Но, невзирая на достаточно большой перечень вероятных причинных факторов развития патологии, патпроцессы в позвоночной зоне в комплексе с воздействием на спинномозговую ткань, выступают самой распространенной причиной.
Клиническая картина и диагностирование
- Синдром конской стопы называется так вследствие вынужденной особенной походки больного, именуемую в конной дрессуре как степпаж. В период ходьбы, пациенты с таким диагнозом не способны поднимать ступню, которая пребывает в состоянии расслабления в плюсневом суставном состоянии.
Чтобы исключать волочение по земле, больные выше приподнимают ногу и больше производят сгибание в коленном суставе. Еще зачастую человеку приходится приподниматься на цыпочках на противоположной ноге, аналогично в период подъема по лестничному маршу, а это сильнее проявляет видимость степпажа.
Также поврежденная стопа часто чрезмерно вывернута в наружную сторону, что позволяет избежать излишнего подъема бедренной части.
- Другое патсостояние под названием «дизестезия ног» представляет собой болевое нарушение ощущений в подошвенной зоне, может проявляться подобной походкой. Вследствие выраженного болевого синдрома, который вызван даже минимальным давлением на подошвенную поверхность, больной ходит подобно походке босиком по раскаленному песку.
Патпроцесс создает невозможность совершения хождения на каблуках, потому в случае увеличения нагрузки на переднюю зону ступни (аналогично при каблуках) больной не способен будет оторвать ее от поверхности пола.
Именно на подобном методе основывается простой тест, при помощи которого возможно выявить не только присутствие патологии, но и ее степень тяжести. Последняя оценивается по специальной шкале: наиболее низшая точка – 0, соответствует полному параличу стопы, а наиболее высокая – 5, соответствует сохраненной мобильности.
Имеются и иные пробы, помогающие выявить основную этиологию заболевания. Они предусматривают визуальное обследование (МРТ, рентгендиагностика), посредством которого можно провести оценку окружающих структур.
Самой частым этиофактором развития патпроцесса выступает поражение позвоночного столба. Абсолютно все больные с переломом, грыжевым выпячиванием либо иными заболеваниями позвоночника страдают синдромом конской ступни. Подобное явление с дисиннервированием на среднем отделе седалищного и малоберцового нервных пучков.
Терапевтическая тактика
 Вся тактика лечения построена на устранении первопричины – патологического состояния, приведшего к синдрому (патологии позвоночника). В качестве лечебного устройства назначается ортез для ступни — стоподержатель.
Вся тактика лечения построена на устранении первопричины – патологического состояния, приведшего к синдрому (патологии позвоночника). В качестве лечебного устройства назначается ортез для ступни — стоподержатель.
Обувь пациента по индивидуальному заказу оснащается специальным подпружиненным базисом для предотвращения отвисания стопы во время передвижения.
Функциональное электрическое стимулирование представляет собой влияние несильным импульсным электротоком с целью стимулирования нейральной системы ноги.
Парез стопы
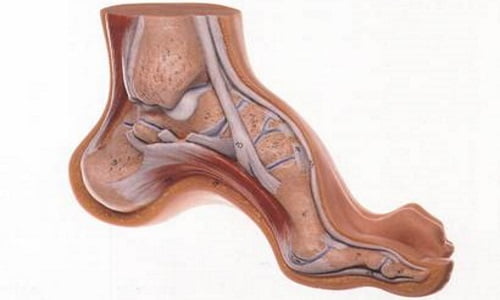



Все знают, что наибольшая нагрузка в теле человека на протяжении всей жизни ложится на кости скелета. Естественно, основную роль в этом играет позвоночник, но не стоит забывать, что следующими в списке по нагрузке на костные структуры стоят стопы.
По статистике человек преодолевает пешком, в среднем, около 200 километров, при этом огромная нагрузка ложится именно на ноги человека, в основном на стопы. Различают множество патологий, связанных с патологией стоп. Одной из более заметных и проблемных является парез стопы.
Парез стопы. Виды, причины и факторы риска
Парез стопы – выраженная слабость мышц голени и стопы. Это дефект, при котором стопа не поднимается в полной мере и может волочится или шлёпать по земле при ходьбе. Его также называют: «конской стопой», «висящей стопой» или «паралич топы».
Парез стопы – не является самостоятельным заболеванием, а лишь признаком патологии в нервной, мышечной или костной структуре.
Выделяют одно- и двусторонний парез стопы.
Дальнейшая классификация разделяет парез стопы по причине возникновения и градации силы.
Среди причин, которые могут привести к парезу стопы, выделяют:
- Грыжа межпозвоночных дисков (чаще поясничного отдела осложненные давлением на спинной мозг или нервные корешки).
- Повреждение малоберцового нерва.
- Травма или заболевания повреждающие седалищный нерв.
- Патология пояснично-крестцового нервного сплетения.
- Синдром конского хвоста (поражение нервных корешков внутри спинного канала).
- Травмы спинного и головного мозга.
- Заболевания спинного и головного мозга (полиомиелит, онкологические поражения, острые нарушения мозгового кровообращения).
- Генетически обусловленные патологии нервной системы (невральная амиотрофия и наследственная невропатия)
По слабости сокращения мышц стопы выделяют:
- 0 степень – сокращение при нагрузке на стопу (норма).
- 1 степень – сокращение при небольшой нагрузке на стопу.
- 2 степен – сокращение, направленное на преодоление силы тяжести.
- 3 степен – незначительное сокращение (без преодоления силы тяжести).
- 4 степен – подергивания мышц («дрожащее» сокращение).
- 5 степен – полное отсутствие сокращений (паралич).
Учитывая, что нерв, который контролирует подъем стопы, проходит близко к поверхности кожи с внешней стороны стопы, тогда любое сдавление нерва можно распознавать как фактор риска развития пареза стопы.
К таким можно отнести: привычка скрещивать ноги (нога на ногу), длительное стояние на коленях, сидение на корточках, гипсовые повязки.
Симптомы пареза стопы


Как говорилось выше, основной симптом при парезе стопы – висячая шлепающая или «петушиная» походка. Человеку, страдающему этой патологией необходимо высоко поднимать ногу или подтягивать её по земле. Из-за пареза мышц разгибателей стопа не поднимается вверх и происходит выгибание больше чем на 80%.
К сопутствующим жалобам при парезе стопы относят:
- Боль в стопе с чувством покалывания или онемения
- Нарушение сгибания стопы
- Нарушение чувствительности на тыльной и подошвенной стороне стопы
- Атрофия мышц нижней конечности (при межпозвоночных грыжах и нарушении функции центральной нервной системы)
Диагностика пареза стопы
В постановке диагноза очень важную роль играет осмотр врача невропатолога. Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Но, не забывайте, в 95% случаев парез стопы лишь симптом основного заболевания, которое привело к данным нарушения.
Для уточнения диагноза необходимо использовать полный спектр лабораторных и инструментальных методов обследования.
К таким относят общий клинический анализ крови, биохимический анализ крови, электромиографию, магнитно-резонансную томографию и магнитно-резонансную нейрографию.
Лечение
Парез стопы, причиной которого является сдавление корешков спинного мозга лечится только оперативным путем. Лишь после декомпрессии спинномозгового корешка возможно восстановить функцию стопы в полном объеме.
Если причина не в воздействии на спинной мозг и спинномозговые корешки, тогда приступают к консервативному лечению. Стоит заранее себя настроить на продолжительность восстановления. Лечение консервативными методами в среднем проходит 4-6 недель.
К консервативным методам лечения относят лечебную физкультуру и гимнастику, внутрисуставные и паравертебральные медикаментозные блокады, витамины группы В.
Из физиопроцедур отлично себя зарекомендовали амплипульс терапия, лечебные массажи, мануальная терапия, ударно-волновая терапия и иглорефлексотерапия.
Прогноз и профилактика


К основным методам профилактики относят умеренные физические нагрузки, избегание травм позвоночника и нижних конечностей, модификация образа жизни. Ежегодные профилактические осмотры у врачей .
Прогноз пареза стопы на прямую зависит от первоначальной причины. При нарушениях, связанных с травмой или повреждением нерва парез стопы поддается лечению и функции восстанавливаются в полном объеме.
В случаях, когда парез стопы связан с заболеванием нервной системы и заболевание прогрессирует, полного восстановления достичь сложнее, но, за частую, это никак не сказывается на продолжительности жизни.