Подошвенный нерв стопы
Невралгия Мортона — и стопы болят и пальцы ног «гудят»
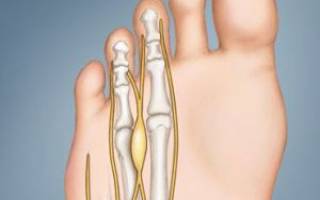
 Невралгия Мортона (периневральный плантарный фиброз) — заболевание, распространенное во всем цивилизованном мире. Оно сопровождается болевыми ощущениями, вызванными неестественным уплотнением нерва стопы.
Невралгия Мортона (периневральный плантарный фиброз) — заболевание, распространенное во всем цивилизованном мире. Оно сопровождается болевыми ощущениями, вызванными неестественным уплотнением нерва стопы.
Большая часть больных — представительницы слабого пола. Это связано с постоянным хождением на длинных каблуках. Гораздо реже с соответствующими симптомами в поликлинику обращаются мужчины.
Очаг заболевания располагается между четвертым и третьим пальцами стопы. Несмотря на такую локализацию, нерв поражается частично, с одной стороны. Двустороннее воспаление проявляется крайне редко.
Провоцирующие факторы
Невринома Мортона развивается под воздействием определенных внешних и внутренних факторов. Среди наиболее распространенных причин следует выделить следующие:
- Избыточный вес. Эта причина является самой распространенной, так как на нижние конечности постоянно оказывается избыточное давление и происходит регулярное пережатие нервов, что и приводит к развитию невралгии Мортона.

- Травмы и ушибы различного характера.
- Также негативно отражаются инфекционные заболевания, приобретшие хронический характер.
- Плоскостопие. Многие ошибочно полагают, что данная патология не влечет серьезных последствий, но она является начальным этапом многих серьезных болезней. Болезнь Мортона относится к ним.
- Регулярное ношение обуви с длинными каблуками. Это в свою очередь влечет деформацию костей. Воспаление нервов — это одно из последствий.
- Тесная обувь. При её постоянном ношении происходит сдавливание волокон нервов. Это может сопровождаться постоянными болями и невралгией.
- Опухоль ступней.
- Перегрузки ног. При длительном нахождении в стоячем положении стопы испытывают неестественные перегрузки, которые влекурт множество различных заболеваний.

Высокие каблуки и неудобная обувь — прямой путь к невралгии подошвенного нерва
Характерные проявления
Первые стадии развития заболевания редко сопровождаются существенными изменениями в состоянии здоровья. Неприятные ощущения становятся заметны спустя несколько недель. После появления болезни неприятные ощущения проявляются при сдавливании межпальцевой области.
Для невриномы Мортона характерны следующие симптомы:
- острые боли и зуд между четвертым и третьим пальцами;
- слабое покалывание в пальцах ног;
- непреодолимый дискомфорт при хождении и беге;
- ослабление чувствительности в области четвертого и третьего пальца;
- онемение и отек всей стопы;
- резкие боли, переходящие в пальцы или стопы.
 Описанные признаки могут утихать со временем и проявляться лишь через несколько лет. Болезнь может находиться в спящем режиме, но это не означает, что она исчезла полностью.
Описанные признаки могут утихать со временем и проявляться лишь через несколько лет. Болезнь может находиться в спящем режиме, но это не означает, что она исчезла полностью.
Резкие боли проявляются лишь при использовании длинных каблуков. Если надевать обувь на плоской подошве, то боли моментально утихнут.
Чем дольше откладывается лечение, тем интенсивнее симптоматика. Если лечение затягивается слишком сильно, то боли будут сохраняться, независимо от используемой обуви.
Постановка диагноза
Диагностические процедуры назначаются врачом в том случае, если пациент обращается с соответствующими жалобами.
Доктор проводит осмотр больного и опрос. В процессе сбора анамнеза выясняется, какого типа обувь предпочитает носить пациентка или пациент, с какой частотой на ноги дается нагрузка, были ли воспаления конечностей ранее, уточняется информация о всевозможных травмах и ушибах.
Проанализировав результаты опросов лечащий врач назначает необходимые процедуры.
Чтобы удостовериться в правоте установленного диагноза медицинский работник производит осмотр стоп. Он подразумевает детальный осмотр мест, в которых болевые ощущения достигают критической отметки.
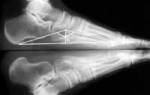
Если врач не удостоверился в наличии невралгии, то он назначает магнитно-резонансную томографию или рентген.
Для обнаружения очага заболевания применяют анестезию. Она замораживает стопу, но при этом сохраняется тактильное восприятие на пораженных участках.
Основная проблема заключается в сложности диагностики невриномы Мортона, так как основная симптоматика схожа с прочими заболеваниями стоп.
Комплекс лечебных процедур
Существуют два различных подхода к лечению плантарного фиброза. Выбор метода зависит от запущенности и сложности конкретного случая.
Консервативное лечение
Основная суть — отказ от хирургического вмешательства.
В первую очередь предусматривается значительное снижение нагрузки на стопы и облегчение их работы. Данный подход целесообразен на начальных этапах развития заболевание. Если помощь компетентного специалиста не была получена вовремя, то хирургическая операция становится единственным и обязательным путем решения проблемы.
Если же проведение операции невозможно или нежелательно по ряду причин, то рекомендуется прибегнуть к консервативным методам, которые включают следующий комплекс процедур:
- использование комфортной обуви с подошвой без каблуков;

- ношение специализированных ортопедических стелек;
- применение приспособлений, разделяющих пальцы, что позволит исключить возможность деформации пальцев и стопы в целом;
- исключение нагрузок на стопы, так необходимо свести к минимуму время, проводимое в стоячем положении;
- рекомендуется использовать ортопедическую обувь, корректирующую поверхность стопы в соответствии с индивидуальными особенностями;
- регулярный массаж стоп.
Если использовать данный комплекс, то болевой синдром исчезнет через несколько месяцев. Нередко консервативные методы не оказывают должного влияния и боли становятся более интенсивными. В таком случае целесообразно применять обезболивающие средства.
Для подавления боли применяют следующие препараты:
Среди преимуществ консервативного подхода к лечению невриномы Мортона стоит выделить:
- отсутствие периода восстановления;
- исключены болезненные ощущения, которые характерны в послеоперационный период;
- лечение проводится без нарушения привычного графика, не требуется изменять сложившийся ритм жизни, так как нет необходимости регулярно посещать лечащего врача.
Среди недостатков стоит отметить следующие:
- длительность лечения;
- данный способ требует больших финансовых вложений в сравнении с хирургическим;
- возможны побочные эффекты от применения различных лекарственных препаратов, нарушается работа органов пищеварительного тракта и сердечнососудистой системы;
- самый важный минус — нет гарантии, что терапия будет успешной.
Хирургический подход
Операция проводится в том случае, если консервативные меры не принесли желаемого результата.
Применяются три методики вмешательства:
- обычное удаление;
- перелом кости, проводимый искусственно;
- удаление воспаленной зоны нерва и части мышц.
Среди достоинств оперативного разрешения следует отметить:

Место разрезов после проведенной операции
- низкие денежные затраты;
- эффективность;
- длительное восстановление;
- в первое время будут неприятные ощущения во время ходьбы.
Если лечение не будет начато своевременно, то болевые ощущения могут усилиться, а воспаление распространиться еще сильнее. На последних стадиях операция является обязательным аспектом лечения.
Превентивные мероприятия
Рекомендуемые профилактические меры:
- ношение комфортной обуви;
- профилактика плоскостопия;
- использование расслабляющих ванн для ступней;
- регулярный массаж ног;
- контроль веса тела.

От таких каблуков стоит отказаться
Соблюдение данных советов позволит избежать болезненного лечения и длительного периода восстановления.
Неврома стопы
Неврома стопы представляет болезненное состояние подошвенного нерва, возникающее при разрастании соединительной ткани в результате механического воздействия. Первые симптомы недуга определяются болевыми ощущениями, как результат зажима нерва при сдавливании костями третьего и четвёртого пальцев стопы разросшейся ткани или опухоли. Болезнь получила несколько названий, включая наименование неврома Мортона.
Причины заболевания
Неврома возникает и развивается по многим причинам:
- Основная – хождение в узкой обуви, когда происходит сдавливание тканей и нервных волокон.
- Постоянное ношение обуви с высокими каблуками либо высокой танкеткой – дополнительная причина возникновения невромы.
- При физическом недостатке в виде поперечного плоскостопия происходит постоянное давление на нерв, результатом становится синдром Мортона.
- Предпосылкой появления болезни становятся травмы, гематомы и инфекционные заболевания ног, особенно хронические.
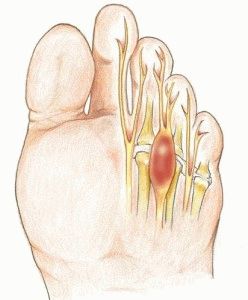
Признаки болезни и их диагностика
Как прочие заболевания, неврома стопы лучше лечится, если симптомы выявить и диагностировать на ранней стадии. Ощущение онемения, жжения и ноющей боли в области пальцев ног – первые признаки воспаления неврита подошвенного нерва (одно из названий болезни).
На начальной стадии, после лёгкого массажа и облегчающих компрессов либо ванночек, признаки со временем исчезают, под воздействием уже известных причин возникают вновь, более усугублённые и болезненные, независимо от качества и удобства обуви.
Первое обследование и выявление повреждённого участка осуществляется с помощью пальпации. Параллельно врач проводит опрос пациента с уточнением причин и времени начала болезненных ощущений. Для точного диагноза, исключая перелом или артрит, имеющий похожие симптомы, применяются глубокие исследования с применением рентгена, магнитно-резонансной томографии и ультразвука.

Новым методом выявления болезни считается компьютерное исследование походки, которая под влиянием боли приобретает характерные изменения.
Методы воздействия на болезнь
Для избавления от болезни Мортона проводят лечение несколькими методами, включая хирургический и консервативный.
Консервативное лечение оказывается эффективным, если проводится на начальной стадии. Оно заключается в уменьшении нагрузки на стопу, смене обуви на удобную, в улучшении условий работы, исключающих долгое хождение, применении ортопедических стелек и супинаторов. Стельки выполняют несколько функций: при использовании стопа получает меньшую нагрузку, устраняется давление костей на воспалённый нерв, тормозя развитие болезни. Со стельками улучшается циркуляция крови в стопе, ношение исправляет походку. Применение стелек строго индивидуально и заказывать их желательно немедленно после установления диагноза.
При консервативном лечении регулярно делается лечебный массаж, проводятся ультразвуковые, парафиновые физиотерапевтические процедуры. Одновременно используют обезболивающие и противовоспалительные медикаменты (анальгетики, кортикостероиды), которые в сложных случаях вводят в неврому вместе с гормональными препаратами. Однако подобное лечение способно оказать отрицательное воздействие на прочие органы.
Хирургический метод медики предлагают, если консервативный и народные средства не принесли положительных результатов. Лечение предусматривает процедуру, во время которой неврома удаляется из больной ноги либо осуществляют иссечение поражённой области, приводя к онемению и избавлению от боли.
В отдельных случаях прибегают к радикальному методу – искусственному перелому кости, после вмешательства проводят процедуру смещения головки четырёхплюсневой кости. Метод исключает возникновение рубцов, но реабилитационный период намного длиннее.
Лечение организуется способом, заключающимся в расширении пространства возле воспалённого нерва. При этом не возникает онемения, разрешено ступать на ногу уже через сутки. Потом нагрузки постепенно усиливаются, с обязательным использованием специальных стелек.
Народные средства как помощь традиционной медицине
Наряду с традиционными методами при болезни Мортона проводят лечение средствами народной медицины. Чаще методы используют на начальной стадии для устранения боли либо в совокупности с хирургическим и консервативным методами.
- Эффективны компрессы с полынью. Перетёртую в кашицу горькую полынь прикладывают к подошве в месте воспаления с помощью марлевой салфетки, прибинтовывают.
- Действенным народным средством считается мазь, в состав которой входит свиной жир и поваренная соль, в пропорции столовая ложка соли на 100 граммов жира. Применяя средство, требуется быть осторожным, во избежание ожога.


Используя рецепты народной медицины, нельзя забывать, что в большинстве случаев способы подходят для профилактических мероприятий. Если болезнь получила развитие, обращение к врачам должно стать обязательным, во избежание тяжёлых осложнений.
Способы предотвращения болезни
Профилактика заболевания намного легче, чем лечение. Чаще воспаление подошвенного нерва стопы возникает у женщин, достигших пятидесятилетнего возраста. Чтобы подобного избежать, требуется в первую очередь обратить внимание на обувь, которую они носят. Желательно приобретать туфли с широким носком, на низком каблуке или танкетке.
У спортсменов, состязающихся в беге или спортивной ходьбе на длинные дистанции, происходит постоянная нагрузка на стопы, результатом нередко становится неврома. Спортивная обувь должна подбираться тщательно,не быть тесной. Показано применять специальные стельки, накладывать бинты на область возникновения боли, если появляются начальные симптомы болезни Мортона. После вынужденной длительной ходьбы требуется обязательно сделать облегчающие ванночки, компрессы, массирующие упражнения с использованием лечебных мазей.
Если болевые симптомы отсутствуют, желательно после больших нагрузок на стопы, при ощущении усталости, сделать ванночку с ромашкой и морской солью.
Как бы легко не переносились признаки болезни, если улучшение не наблюдается, требуется обязательно обратиться к врачу, не предаваться самолечению. В противном случае ситуация закончится тяжёлыми последствиями, вплоть до хирургического вмешательства, за которым следует длительный реабилитационный период, отказ от красивой и элегантной обуви, неудобства при ходьбе.
ТОПОГРАФИЯ СТОПЫ
Стопа – дистальный отдел нижней конечности. Ее верхняя граница проходит через верхушки лодыжек. На стопе выделяют подошву стопы и область тыла стопы.
Послойное строение подошвы стопы
Кожа малоподвижна, утолщена, особенно на пяточном бугре, в области головок плюсневых костей и по латеральному краю стопы. Соединительнотканными перегородками она связана с подошвенным апоневрозом. Ее иннервируют латеральный и медиальный подошвенные нервы. Подкожная клетчатка плотная, имеет ячеистое строение.
Собственная (подошвенная) фасция в среднем отделе подошвы формирует утолщение – подошвенный апоневроз. По сторонам от него фасция становится тоньше и прикрепляется к костям предплюсны, а дистальнее – к 1-й и 5-й плюсневым костям. В области плюсны апоневроз расщепляется на 4-5 ножек, прикрывающих сухожилия сгибателей пальцев. В дистальном отделе стопы в апоневрозе есть отверстия. Они заполнены жировой клетчаткой и сообщаются со средним фасциальным ложем подошвы. От подошвенного апоневроза отходят две межмышечные перегородки. Медиальная перегородка идет к пяточной, ладьевидной, медиальной клиновидной и 1-й плюсневой костям; латеральная соединяет апоневроз с 5-й плюсневой костью. Между перегородками, подошвенным апоневрозом и подошвенной межкостной фасцией, покрывающей подошвенные межкостные мышцы, находятся медиальное, среднее и латеральное фасциальные ложи.
Одна из функций мышц стопы – поддержание сводов стопы, лежащих в четыре слоя (табл. 3).
Вдоль межмышечных перегородок в среднем ложе между 1-м и 2-м мышечными слоями (поверхностное клетчаточное пространство) проходят латеральный и медиальный сосудистонервные пучки. В их состав входят медиальная и латеральная подошвенные артерии (ветви задней большеберцовой артерии), одноименные вены, медиальный и латеральный подошвенные нервы (ветви большеберцового нерва).
Латеральная подошвенная артерия непосредственно продолжается в глубокую подошвенную дугу. На уровне основания 5-й плюсневой кости эта артерия отклоняется в медиальную сторону, проходит между косой головкой мышцы, приводящей большой палец стопы, и межкостными мышцами, а в первом межплюсневом промежутке анастомозирует с глубокой подошвенной ветвью из тыльной артерии стопы. От глубокой подошвенной дуги начинаются подошвенные плюсневые артерии (их продолжением являются общие подошвенные пальцевые артерии).
Медиальное (большого пальца)
Мышца, отводящая большой палец стопы
Короткий сгибатель пальцев
Мышца, отводящая мизинец стопы
Сухожилие длинного сгибателя большого пальца стопы
Квадратная мышца подошвы, сухожилия длинного сгибателя пальцев и червеобразные мышцы
Короткий сгибатель большого пальца стопы и косая головка мышцы, приводящей большой палец стопы
Поперечная головка мышцы, приводящей большой палец стопы
Короткий сгибатель мизинца стопы
Три подошвенные и четыре тыльные межкостные мышцы, сухожилие длинной малоберцовой мышцы
Медиальная подошвенная артерия – меньшая из двух конечных ветвей задней большеберцовой артерии, кровоснабжает кожу медиального края стопы, мышцы большого пальца и ана- стомозирует с 1-й подошвенной плюсневой артерией.
Медиальный подошвенный нерв иннервирует мышцы медиального и среднего лож (мышцу, отводящую большой палец стопы, медиальную головку короткого сгибателя большого пальца стопы, короткий сгибатель пальцев, две медиальные червеобразные мышцы), кожу подошвенной поверхности первых трех пальцев и медиальной стороны 4-го пальца.
Латеральный подошвенный нерв иннервирует остальные мышцы стопы (квадратную мышцу стопы, мышцы мизинца, две латеральные червеобразные мышцы, межкостные мышцы, мышцу, приводящую большой палец стопы, латеральную головку короткого сгибателя большого пальца стопы), кожу подошвенной поверхности мизинца и латеральной стороны 4-го пальца.
Кости предплюсны, плюсны, лежащие между ними, межкостные мышцы покрывает подошвенная межкостная фасция.
В состав предплюсны входят семь костей: таранная, пяточная, ладьевидная, кубовидная и три клиновидные (медиальная, латеральная и промежуточная). Таранно-пяточно-ладьевидный и пяточно-кубовидный суставы объединяются под общим названием поперечный сустав предплюсны (сустав Шопара (Chopart)). Верхний край пяточной кости соединен с заднелатеральным краем ладьевидной кости и тыльной поверхностью кубовидной кости с помощью раздвоенной связки. Она называется ключом сустава Шопара, так как только ее рассечение приводит к широкому расхождению суставных поверхностей при операции вычленения стопы в данном суставе. Еще одним возможным местом вычленения стопы с сохранением ее опорной функции является сустав Лисфранка (Lisfranc). Этим названием объединяются все предплюсне-плюсневые суставы. Ключ сустава Лисфранка – медиальная межкостная клиноплюсневая связка, соединяющая медиальную клиновидную кость с основанием 2-й плюсневой кости.
Кости стопы лежат не в одной плоскости, в результате чего на подошве формируются один продольный и два поперечных свода. Латеральная часть продольного свода стопы образована пяточной, кубовидной, 4-5-й плюсневыми костями и выполняет опорную функцию. Медиальная часть продольного свода стопы состоит из таранной, ладьевидной, трех клиновидных и 1-3-й плюсневых костей. Она выполняет рессорную функцию. Дистальный поперечный свод стопы образован плюсневыми костями; проксимальный формируют кости предплюсны. Своды стопы укрепляют связки и сухожилия мышц. При ослаблении укрепляющего аппарата стопа уплощается, в результате чего развивается продольное, поперечное или комбинированное плоскостопие.
Подошвенная пяточная боль
Боль в подошвенной части пятки может быть вызвана синдромом пяточной боли, повреждением плантарной фасции, атрофией жировой подушки, стрессовым повреждением (перелом) пяточной кости, проксимальным плантарным фасцитом, дистальным плантарным фасцитом, плантарным фиброматозом, тендинитом сухожилия длинного сгибателя большого пальца, опухолью пяточной кости, сдавлением нерва или повреждением.
Синдром пяточной боли (с пяточной шпорой или без)
Наиболее общая причина – воспаление проксимальной порции плантарной фасции. Это частое условие, которое может случиться в любом возрасте, чаще от 40 до 60 лет, у мужчин и женщин одинаково. Обе стопы поражаются в 15% случаев. Частые причины: повышение активности, длительное стояние, недавнее увеличение веса, ожирение.
Мягкие ткани, окружающие подошвенную верхушку пятки включают в себя гладкую кожу, покрывающую фиброзно-жировую подушку, глубоко под которой лежит плантарная фасция.
Кожа и жировая подушка приспособлены для трения и ударов. Плантарная пяточная подушка – пористая, пронизанная сеткой с фиброэластичными перегородками и содержит подкожный жир. Наиболее глубокая часть перегородок сливается с глубокими фиброзными структурами, которые лежат на подошвенной верхушке пятки. Поверхностная часть перегородки смешивается с поверхностной фасцией. Такое строение позволяет поглощать ударные силы от земли величиной до двойного веса тела, которые случаются при ударе пяткой о землю. Пяточная подушка примерно 18 мм толщиной у взрослых, чаще немного толще у мужчин, атрофируется с возрастом, при ревматоидных заболеваниях и при заболеваниях периферических сосудов.
Плантарная фасция (плантарный апоневроз) является жесткой многослойной неэластичной фиброзной пластинкой, состоящей из коллагена 1го типа. Он треугольный по форме с вершиной, направленной проксимально. Вершина происходит (исходит) от медиальной части бугристости пяточной кости, где наиболее глубокие волокна сливаются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
В области метатарзофалангеальных суставов плантарная фасция разделяется на 5 пучков, каждый пучок далее делится на поверхностную и глубокую части:
Поверхностная часть идет вертикально до соединения с более глубокими слоями дермы плантарной кожи, которая покрывает метатарзофалангеальные области. Самые глубокие слои каждого из 5 пучков расщепляются на медиальную и латеральную порции, которые окружают оболочки сухожилий сгибателей пальцев, и внедряются в дорсальный периост в основании проксимальных фаланг. Благодаря этому механизму плантарная фасция находится под напряжением, всякий раз, когда пальцы разгибаются или сгибаются в плюснефаланговых суставах, сохраняя потенциальную энергию и способствуя механизму лебедки в поздней стадии опоры: центр гравитации тела смещается вперед через перенос тела стопой, стопа начинает ре-супинацию и плюснефаланговые суставы начинают разгибаться. Повышение напряжения в неэластичной плантарной фасции тянет подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, увеличивая высоту продольного свода и переводя стопу из мобильного адаптера на ригидный уровень.
Патология
Продолжающаяся и непрерывная тракция плантарной фасции вызывает воспаление, отек и боль, особенно в месте ее прикрепления в медиальной части бугра.
• Нормальная пронация связана со снижением высоты медиального продольного свода и относительным удлинением стопы.
• Чрезмерная пронация является компенсацией варуса заднего отдела стопы, мобильной полой стопы и аномалий нижней конечности. Когда пронация чрезмерна, относительное удлинение стопы при переносе веса подвергает плантарную фасцию постоянному напряжению в течение всей фазы опоры и увеличивает растяжение составных частей.
• Недостаточная пронация происходит в случаях некомпенсированного варуса заднего отдела стопы и фиксированной полой стопы. Отсутствие нормальной пронации в середине фазы опоры означает, что плантарная фасция находится под постоянным напряжением весь период опоры из-за механизма лебедки.
• Ожирение усиливает любую тенденцию к повышению напряжения в месте начала фасции, обостряя влияние патомеханических факторов и увеличивая силы компрессии на жировую подушку пятки.
• Уменьшение толщины и упругости подушки с возрастом, при сосудистых и ревматических заболеваниях ведет к болям и образованию шпоры или биомеханических аномалий.
Считается, что повторение чрезмерных напрягающих сил создается при ходьбе или стоянии, это вызывает изменение в фасции в виде острого или хронического воспаления. Если воспаление затрагивает всю фасцию , говорят о плантарном фасците, если только пятку, то о пяточной боли. Хроническое воспаление включает некроз коллагена, ангиофибробластную дисплазию (чрезмерный рост локальной фиброзной ткани и кровеносных сосудов), хондроидную метаплазию (трансформация в ткань, похожую на хрящевую) и возможно кальцификацию, особенно в точке начала. В некоторых случаях, первая ветвь латерального плантарного нерва, известного как нерв Бакстера, может ущемляться фиброзной тканью.
Там, где воспаление затрагивает периост медиальной части пяточного бугра, возникает энтезопатия (внедрение связки или фасции в костную поверхность называется энтензис).
Натяжение пяточного периоста коротким сгибателем пальцев и проксимальной частью плантарного апоневроза стимулирует образование новой кости в этой точке, формируется шпора. В начале формирования пяточная шпора очень болезненна, позже становится асимптоматической, т.к. снижается тракционная сила плантарного апоневроза. 16% людей со шпорой не имеют болей, 50 % людей с болями в пятке не имеют шпоры.
Клиническая картина
Постепенное усиление болей в медиальной части пятки, часто иррадиирует в медиальную часть свода. В анамнезе нет травмы. Боль описывается как сильная или острая, усиливается при переносе веса, особенно с утра. Обычно боль постепенно уменьшается при ходьбе, усиливаясь к вечеру, возвращается после отдыха или периода без нагружения весом. Такой парадокс боли объясняется комбинацией эффекта аккумуляции воспалительного отека и внезапной тракции, приложенной к воспаленной плантарной ткани при переносе веса. Постепенное снижение начальной боли при ходьбе связано с дисперсией отека «массажным» эффектом ходьбы.
При осмотре часто выявляется тугость ахилла, вследствие близости анатомической связи пяточного сухожилия и подошвенной фасции. Врач может вызвать боль, вызывая растяжение подошвенной фасции одной рукой посредством пассивного разгибания, или дорсифлексии , пальцев в плюснефаланговых суставах, при этом пальпируя вдоль медиального пучка плантарной фасции пальцем другой руки от дистальной части к проксимальной. Исследователь нажимает непосредственно на начало плантарного апоневроза с медиальной стороны пяточного бугра. Пациент отмечает боль в этом месте.
Диффдиагноз синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, когда наблюдается отек и воспаление в центре подошвенной пяточной области.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Нейропатия от сжатия (ущемления, компрессии), вызывает отраженную боль в пятке. Волокна корешка нерва S1 травмируются соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматоидные болезни: в 1м из 50 случаев РА отмечается плантарная энтезопатия и пяточная боль.
Другие причины плантарной пяточной боли.
Подпяточный бурсит. Так же известен как «пятка полицейского», описан как причина плантарной пяточной боли. Это врожденная или приобретенная бурса в поверхностных плантарных пяточных тканях, симптомы воспаления схожи.
Нейропатия при сдавлении. Сдавление медиального пяточного нерва или первой ветви латерального плантарного нерва могут вызвать упорную боль в пятке. Боль локализуется медиально, острая, как электрическая, может иррадиировать вверх по нижней конечности. Чрезмерная пронация стопы вызывает повторяющуюся микротравму, хронический фиброз нерва и парестезии. В острых случаях требуется хирургическая декомпрессия и иссечение.
Радикулопатия корешка S1. Проксимальная компрессия S1 может вызвать отраженную боль в месте распространения медиального плантарного нерва.
Лечение подошвенной пяточной боли.
Лечение состоит в устранении причин, снижении боли, разрешения механических и других патологий.
Различные консервативные меры позволяют в 4х из 5 случаев достигнуть полного восстановления через 6-9 мес. Упорные боли в одном случае из 5.