Болят кости стопы ног почему
Болят кости стопы ног почему
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Почему ноют ступни ног
Самые распространенные причины ноющих ступней:

Причинять боли в стопе могут следующие проблемы со здоровьем:
- травма стопы;
- резко увеличенная нагрузка на ноги;
- перонеальный тендинит;
- пяточная шпора;
- подагра, артрозы, артриты;
- вальгусная деформация;
- тарзальная коалиция;
- проблемы с сосудами.
Современная медицина объединяет суставные боли и боли в костях в единую группу под названием ревматических. В данную группу входят воспалительные и дистрофические заболевания.
Другие причины
Приступая к лечению, определяют причину. После диагностики переходят к терапии заболевания. Способ лечения определяет лечащий врач. Причины боли на сгибе стопы:



Нередко боли в стопе связаны с кожными патологиями, которые, кроме боли, могут носить зудящий характер, вызывать отеки, синяки и нагноения. Так, ступня может болеть при наличии мозолей, «натоптышей», при развитии пяточной шпоры.
Еще одна причина боли – это родинка. Как известно, родинка может подвергаться травмированию, расчесыванию, все эти факторы приводят к тому, что она начинает болеть.
Если родинка расположена на подошве, то вызвать боль может ношение неудобной обуви, потение ноги. В любом случае родинка не должны быть расчесана, а если сильно беспокоит, то нужно обратиться к врачу, который даст заключение – удаляема ли родинка.
Нередко ломота в мышцах присутствует при воспалении во внутренних органах. Несмотря на то, что, к примеру, пневмония легких поражает органы дыхания, высокая температура и воспаление (легочный характер) могут вызвать боль в мышцах, соответственно и в стопе.
Стоит заметить, что пневмония легких является причиной многих осложнений, поэтому ее не нужно переносить на ногах, а следует обратиться к врачу. Вызывает ломоту в суставах и мышцах не только пневмония легких, но и грипп, ротавирусная инфекция, ОРВИ и просто высокая температура тела.
При появлении боли в стопе, которая не проходит со временем, нужно посетить врача, при необходимости сделать рентген и пройти лечение, ведь ранняя диагностика имеет большое значение в будущем лечении.
Подобранная терапия после обследования позволит замедлить течение болезни, связанное с появление боли на правой ноге.
Если стопа болит лишь в определенной ограниченной зоне, то причины также могут быть самыми разными. Чтобы точнее определить характер заболевания и поставить диагноз, применяют ощупывание стопы методом надавливания кончиком пальца в типичных местах.
Это растяжение фасции – то есть соединительной ткани, расположенной в зоне стопы. Боль присутствует в пятке, а также в области свода стопы. При отсутствии лечения пятка деформируется, в результате развивается пяточная шпора.
Воспаление подошвенной фасции вызывает чувство боли в своде ступни или в области пятки. Особенно сильно болит стопа при ходьбе с утра, когда человек только встал с постели.
Важно!Если натяжение связки фасции в районе пяточной кости происходит длительное время, то может развиться осложнение – пяточная шпора. Это костный выступ, который трудно поддается лечению, поэтому имеет смысл лечить функциональные нарушения в связках до развития серьезных последствий.
Пяточная шпора – довольно часто встречающееся заболевание, при котором болят стопы ног и ступни. В районе прикрепления сухожилия образуется костный вырост, который приводит к болезненным явлениям в подошве стопы. Причины наростов на пяточной кости – чрезмерное натяжение сухожилия.
17 Лечение
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?



Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения.
При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку.
Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию.
Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Если заболевание позволяет избежать использования лекарственных средств, обратитесь к народным. Народные рецепты борются с проблемами на ранних стадиях. Из народных средств рекомендуются:
- Использование контрастного душа;
- Компрессы на пораженную поверхность с кусочками льда;
- Ванны с морской солью;
- Самомассаж низа ноги с использованием масел;
- Растирание конечностей с применением свиного жира или камфорного масла;
- Примочки из хрена или картофеля, предварительно растерев в кашицу;



Удачный физиотерапевтический метод — ударно-волновая терапия. Болезненная точка лечится звуковой волной. Преимуществом является использование метода для людей любых категорий. Не несет противопоказаний. Результат заметен уже после нескольких сеансов.
Если боль на сгибе стопы, изначально требуется лед. Проведите процедуру в первые 48 часов. Возьмите кусок льда, сделайте массаж стопы. Спустя 2 дня холод замените теплом. Грелку на низ ноги прикладывайте не более 10 мин.
Если боли появились в стопе после физических нагрузок, без применения лекарств не обойтись. Начинайте с обезболивающих препаратов. Сначала подойдут таблетки, потом инъекции. Для местного использования на пораженные части, возможно нанесение мазей. Средства втирать до полного впитывания.
- Иммобилизация конечности (применяется практически всегда, вне зависимости от причины).
- Прием обезболивающих и кальцийсодержащих препаратов.
- Компрессы.
- Ванночки.
- Физиотерапия.
- Лечебная физкультура.
- Нанесение мазей.
- Хирургическое вмешательство.
Причины болей в костях и суставах самые различные, потому для правильного лечения стоит провести полную диагностику состояния организма больного. После определения локализации боли, уточнения причин врачом назначается лечение.
Методы и способы лечения могут сильно варьироваться от тяжести заболевания и локализации ломоты и болей.
Медикаментозное лечение. Назначается при любыхзаболеваниях опорно-двигательного аппарата.При даннойтерапии пациенту назначают:
- нестероидные противовоспалительные препараты- Метиндол, Аэртал, Пироксикам, Мелоксикам;
- хондропротекторы для питания костной ткани — Терафлекс, Дона, Артра;
- обезболивающие — Диклофенак, Кетопрофен, Ибупрофен;
- витамины ;
- препараты для улучшения кровообращения — Флекситал, Пентоксифиллин;
- для устранения неприятных симптомов используют таблетки, мази и кремы — Финалгон, Вольтарен, Долгит.
Первая помощь
Самое простое, что можно сделать, когда болят ступни ног – это сесть на стул, поднять ноги и заняться упражнениями, разминающими пальцы ног. Это улучшит в них циркуляцию крови. После чего, оставаясь в сидячем положении, положить ноги под углом и на полчаса расслабиться.


Еще один способ – обтирать стопы и лодыжки влажным полотенцем, в которое помещены кубики льда. Завернуть в полотенце несколько кубиков, а затем тереть себе лодыжки, стопы в течение 2-3 минут. Лед уменьшает воспаление и снимает боль. Вытерев ноги, можно смочить их одеколоном.
Боль в костях стопы
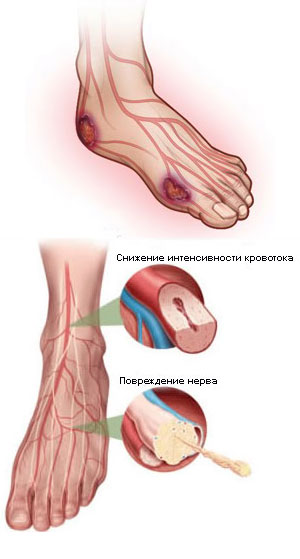
Боль в костях стопы – это распространенная жалоба пациентов, которая может указывать как перегрузки ног, так и на острые или хронические заболевания опорно-двигательного аппарата, системы кровообращения или эндокринные патологии. Естественными причинами появления болей могут служить изменения погодных условий, недостаток белковой пищи, ношение стягивающей одежды или неудобной обуви. В этих случаях боли носят разовый характер и устраняются при изменении образа жизни. При постоянном дискомфорте и болевых ощущениях в стопе необходимо обратиться к специалисту (ортопеду, ревматологу, эндокринологу или сосудистому хирургу), они могут быть признаком воспаления суставов, нарушения обмена веществ, травматических повреждений.
Причины
- Чрезмерные нагрузки. При интенсивной ходьбе, беге, силовых или гимнастических тренировках на стопы приходятся значительные нагрузки. Трение и механическое давление приводит к систематической микротравматизации костей, хрящевая ткань истирается, в результате нарушаются нормальные процессы амортизации и появляются болезненные ощущения.
- Плоскостопие. Наличие этого дефекта приводит к неправильному распределению нагрузки на стопу, смещению мелких суставов, защемлению нервных и сосудистых сплетений. Чем больше деформирована стопа, тем сильнее изменены кости, выражен спазм мышц и связок.
- Возрастные изменения. Дегенеративные процессы в костной и мягких тканях стопы провоцируют истирание хрящевых поверхностей и нарушение кровообращения. Это приводит к тому, что при ходьбе резко увеличивается давление на стопу и любые движения ей вызывают неприятные болезненные чувства.
- Инфекции вирусного и бактериального происхождения. Боли при них объясняются токсическим воздействием на костную систему продуктов жизнедеятельности патогенной микрофлоры.
- Нехватка кальция в организме. Наблюдается при плохом питании, длительных голоданиях, вегетарианстве.
- Гиповитаминоз витамина Д. Дефицит этого витамина замедляет усвоение кальция в организме, что активизирует процесс размягчения твердых тканей и обуславливает болевой синдром.
- Гиповитаминоз витамина В1. Заболевание протекает с поражением нервных волокон, поэтому проявляется болями, жжением и чувством онемения во всем теле и в конечностях.
- Бесконтрольный прием лекарственных средств, неблагоприятным образом влияющих на костно-мышечную систему.
- Острые и хронические болезни суставов. При бурсите (поражении суставной сумки), лигамените (патологии связочного аппарата), артрите (воспалении суставов) боли могут иррадиировать в основание или пальцы стопы.
- Пяточная шпора. Нарастание и обызвествление подошвенной фасции приводит к сильнейшим болям во время ходьбы.
- Травмы и посттравматические симптомы. Ушибы, растяжения, переломы вызывают отек и появление интенсивных болевых ощущений.
- Новообразования. Их распространение поражает нормальные структуры и вызывает постоянный болевой симптом.
- Болезни крови. Патологии костного мозга приводят к появлению постоянного дискомфорта и болей в костях, в том числе и в стопах.
- Остеомиелит. Заболевание сопровождается выраженными болями по ходу пораженных костей.
- Туберкулез и сифилис. Эти инфекции часто протекают с изменениями в костной ткани, ее дистрофиями и деформациями.
- Остеопороз. Боли при нем обусловлены разрушением костей.
- Артроз. Эта патология костной системы с образованием остеофитов (наростов), которые раздражают нервы и вызывают воспаление мягких тканей стопы.
- Обменные и эндокринные нарушения, вызывающие сбои в усвоении и распределении кальция, фосфора в организме.
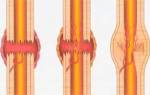
- Варикоз. Эта патология венозной системы провоцирует появление стойких застойных явлений, болей и отечности в стопе.
Дополнительные симптомы
Клинические признаки некоторых болезней, сопровождающихся болями в стопе:
- Травматические повреждения. При ушибах и переломах выражен отек мягких тканей, может появится подкожная обширная гематома (синяк). При ушибах боль выражена меньше, чем при переломах. Последние могут вызывать интенсивные болевые ощущения (вплоть до шока) с одновременным появлением патологической подвижности в стопе и сильным кровотечением (при открытой форме).
При малейшем подозрении на перелом стопу нужно зафиксировать шиной. Если есть открытые раны, перебинтовать конечность и срочно отправить пострадавшего в ближайшее медицинское учреждение (травмпункт или хирургический стационар). - При опухолях на ранних этапах беспокоят общие симптомы: слабость, падение работоспособности и аппетита, похудание. Затем появляются постоянные боли, частые подъемы температуры до 37 градусов и выше, хрупкость костей, нарушения амплитуды движений в пораженной конечности.
- Лейкозы. Боли при них ноющие и постоянные, сопровождаются выраженной слабостью, обморочными состояниями, увеличением печени и селезенки, а также характерными изменениями в формуле крови (увеличение лейкоцитов, падение гемоглобина, ускорение СОЭ).
- Остеомиелит. Эта патология проявляется болями при любой физической активности пациентов с нагрузкой на конечности, местными признаками с покраснением и отеком кожи, образованием на ее поверхности свищей, а также истончением и ломкостью костей, лихорадкой с высокими показателями.
- Патологии паращитовидных желез, с усиленной выработкой паратгормона, протекают с дистрофическими изменениями в костях, нарушениями работы внутренних органов и нервной системы.
- Облитерирующий атеросклероз. Заболевание характеризуется: необратимыми изменениями в сосудах (сужением их диаметра), появлением чувства “ползанья мурашек”, болезненными ощущениями в стопе, развитием перемежающейся хромоты.
Диагностика
Для определения причины болей в стопе важно выявить фоновое заболевание, для этого применяются:
- лабораторные исследования крови (общий, развернутый, на сахар, на холестерин, на антитела к инфекциям, на уровень гормонов);
- инструментальные (рентген, КТ, УЗИ, МРТ).
Лечение
Для лечения каждого заболевания, сопровождающегося болью в костях стопы, требуется комплексная терапия.
- Воспалительные болезни лечатся при помощи нестероидных средств (Диклофенака, Ортофена, Кеторола, Найса и т.д.) При выявлении возбудителей показано лечение антибиотиками широкого спектра действия (Супраксом, Цефтриаксоном и др.)
- Дегенеративные заболевания хорошо поддаются терапии хондропротекторами (Терафлексом и аналогами), физиопроцедурами (электрофорезом, ультразвуком, магнитотерапией, грязевыми обертываниями, радоновыми ваннами и т.д.), ЛФК, иглоукалыванием, гирудотерапией.
- При гиповитаминозах нужна коррекция питания, прием витаминов.
- Эндокринные и обменные нарушения требуют применения заместительной терапии.
- Опухоли лечат химиотерапией, цитостатиками или удаляют их хирургическим путем.
В случаях естественных причин возникновения болей в стопе нужно:
- пересмотреть свою систему питания, ввести продукты животного происхождения, отказаться от строгих диет;
- полноценно отдыхать и дозировать нагрузки, носить удобную одежду и обувь;
- консультироваться с врачом при необходимости длительного приема препаратов, имеющих негативное побочное действие на костную систему;
- укреплять организм с помощью физической активности, закаливания.
Романовская Татьяна Владимировна
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Болят кости стопы ног почему
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Почему ноют ступни ног
Самые распространенные причины ноющих ступней:



Причинять боли в стопе могут следующие проблемы со здоровьем:
- травма стопы;
- резко увеличенная нагрузка на ноги;
- перонеальный тендинит;
- пяточная шпора;
- подагра, артрозы, артриты;
- вальгусная деформация;
- тарзальная коалиция;
- проблемы с сосудами.
Современная медицина объединяет суставные боли и боли в костях в единую группу под названием ревматических. В данную группу входят воспалительные и дистрофические заболевания.
Другие причины
Приступая к лечению, определяют причину. После диагностики переходят к терапии заболевания. Способ лечения определяет лечащий врач. Причины боли на сгибе стопы:



Нередко боли в стопе связаны с кожными патологиями, которые, кроме боли, могут носить зудящий характер, вызывать отеки, синяки и нагноения. Так, ступня может болеть при наличии мозолей, «натоптышей», при развитии пяточной шпоры.
Еще одна причина боли – это родинка. Как известно, родинка может подвергаться травмированию, расчесыванию, все эти факторы приводят к тому, что она начинает болеть.
Если родинка расположена на подошве, то вызвать боль может ношение неудобной обуви, потение ноги. В любом случае родинка не должны быть расчесана, а если сильно беспокоит, то нужно обратиться к врачу, который даст заключение – удаляема ли родинка.
Нередко ломота в мышцах присутствует при воспалении во внутренних органах. Несмотря на то, что, к примеру, пневмония легких поражает органы дыхания, высокая температура и воспаление (легочный характер) могут вызвать боль в мышцах, соответственно и в стопе.
Стоит заметить, что пневмония легких является причиной многих осложнений, поэтому ее не нужно переносить на ногах, а следует обратиться к врачу. Вызывает ломоту в суставах и мышцах не только пневмония легких, но и грипп, ротавирусная инфекция, ОРВИ и просто высокая температура тела.
При появлении боли в стопе, которая не проходит со временем, нужно посетить врача, при необходимости сделать рентген и пройти лечение, ведь ранняя диагностика имеет большое значение в будущем лечении.
Подобранная терапия после обследования позволит замедлить течение болезни, связанное с появление боли на правой ноге.
Если стопа болит лишь в определенной ограниченной зоне, то причины также могут быть самыми разными. Чтобы точнее определить характер заболевания и поставить диагноз, применяют ощупывание стопы методом надавливания кончиком пальца в типичных местах.
Это растяжение фасции – то есть соединительной ткани, расположенной в зоне стопы. Боль присутствует в пятке, а также в области свода стопы. При отсутствии лечения пятка деформируется, в результате развивается пяточная шпора.
Воспаление подошвенной фасции вызывает чувство боли в своде ступни или в области пятки. Особенно сильно болит стопа при ходьбе с утра, когда человек только встал с постели.
Важно!Если натяжение связки фасции в районе пяточной кости происходит длительное время, то может развиться осложнение – пяточная шпора. Это костный выступ, который трудно поддается лечению, поэтому имеет смысл лечить функциональные нарушения в связках до развития серьезных последствий.
Пяточная шпора – довольно часто встречающееся заболевание, при котором болят стопы ног и ступни. В районе прикрепления сухожилия образуется костный вырост, который приводит к болезненным явлениям в подошве стопы. Причины наростов на пяточной кости – чрезмерное натяжение сухожилия.
17 Лечение
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?



Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения.
При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку.
Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию.
Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Если заболевание позволяет избежать использования лекарственных средств, обратитесь к народным. Народные рецепты борются с проблемами на ранних стадиях. Из народных средств рекомендуются:
- Использование контрастного душа;
- Компрессы на пораженную поверхность с кусочками льда;
- Ванны с морской солью;
- Самомассаж низа ноги с использованием масел;
- Растирание конечностей с применением свиного жира или камфорного масла;
- Примочки из хрена или картофеля, предварительно растерев в кашицу;



Удачный физиотерапевтический метод — ударно-волновая терапия. Болезненная точка лечится звуковой волной. Преимуществом является использование метода для людей любых категорий. Не несет противопоказаний. Результат заметен уже после нескольких сеансов.
Если боль на сгибе стопы, изначально требуется лед. Проведите процедуру в первые 48 часов. Возьмите кусок льда, сделайте массаж стопы. Спустя 2 дня холод замените теплом. Грелку на низ ноги прикладывайте не более 10 мин.
Если боли появились в стопе после физических нагрузок, без применения лекарств не обойтись. Начинайте с обезболивающих препаратов. Сначала подойдут таблетки, потом инъекции. Для местного использования на пораженные части, возможно нанесение мазей. Средства втирать до полного впитывания.
- Иммобилизация конечности (применяется практически всегда, вне зависимости от причины).
- Прием обезболивающих и кальцийсодержащих препаратов.
- Компрессы.
- Ванночки.
- Физиотерапия.
- Лечебная физкультура.
- Нанесение мазей.
- Хирургическое вмешательство.
Причины болей в костях и суставах самые различные, потому для правильного лечения стоит провести полную диагностику состояния организма больного. После определения локализации боли, уточнения причин врачом назначается лечение.
Методы и способы лечения могут сильно варьироваться от тяжести заболевания и локализации ломоты и болей.
Медикаментозное лечение. Назначается при любыхзаболеваниях опорно-двигательного аппарата.При даннойтерапии пациенту назначают:
- нестероидные противовоспалительные препараты- Метиндол, Аэртал, Пироксикам, Мелоксикам;
- хондропротекторы для питания костной ткани — Терафлекс, Дона, Артра;
- обезболивающие — Диклофенак, Кетопрофен, Ибупрофен;
- витамины ;
- препараты для улучшения кровообращения — Флекситал, Пентоксифиллин;
- для устранения неприятных симптомов используют таблетки, мази и кремы — Финалгон, Вольтарен, Долгит.
Первая помощь
Самое простое, что можно сделать, когда болят ступни ног – это сесть на стул, поднять ноги и заняться упражнениями, разминающими пальцы ног. Это улучшит в них циркуляцию крови. После чего, оставаясь в сидячем положении, положить ноги под углом и на полчаса расслабиться.



Еще один способ – обтирать стопы и лодыжки влажным полотенцем, в которое помещены кубики льда. Завернуть в полотенце несколько кубиков, а затем тереть себе лодыжки, стопы в течение 2-3 минут. Лед уменьшает воспаление и снимает боль. Вытерев ноги, можно смочить их одеколоном.
Заболевания и травмы костей ступни
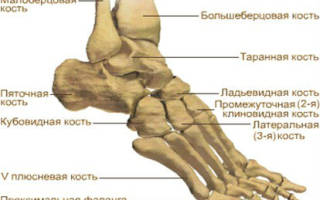
Многие люди задаются вопросом, когда болят кости стопы ног: почему возникает данный симптом? Болеть ступня, особенно, ее кости, может по разным причинам: начиная от травмы кости, заканчивая патологиями костной ткани. Разберем подробнее каждую из причин.
Почему возникает боль?
К основным причинам, которые вызывают боль в костях конечности, можно отнести: перелом и вывих плюсневой кости, вальгус головки плюсневой кости, пяточная шпора на кости, артрит костей стопы.
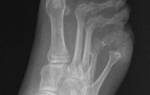
Перелом и вывих плюсневой кости
Если имела место травма, боль в верхней части стопы может указывать на перелом или вывих плюсневых костей (кости). Не редко перелом плюсневых костей охватывает и клиновидный отдел.
Получить перелом кости плюсны можно при ДТП, падении с высоты, падении тяжелого предмета на конечность, а также при остеопорозе, когда кость значительно ослаблена и очень хрупкая. Кроме травматического вида травмы существует и усталостный перелом, который происходит в результате интенсивных и продолжительных нагрузок на конечность.
Симптомы травмы плюсневой кости довольно выражены. Так, сразу после травмирования начинает болеть кость стопы, при чем боль распространяется полностью на всю поверхность ступни. Усиление боли наблюдается при нагрузке. Совместно с таким симптомом можно наблюдать отечность, а также гематому, которая при несвоевременной попытке устранения может распространиться на большую область стопы. Боль и отек вызывают ограничение подвижности конечности.
И перелом, и вывих плюсневой кости можно диагностировать лишь на основании полученного снимка рентгена. Облучение проводят в боковой и прямой проекциях. Если врач сомневается в точности поставленного диагноза, рентген проводят повторно через 2 недели. Особенно это необходимо при усталостном переломе, когда еще не произошло срастание кости. Также врач может назначить КТ и МРТ.
Если имеет место перелом кости, первая помощь заключается в ограничении любых нагрузок и подвижности поврежденной конечности. Чтобы устранить боль и отек, а также гематому, необходимо приложить холод к поврежденному месту. Целесообразно проводить данную процедуру лишь на протяжении первых двух суток после получения перелома. Также для уменьшения отека и ограничения подвижности стопы ее необходимо забинтовать эластичным бинтом, но не сильно туго.
По прибытии в лечебное учреждение врач осматривает поврежденную стопу и, если имеется смещение отломков, производит их сопоставление, после чего накладывает гипс. Травма без смещения не требует наложения гипса. В этом случае будет достаточно избегать наступания на стопу, применяя костыли для ходьбы.
Если говорить о вывихе плюсневых костей стопы, данная травма происходит очень редко. Различают полный и неполный вывих. В первом случае происходит смещение всех костей плюсны, а во втором – отдельной кости данного отдела стопы. Кроме боли в плюсневых костях наблюдается их деформация, укорочение стопы и ее расширение в носовой части.
При вывихе плюсневых костей стопы лечение состоит в их вправлении, а также в наложении гипсовой повязки вплоть до коленного отдела. Гипс снимают через 8 недель, после чего лечащий врач назначает проведение физиотерапии и лечебной физкультуры.
Вальгус головки плюсневой кости
Вальгусная постановка стопы – болезнь, при которой происходит деформация первого пальца в области плюснефалангового сустава и его отклонение в сторону соседних пальцев. Основная причина данного явления – недостаточность соединительной ткани. Также вальгус может возникать при систематическом хождении в неудобной обуви, включая модели на каблуках, а также при имеющихся врожденных деформациях ступни.
При таком заболевании возникает боль в зоне первого пальца и в плюсневых костях стопы, которая может усиливаться во время нагрузки и ходьбы. В состоянии покоя, как правило, боль исчезает. В результате сдвига первого пальца на соседние пальцы, выступает косточка у его основания. Нога при этом выглядит распластанной. Может даже образоваться отечность в области плюснефалангового сустава.
Диагностировать воспаление в данной области можно на основании результатов рентгена. Также учитывают выраженность артрозных изменений. Артроз в том случае выражается в сужении щели сустава, деформации площадки и краевых разрастаниях. Некоторые случаи требуют проведения МРТ и КТ.
К сожалению, устранить воспаление безоперационным методом невозможно. Но, если обнаружить заболевание на ранней стадии, можно попробовать консервативное лечение. Лечебный комплекс в этом случае состоит в приеме средств, устраняющих боль и влияющих на прогрессию болезни. Так, чтобы уменьшить боль, рекомендован прием противовоспалительных и согревающих мазей.
Немедикаментозными методами лечения считаются:
- Устранение излишних килограммов массы тела для уменьшения давления на стопы.
- Оптимизация нагрузок (выполнение упражнений для укрепления мышц и связок и т. д.).
- Ношение ортопедической обуви для устранения чрезмерного давления на поврежденный отдел.
- Использование специальных вкладышей между 1 и 2 пальцами стопы для предотвращения дальнейшей деформации.
Если консервативное лечение неэффективно, назначают операцию, которая может проводиться на мягких тканях или на самой кости. Не редко проводят и комбинированную операцию, затрагивая и кости, и мягкие ткани.
Операция на мягких тканях эффективна лишь в том случае, если болезнь протекает на начальном этапе. Основной целью такого вмешательства считается восстановление равномерности тяги отводящей и приводящей мышц.
Шпора пяточной кости
Пяточная шпора – болезнь, которая сопровождается болями в нижней области пятки, вызванными дегенеративным изменением в подошвенной фасции. Боль возникает вследствие травматизации мягких тканей, которые окружают кость пятки, и костного разрастания на ней. Причинами возникновения заболевания считаются постоянные нагрузки на стопу, лишний вес, артрит, подагра и плоскостопие.
Самый первый симптом, который возникает на начальном этапе развития заболевания – боль в нижнем отделе пятки (на подошве), которая усиливается при попытке ходьбы, а также по утрам, когда человек встает с кровати. Иными словами, — стартовая боль, которая с расхождением человека исчезает, но вечером возникает с новой силой.
Боль является причиной изменения походки, ведь происходит перенос центра тяжести с пятки на переднюю часть стопы. Довольно часто это приводит к поперечному плоскостопию. Визуальные изменения при заболевании отсутствуют.
Чтобы поставить окончательный диагноз, врач проводит следующую диагностику:
- личный опрос, в ходе которого изучают все жалобы больного;
- рентген предполагаемого места образования шпоры;
- проведение мер, направленных на выяснение либо опровержение присутствия иного заболевания, которое может сопровождаться болью в пятке.
Лечиться от пяточной шпоры необходимо комплексно, применяя как физиотерапию, так и специальные приспособления для разгрузки пятки. Физиотерапия необходима для того, чтобы избавиться от воспалительного процесса и размягчить шпору. Также необходимо лечение кортикостероидами, которые вводят местно. Если же все вышеперечисленные методы не приносят желаемого выздоровления, необходима операция, в ходе которой удаляют костный нарост.
Остеопороз костей стопы
Данное заболевание – следствие потери массы кости, что сопровождается ее истончением. При поражении остеопорозом стопы, она теряет свою плотную структуру, что может привести к перелому костей. Причины следующие:
- развитие остеопороза вследствие возрастных изменений в организме;
- при недостаточном содержании кальция в организме;
- при злоупотреблении алкоголем и курением;
- после травмы конечности;
- как следствие лишнего веса;
- если человек ведет сидячий образ жизни.
Заболевание в области стопы начинает развиваться без явных симптомов. При этом заподозрить недуг удается уже на второй или даже на третьей стадии. Первым симптомом выступает пронизывающая боль, которая усиливается с каждым днем. Ее усиление происходит в момент движения стопы, а на последних стадиях – и в состоянии покоя.
Постановка диагноза основана на результатах анализов, рентгенограммы, денситометрии. Только после проведения данной диагностики врач назначает лечение. Так, при запущенной стадии недуга и нестерпимой боли необходимо лечение с применением анальгетиков. Чтобы уменьшить риск получения травмы, включая перелом, не рекомендовано нагружать ступни во время процесса лечения. Также рекомендован прием препаратов с содержанием кальция и витамина D и потребление продуктов, в которых данные витамины содержатся в достаточном объеме.
Кроме медикаментов показана восстановительная гимнастика, физиотерапия (применение прогреваний и электростимуляции). Данные процедуры разрешены лишь в стадию ремиссии и назначаются строго лечащим врачом по его усмотрению.
Как предотвратить патологии костей стопы
Для этого необходо ограничивать ношение неудобной обуви (и обуви на каблуках), а перед выполнением упражнением стопы необходимо размять. Занятия спортом должны проводиться в специальной обуви, которую менять рекомендовано каждые 6 месяцев. Необходимо давать стопам отдых, особенно, если профессия человека связана с длительным стоянием или ходьбой. Нужно заниматься активный спорт: бег, плаванье, велоспорт, лыжи, а также ходьбой по неровной поверхности.
И, конечно же, чтобы предотвратить травмирование костей стопы, необходимо быть аккуратным в любой жизненной ситуации.