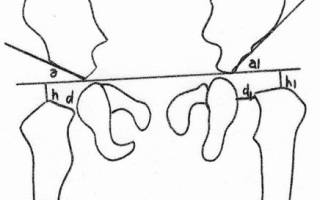
Угол виберга
Симптомы врождённой дисплазии тазобедренных суставов
Наиболее вероятными признаками врожденной дисплазии тазобедренных суставов у детей первого года жизни являются: наружная ротация и укорочение нижних конечностей, асимметрия складок на бедре, ягодицах и в подколенной области, симптом выстояния большого вертела, симптом несимметричного разведения бедер, симптом чрезмерного разведения бедер, увеличение объема ротационных движений, симптом соскальзывания, симптом неисчезающего пульса. С ростом ребенка отмечается расстройство походки, при вывихе бедра – хромота, раскачивание туловища, «утиная походка», положительный симптом Дюшена-Тренделенбурга.
Большую помощь в диагностике врожденной патологии тазобедренных суставов у детей первого года жизни оказывает схема Хильгенрейнера, линии Омбредана, Шентона.
В 1925 году H. Hilgenreiner определил расстояние от латерального выступа шейки бедренной кости до горизонтальной линии, соединяющей оба
Y-образных хряща (h), которое в норме равно 10 мм (рис. 24). Расстояние между медиальным выступом шейки бедра и седалищной костью (d) в норме составляет 5 мм. Угол, образованный горизонтальной линией, соединяющей оба
Y–образных хряща, и линией, идущей вдоль края впадины (угол вертлужной впадины и ацетабулярный индекс) в норме у детей первого года жизни равен 25 о .
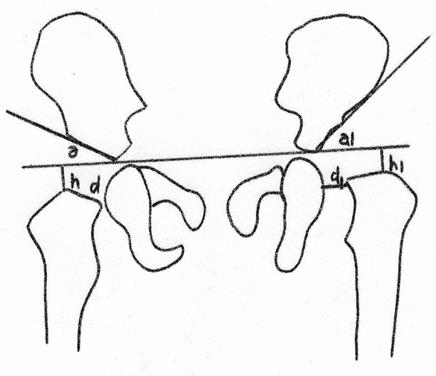
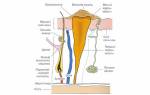
Рис. 23. Схема Хильгенрейнера (описание в тексте).
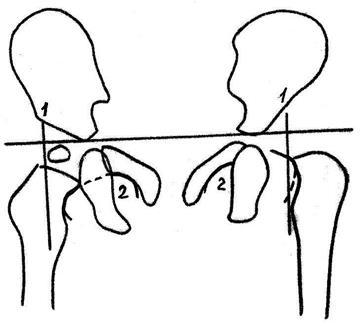
Рис.24. Схема проведения линий Омбредана и Шентона.
Линия Омбредана – перпендикуляр, опущенный из самого наружного края вертлужной впадины на горизонтальную линию, соединяющую оба
Y-образных хряща (рис.23). Пересекая горизонтальную Y-линию, он делит тазобедренный сустав на четыре части. В норме ядро окостенения головки бедра определяется в нижнем внутреннем квадранте, при вывихе бедра – в наружном квадранте над горизонтальной Y-линией. До появления ядра окостенения головки бедра (в норме определяется в возрасте от 3 до 6 месяцев) за ориентир принимается медиальный выступ шейки бедра. В норме он помещается в нижнем внутреннем квадранте, в случае вывиха – в нижнем наружном.
Линия Шентона – в норме дугообразная линия, образованная нижним краем шейки бедра и верхним краем запирательного отверстия (рис.25). В случае подвывиха или вывиха шейка бедра смещается кверху, дугообразная линия прерывается.

Рис.25. Оси и углы таза.
Для дифференцирования таких нарушений анатомического соотношения сустава, как вывих, подвывих и децентрация головки бедренной кости, используется направленность механической оси шейки бедра. В норме продольная ось последней направлена на Y-образный хрящ или медиальную четверть крыши впадины. Направленность оси на медиальную половину крыши характерна для децентрации головки в пределах вертлужной впадины, направленность на латеральную половину свидетельствует о подвывихе бедра, а за пределы крыши – о полном вывихе. Числовым выражением изменения направленности оси шейки бедра служит угол децентрации, или эпифизарный угол (рис.3, угол а).
Оценку проксимального отдела бедренной кости проводят по форме головки, величине ее коэффициента, шеечно-диафизарному и эпидиафизарному углам. Головка бедренной кости нормального тазобедренного сустава имеет круглую форму, появляется в возрасте 3-6 месяцев, коэффициент головки (КГ) определяется отношением высоты головки к диаметру и в норме равен 1.
На рентгенограмме в переднее – задней проекции определяют проекционный шеечно-диафизарный угол (ШДУ), который образован пересечением продольных осей шейки и диафиза (рис.3, угол б) и эпидиафизарный угол (ЭДУ), образованный пересечением продольных осей эпифиза и диафиза (рис.3,
угол в), а также угол наклона крыши вертлужной впадины, или ацетабулярный индекс, образованный пересечением линий, одна из которых соединяет
Y-образные хрящи обеих впадин, а другая идет от верхнего края крыши к центру Y-образного хряща (АИ, рис.3, угол г); угол вертикального наклона вертлужной впадины – латерально открытый угол, образованный с помощью двух линий, одна из которых проводится от самой латеральной точки вертлужной впадины до нижней точки «фигуры слезы», вторая соединяет нижние точки «фигуры слезы» обеих впадин (УВНП, рис.3, угол д); угол Альсберга (УА), который является показателем расположения ростковой зоны и образуется при пересечении оси диафиза бедра с линией Омбредана-Перкинса, проведенной по ростковой зоне (рис.3, угол е).
Взаиморасположение вертлужной впадины и проксимального отдела бедренной кости характеризовали следующие индексы стабильности: угол вертикального соответствия шейки – угол, заключенный между осью шейки и нижним отрезком касательной ко входу в вертлужную впадину и открытый книзу (УВСш, рис. 25, угол ж), угол вертикального соответствия эпифиза – угол, заключенный между осью эпифиза и нижним отрезком касательной ко входу в вертлужную впадину и открытый книзу (УВСэ, рис.25, угол з), угол Виберга – угол, образованный пересечением двух линий, идущих из центра головки бедра, одна из которых проходит через латеральную точку крыши впадины, другая – по направлению продольной оси тела человека (УВ, рис.25, угол и).
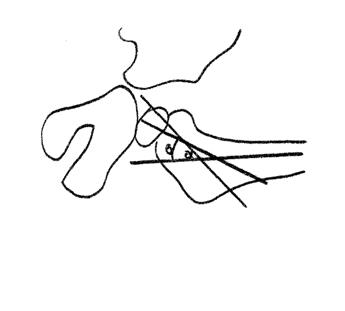
Рис. 26. Схема определения проекционных углов антеверсии шейки и эпифиза бедренной кости.
С целью получения изображения сустава в плоскости, перпендикулярной фронтальной, выполняли рентгенографию в положении Лауенштейна. Для этого конечности сгибали в коленных и тазобедренных суставах, разводили их до соприкосновения боковых поверхностей бедер с поверхностью стола. На рентгенограмме, выполненной в положении Лауенштейна, вычисляли проекционный угол антеверсии шейки (АТш) – угол, образованный осью диафиза бедра и осью шейки бедренной кости (рис. 26, угол а), и антеверсии эпифиза (АТЭ) – угол, образованный осью диафиза бедренной кости и осью эпифиза (рис.26,
угол б).
Все про суставы
Тазобедренный сустав относится к суставам шаровидного типа и имеет сферические суставные поверхности.
Головка бедренной кости
Она (рис. 32, вид спереди) образована примерно 2/3 сферы диаметром 4-5 см. Через ее геометрический центр О проходят три оси сустава: горизонтальная 1 , вертикальная 2 и переднезадняя 3 . Головка бедренной кости поддерживается шейкой бедра, которая обеспечивает соединение с диафизом. Ось шейки бедра (стрелка А ) идет наклонно кверху, кнутри и кпереди. У взрослых она образует с диафизом бедренной кости D угол в 125°, а с фронтальной плоскостью — в 10-30° (рис. 38, вид сверху). Этот угол открыт кнутри и кпереди, его также называют углом антеверсии. Поэтому (рис. 35, вид сзади и изнутри) фронтальная плоскость, проходящая через центр головки бедра и ось мыщелков бедренной кости (плоскость Р ), оставляет позади себя диафиз бедра и его верхнюю часть. На этой плоскости Р находится механическая ось ММ’ нижней конечности, и эта ось образует угол от 5° до 7° с осью диафиза D .
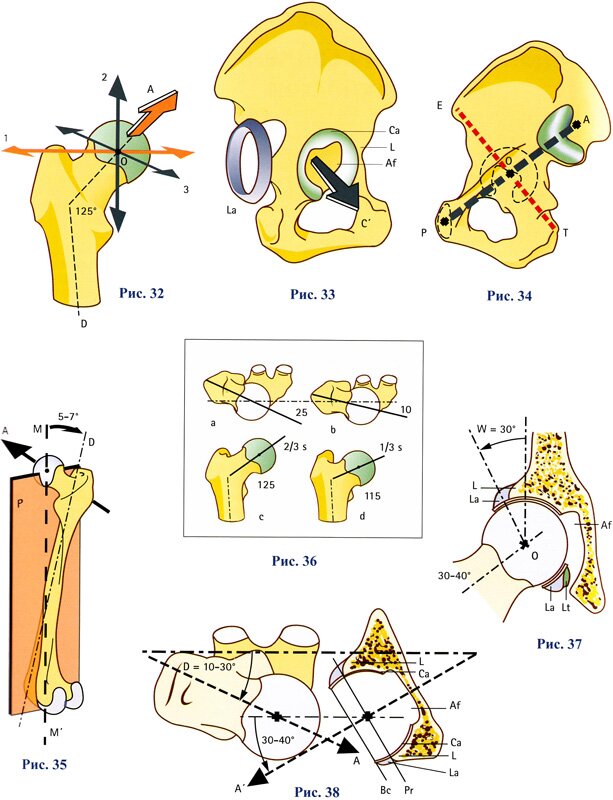
Форма головки и шейки бедра существенно разнится, что, согласно антропологам, является результатом функциональной адаптации. Описаны два крайних типа (см. рис. 36, по П. Беллюгу (Paul Bellugue)).
- Длинный тип: головка бедра занимает более 2/3 сферы, а величина шеечно-диафизарного угла максимальна (I=125° D=25°). Диафиз бедра тонкий, таз узкий, малых размеров. Это благоприятствует большому объему движений в тазобедренном суставе и соответствует адаптации к скорости движения а , с .
- Короткий тип: головка чуть больше полусферы, а шеечно-диафизарный угол минимален (I=115°, D=10°). Диафиз более мощный, таз большой и широкий. Объем движений меньше, а проигрыш в скорости компенсируется большей устойчивостью сустава b , d . Сустав такой конфигурации более «мощный».
Вертлужная впадина (рис. 33, вид снаружи) расположена на наружной поверхности подвздошной кости и на месте соединения трех своих частей вмещает головку шейки бедра. Она имеет форму полусферы с четко очерченным краем L . По бокам ее выстилает подковообразный суставной хрящ Са , который внизу прерывается вертлужной вырезкой. Центральная часть впадины глубже, чем та, что покрыта суставным хрящом, и не сочленяется непосредственно с головкой бедра. Это задняя часть вертлужной ямки Af , и отделяется она от внутренней поверхности тазовой кости тонкой костной пластинкой (рис. 34, прозрачная кость). Центр вертлужной впадины О расположен на перекрещении двух диагоналей АР и ЕТ ( А — осевой бугорок, Р — лобковая кость, Е — передневерхняя подвздошная ость, Т — седалищная бугристость). Позже будет показано, как суставная губа La прикрепляется к краю впадины.
Вертлужная впадина ориентирована латерально, книзу и кпереди (рис. 38, стрелка А’ показывает ее ось). Вертикальный срез вертлужной впадины (рис. 37) показывает, что она «смотрит» вниз. Ось вертлужной впадины образует с горизонталью угол в 30-40°, так что верхняя часть впадины как бы латерально «нависает» над головкой бедра. Этот выступ выражается углом нависания W (угол Виберга (Wiberg)), который в норме составляет 30°. Крыша вертлужной впадины испытывает большое давление со стороны головки бедра, поэтому в верхней ее части суставной хрящ впадины и головки бедра самый толстый. Горизонтальный срез (рис. 37) показывает ориентацию вертлужной впадины кпереди: ось вертлужной впадины А’ составляет угол в 30-40° с фронтальной плоскостью. Сюда также включаются вертлужная ямка Af , лежащая глубже суставного хряща Са ; суставная губа LA , переходящая в край вертлужной впадины. Плоскость, касательная от вертлужной впадины к краю Р , идет наклонно кпереди и кнутри. В реальности изображения, соответствующие этим плоскостям сечения, можно получить следующим образом:
- для вертикально-фронтального среза томограмма дает картину, близкую к рис. 36;
- для горизонтального и вертикально-фронтального срезов компьютерная томография тазобедренного сустава дает картину, близкую к рис. 38, и позволяет измерить угол антеверсии вертлужной впадины и шейки бедра. Эти данные могут оказаться полезными при диагностике дисплазии тазобедренного сустава.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
Дисплазия тазобедренного сустава
Дополнительные рентгенологические исследования на ДТБС у собак
- Оценка общего состояния вертлужной впадины и бедра
- Шеечно-диафизарный угол
- Угол антеторсии
- Угол DAR
- Индекс дистракции
- Индекс компрессии
Оценка общего состояния вертлужной впадины и бедра
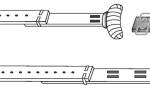
Дополнительный метод исследования проводят в укладке на спине в позе «лягушки» (позиция II), в которой задние конечности собаки согнуты в коленных суставах и поджаты к животу. Пятки при этом касаются кассеты. Цели данного исследования: у молодых животных оценивается степень разболтанности суставов, у взрослых — величина подвывиха и структура дорсального края суставной впадины: наличие остеофитов, уплотнение контура. На рисунке ниже изображена схема укладки животного при данном исследовании. Пунктирной линией обозначена область кассеты.
Шеечно-диафизарный угол
Помимо истинной дисплазии тазобедренных суставов, существует также вторичная дисплазия, которая развивается в результате ряда врождённых и приобретённых патологических состояний. Вторичная дисплазия имеет совершенно иную этиологию и возникает из-за нарушения нормальной биомеханики тазобедренных суставов при вальгусной деформации бёдер — заболевании, характеризующимся изменением нормальной формы бедренной кости. Для выявления деформации проводят измерение шеечно-диафизарного угла. Данный угол образован пересечением прямой, проходящей посередине шейки бедра (от центра головки), и прямой, проходящей посередине диафиза. В норме ∠ШДУ не должен превышать 145°. Исключения составляют немецкие овчарки, у которых ∠ШДУ в среднем равен 146°
Измерение данного угла является необходимым диагностическим мероприятием перед оперативным вмешательством. Если шеечно-диафизарный угол более 145°, то имеет смысл провести клиновидную остеотомию бедренной кости, при которой из кости удаляется клиновидный фрагмент таким образом, чтобы скорректировать форму бедра и придать ему нормальную геометрию (схематично обозначено зелёным цветом).
Индексы компрессии и дистракции
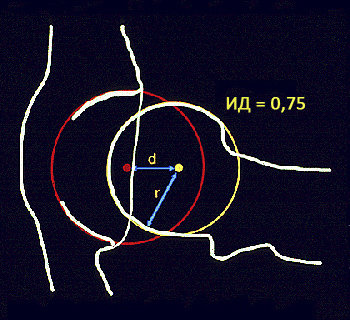 Рис. 24 — методика определения индекса дистракции. Если у щенка только подозревается дисплазия, делается дополнительный снимок по методу стресс-рентгенограммы. При таком исследовании оценивают индекс дистракции (растяжения) тазобедренного сустава. Животное укладывают на спину и растягивают его бёдра в разные стороны. Сила должна прикладываться по направлению от животного в стороны — в таком положении делают снимок. Как результат, можно видеть увеличение суставной щели тазобедренного сустава. По мере её увеличения судят о растяжении суставной капсулы вследствие наличия воспалительного процесса. Растяжение суставной капсулы приводит к нестабильности (разбалтыванию) сустава, в результате которой происходит истирание хрящевой ткани, что со временем может вызвать артрозные поражения.
Рис. 24 — методика определения индекса дистракции. Если у щенка только подозревается дисплазия, делается дополнительный снимок по методу стресс-рентгенограммы. При таком исследовании оценивают индекс дистракции (растяжения) тазобедренного сустава. Животное укладывают на спину и растягивают его бёдра в разные стороны. Сила должна прикладываться по направлению от животного в стороны — в таком положении делают снимок. Как результат, можно видеть увеличение суставной щели тазобедренного сустава. По мере её увеличения судят о растяжении суставной капсулы вследствие наличия воспалительного процесса. Растяжение суставной капсулы приводит к нестабильности (разбалтыванию) сустава, в результате которой происходит истирание хрящевой ткани, что со временем может вызвать артрозные поражения.
ИД = d/r, где d — расстояние от центра головки бедра до верхнего края вертлужной впадины, r — радиус окружности головки бедра.
Если индекс дистракции больше 0,3 — то сустав нестабилен и можно судить о вероятности возникновения его дисплазии. При этом в стандартной укладке изменение структуры сустава может не наблюдаться. Этот метод имеет диагностическое значение при исследовании молодых животных в возрасте 4,5–8 мес.
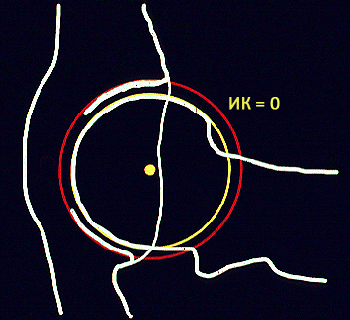 Рис. 25 — методика определения индекса компрессии. Также существует исследование на индекс сжатия (или компрессии) сустава. Это вид стресс-рентгенограммы, при которой животное расположено в такой же укладке, как и при исследовании на индекс растяжения, но силу прикладывают не кнаружи, а кнутри суставов, обеспечивая таким образом смыкание головки бедра и суставной впадины. Суставная щель при этом должна уменьшиться или полностью сомкнуться. При таком исследовании оценивают индекс компрессии сустава. У нормального сустава при данном исследовании центр головки бедра должен сместиться за верхний край суставной впадины — индекс компрессии = 0 (см. рисунок). Если на суставных поверхностях присутствуют артрозные напластования, то при сжатии сустава его щель не смыкается, и остаётся пространство между суставными поверхностями — индекс компрессии положительный.
Рис. 25 — методика определения индекса компрессии. Также существует исследование на индекс сжатия (или компрессии) сустава. Это вид стресс-рентгенограммы, при которой животное расположено в такой же укладке, как и при исследовании на индекс растяжения, но силу прикладывают не кнаружи, а кнутри суставов, обеспечивая таким образом смыкание головки бедра и суставной впадины. Суставная щель при этом должна уменьшиться или полностью сомкнуться. При таком исследовании оценивают индекс компрессии сустава. У нормального сустава при данном исследовании центр головки бедра должен сместиться за верхний край суставной впадины — индекс компрессии = 0 (см. рисунок). Если на суставных поверхностях присутствуют артрозные напластования, то при сжатии сустава его щель не смыкается, и остаётся пространство между суставными поверхностями — индекс компрессии положительный.
Лучевая диагностика диспластических заболеваний тазобедренного сустава у детей
На основании проведенных МСКТ значимых различий по половому признаку и между правым и левым тазобедренными суставами у здоровых детей не было выявлено; полученные значения шеечно-диафизарного, ацетабулярного углов, угла вертикального отклонения, вертикального соответствия и угла Виберга сопоставимы с данными рентгенологического исследования и имеют меньшую погрешность. Нами была отработана методика измерения угла антеторсии, сагиттального соответствия и фронтальной инклинации в аксиальной проекции. Полученные данные не сопоставимы с данными рентгенографии, что, возможно, связано с необходимостью сложных математических преобразований при последней (табл. 5). Рентгеннеконтрастные структуры тазобедренного сустава хорошо визуализируются при МСКТ, что позволило оценить состояние хряща, капсулы и мышц тазобедренного сустава.
В нашем исследовании было выявлено, что раннее обращение (до 3-х месяцев) к ортопеду по поводу дисплазии тазобедренного сустава было в 41% случаев, на первом месяце жизни – единичным пациентам. Однако во втором полугодии жизни диагноз первично был поставлен в 7% случаев.
Клинически наиболее часто встречающимися признаками явились ограничение разведения бедер и асимметрия подъягодичных подколенных складок (более 70%).
По данным ультразвукового исследования из латерального доступа у детей с предвывихом в В-режиме фиксировалось скошенное положение крыши вертлужной впадины; деформированный короткий хрящевой выступ. Латерализация головки бедренной кости в покое и при провокационных пробах; угол составлял 55-60, угол – 45-75. Эхографическая картина подвывиха характеризовалась наличием закругленного костного выступа. При проведении провокационных проб фиксировалась незначительная латерализация головки бедренной кости; угол 75°.
В случае вывиха бедра головка бедренной кости была децентрирована. Деформированный короткий хрящевой выступ не покрывал головку бедра. У всех пациентов с дисплазией тазобедренного сустава отмечалась задержка формирования ядер окостенения.
При анализе результатов исследования из переднего доступа было выявлено, что наиболее чувствительным является эхографический признак отношения ШКР/ППМ. У детей 2 группы этот показатель ни в одном случае не отличался от нормы. У детей 3 группы он изменялся лишь при постановке диагноза после 6 мес. У всех обследованных детей 4 группы соотношение ШКР/ППМ увеличивалось. Кроме того, у детей 4 группы при поздней постановке диагноза капсула сустава была истончена, растянута (р
Во 2 подгруппе систолическая скорость и индекс периферического сопротивления превышали возрастную норму; скорости венозного оттока были снижены, что, возможно, было связано с нарушением пространственного соотношения составляющих тазобедренного сустава, возможным натяжением сосудов. Вероятно, объемный кровоток превышал долженствующий, создавался выраженный венозный застой в головке бедренной кости.
У пациентов 3 подгруппы систолическая скорость в огибающих артериях и индекс резистентности были значительно снижены; диастолическая скорость и скорости венозного оттока повышались. Подобные изменения расценивались нами, как «зияющее» капиллярное русло, что привело к быстрому оттоку крови и ишемии периферических участков. Кроме того, значительное повышение скорости венозного оттока могло косвенно свидетельствовать о включении процессов шунтирования крови и еще большем усугубление состояния микроциркуляции.
В области круглой связки, зоны роста и шеечных сосудов у детей первых шести месяцев жизни показатели гемодинамики снижались. После 6 мес. сосуды зоны роста, круглой связки не определялись. Выявленные изменения на наш взгляд, говорили об усугублении процессов ишемии головки бедренной кости.
При рентгенографии у детей 2 группы отмечались увеличение ацетабулярного индекса до 32°-33°, скошенность костного выступа вертлужной впадины. У детей 3 группы были выявлены частичная децентрация головки бедренной кости, уплощение вертлужной впадины, увеличение ацетабулярного угла до 32°-38°, увеличение величины d до 18мм, значительное запаздывание появления ядер окостенения, дуги Кальве и Шентона были нарушены. У детей 4 группы головка бедренной кости была полностью децентрирована и определялась вне вертлужной впадины, ядро окостенения не определялось. Ядро окостенения подвздошной кости было недоразвито, что обуславливало резкую скошенность костного выступа и переход линии вертлужной впадины в линию крыла подвздошной кости. Ацетабулярный индекс был значительно больше нормы, более 370-40°. Расстояние d увеличивалось более 25мм, а величина h уменьшалась до 3-5мм. Дуги Кальве и Шентона были нарушены.
Динамическое наблюдение за детьми 2-4 групп проводилось в течение 1 года. У детей 2 группы уже через 3 мес. от начала лечения в В-режиме появлялись ядра окостенения разной степени выраженности, но симметрично с обеих сторон; практически горизонтальное направление вертлужной впадины; стабильность головки бедренной кости при проведении провокационных проб. При исследовании гемодинамики все показатели соответствовали нормативным. Ни в одном случае отрицательной динамики не выявлялось.
Таблица №5
Морфометрические угловые показатели у здоровых детей