Пвдс у детей что это
Плоско-вальгусная деформация стоп
Плоско-вальгусная деформация стоп (ПВДС) характеризуются уплощением продольного свода с увеличением нагрузки на внутренний край стопы и смещением пяточной кости. При этом нарушения возникают во всех отделах стопы. По статистическим данным разных авторов, ПВДС наблюдается у 17-29,3% людей.
Плоско-вальгусная деформация стоп является полиэтиологичным заболеванием. Вследствие дисплазии соединительной ткани в периоды интенсивного роста может наступить диспропорция между темпом роста костей стопы и пониженной сопротивляемостью соединительнотканного аппарата. Так же причиной развития плоско-вальгусной деформации стоп является воздействие неблагоприятных факторов (избыточный вес, нерациональная обувь и др.) на фоне слабости мышечно-связочного аппарата стопы.
Травмы, в том числе переломы лодыжек, таранной, пяточной и предплюсневых костей, повреждения мягких тканей, укрепляющих своды стоп, могут стать причиной развития травматического плоскостопия. Различной этиологии заболевания нервной системы могут способствовать развитию паралитического плоскостопия.
Одна из теорий, объясняющих возникновение врожденной плоско-вальгусной деформации стоп, является механическая, которая подразумевает, что деформация возникает из-за длительного вынужденного пребывания стопы в порочном положении во время внутриутробного развития плода.
При отсутствии адекватного лечения ПВДС со временем развиваются деформации в переднем отделе стопы, что связано с особенностям биомеханики данного анатомического сегмента.
Диагностика плоскостопия у детей является весьма затруднительной, поскольку у всех детей до 7 лет наблюдается физиологическое снижение высоты свода стопы.
Основными являются жалобы на быструю утомляемость ног; боли в стопах и мышцах голени; деформацию стоп; периодические судорожные сокращения мышц; пастозность и отеки стоп.
Чаще всего боли появляются на подошвенной поверхности стопы и в области голени. Болевые ощущения усиливаются при длительном пребывании на ногах, особенно к концу дня и после отдыха, как правило, ослабевают. На ранних этапах заболевания боли могут быть незначительными или даже отсутствовать.
По мере прогрессирования деформации стопы, вследствие нарушения ее биомеханики, развиваются остеоартрозы суставов предплюсны, что зачастую приводит к усилению болевого синдрома.
Инструментальные методы диагностики позволяют не только подтвердить диагноз, но определить тактику дальнейшего лечения. Для этого применяют традиционные методы: подометрия, плантография, педография, рентгенография.
Подометрия – определение процентного отношения высоты стопы к её длине. В результате измерений и расчетов выводится «подометрический индекс», характеризующий состояние продольного свода; при плоскостопии он ниже 29.
Плантография – метод получения отпечатков стопы, позволяющих судить о ее рессорной функции. Плантография менее точна, чем рентгенография, подометрия и т.д.
Педография. При этом методе получают картину распределения давления под стопой, имея возможность сравнить давление под разными областями стопы.
Рентгенография является наиболее точным методом диагностики плоскостопия. Производят рентгенограммы обеих стоп в прямой и боковой проекциях с нагрузкой.
В норме угол продольного свода стопы равен 125 – 130°, высота свода >35 мм.
В качестве дополнительных методов исследования с целью уточнения тактики оперативного лечения могут быть использованы компьютерная томография и магнитно-резонансная томография.
Свод стопы у детей формируется к 7-8 годам. В это время важно проводить профилактику развития плоско-вальгусной деформации стоп. Необходимо ввести в режим дня ребенка упражнения, направленные на укрепление сводоподдерживающих мышц. Этого можно достичь, используя игровую лечебную гимнастику: катание предмета цилиндрической формы, хождении на носках и наружных отделах стоп, подъём по наклонной доске, кручение педалей велосипеда или велотренажера босиком и др. Хорошие результаты по укреплению мышечной системы достигаются при активных занятиях в любых спортивных секциях, в программу которых входит общая физическая подготовка.
У детей применение ортопедической обуви нецелесообразно, так как она ограничивает движения в голеностопном суставе и рекомендуется только для коррекции деформации стоп у больных с тяжелой степенью деформации.
Подробнее о лечении плоско-вальгусной деформации стоп
Плоско-вальгусная деформация стоп у детей. Причины, симптомы, стадии развития, лечение.
Плоско-вальгусная деформация у детей возникает в следствии неправильного развития опорно-двигательного аппарата. Как распознать неправильное расположение стоп у ребенка, чем это чревато и основные методы лечения деформированных стоп.
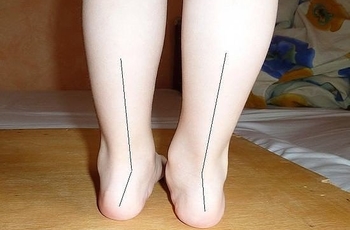
Опорно-двигательный аппарат маленьких детей, как и все органы и функции постоянно развивается. Если приходилось наблюдать за малышами, которые зачастую начинают ходить примерно с 12 месяцев, то обязательно заметили неуверенные шаги в вразвалочку. Причина – их стопы не имеют естественных сводов как у взрослых. Только к 3 годам ножки ребенка приобретают нормальное строение.
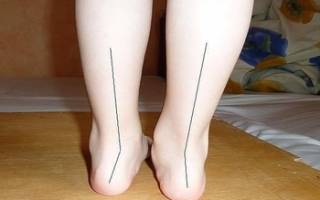
В этом возрасте необходимо уделить большое внимание ножкам если при ходьбе они искривляются во внутрь – это плоско-вальгусная деформация стоп, ее легко увидеть на мокрых следах пройдя по полу или, попросить ребенка соединить колени вместе, стопы при этом будут расходиться. Исправить патологию можно, но если начать именно с трехлетнего возраста, а если запустить, то в будущем она грозит плоскостопием, артрозом, болями в ногах, сколиозом и т.д.
Почему у детей диагностируют деформацию стоп
Причиной появления плоско-вальгусной деформации может быть врожденные аномалии, но чаще всего она появляется из-за слабых мышц, или наоборот сильно напряженных, как иногда говорят в тонусе. Большой вес также может стать причиной, неправильная детская обувь, где ребенок ставит неправильно ножку, и она привыкает к такому положению. Не исключением также является малоподвижность, перенесенные болезни, недостаток кальция, витаминов и т.д.
Как определить?
Патологию определить не трудно, и, если она заметна не стоит надеется на случай, что с возрастом все пройдет, оно не пройдет, а более того может усугубиться.
Если к трехлетнему возрасту ребенку:
- трудно бегать;
- он часто жалуется на боли в коленах и суставах стоп вплоть до возникновения судорог;
- при «стойке смирно» у него не смыкаются вместе стопы;
- при смыкании колен ножки имеют Х-образную форму;
- при ходьбе, стопы «заваливаются» во внутрь.
Если замечены хотя бы один из случаев, стоит немедля обратиться к специалисту – травматологу, ортопеду. Доктору в частых случаях достаточно визуального осмотра пациента для определения диагноза, для более детального исследования, к примеру причины, назначается УЗД, компьютерная диагностика суставов и детальное измерение уровня искривления.
Стадии развития
В момент диагностики, врач курируется данными, которые должны быть при нормальном формировании стопы и определяет высоту свода у ребенка (норма 4 см) с углом не больше 125 градусов. В пределах 5-7 градусов допустимо отклонение пятки от вертикальной оси.
На основании параметров врачами выделяются 3 степени развития патологии:
- Легкая. С отклонением пятки на 10 градусов, сводом стопы с понижением до 1,5-2 см, увеличением угла до 140 градусов. Она легко поддается коррекции при правильном и своевременном вмешательстве.
- Средняя. Наблюдается уплощение свода до 160 градусов с его высотой 1 см. Пальцы с пяткой несопоставимы с вертикальной осью на 15 градусов. Лечение более сложное и длительное требует профессионального вмешательства.
- Тяжелая. Здесь наблюдается полное уплощение сводов с отклонением пятки более чем на 20 градусов. Консервативное лечение бесполезно, здесь потребуется помощь хирурга.
Чем чревато запущенность деформации?
Для мальчиков, как и для девочек плоско-вальгусное искривление стоп может превратится в плоскостопие. Для первых невозможностью играть в футбол, для вторых проблема носить обувь даже на малейшем каблуке. Не зависимо от пола ребенка неправильно формируется позвоночник, появляется сколиоз, неровная осанка, боли в спине и грудной клетке вплоть до инвалидности.
Лечение
Чтобы не заниматься лечением в будущем плоско-вальгусной деформации у своего ребенка, необходимо эту патологию предупредить. Если раньше мы росли на улице, бегали босиком, у нас была более нормальная и качественная обувь, то сейчас, дети проводят свое детство в квартирах на ровных полах и часто мы покупаем им под названием хорошего бренда, например, красивую, но не удобную обувь. Даже такие мелочи вредят нашим малышам, и мы не представляем насколько сильно.
Важно, если деформация все-таки определена родителями, а то и более врачом, не нужно пускать все на самотек, необходимо заняться немедленным лечением. В первую очередь определяется причина, например, слабые мышцы их дистония, нехватка кальция и т.д. И решая проблему мышечной дистонии – делая массаж, а при нехватке кальция – прием витаминов, параллельно применяются методы по исправлению деформации. То есть проблема решается комплексно.
В случае врожденного дефекта может быть даже наложен гипс для выравнивания в момент активного роста с дальнейшей программой реабилитации начиная от лечебной гимнастики до электростимуляции мышц.
Гимнастика и массаж
Эта методика помогает укрепить мышцы и связки. Упражнения назначаются врачом после определения степени деформации. Они очень просты, их выполнять можно и в домашних условиях с ребенком любого возраста.
Для более старшего возраста потребуется их выполнение по команде: приседание, ходьба на носочках, пятках, на развороте и на внутренней стороне стоп. Ходить босяком по различным поверхностям для усиления раздражения нервных окончаний стоп, для этого есть специальные коврики. Таким образом массируется область стопы, посылается импульс головному мозгу, что ноге не удобно или немного больно, после чего мышца «укорачивается» и нога принимает для этого нужное положение. Таким же образом мышцы тренируются.
Массаж также является основным методом в лечении. Он делается не только в области стопы, но и по голени и выше колена. Таким образом повышается кровообращение, как бы заставляя мышцы заработать. Массаж проводится курсом и только специалистами.
Плоско-вальгусная деформация стоп
Плоско-вальгусная деформация стоп (ПВДС) характеризуются уплощением продольного свода с увеличением нагрузки на внутренний край стопы и смещением пяточной кости. При этом нарушения возникают во всех отделах стопы. По статистическим данным разных авторов, ПВДС наблюдается у 17-29,3% людей.
Плоско-вальгусная деформация стоп является полиэтиологичным заболеванием. Вследствие дисплазии соединительной ткани в периоды интенсивного роста может наступить диспропорция между темпом роста костей стопы и пониженной сопротивляемостью соединительнотканного аппарата. Так же причиной развития плоско-вальгусной деформации стоп является воздействие неблагоприятных факторов (избыточный вес, нерациональная обувь и др.) на фоне слабости мышечно-связочного аппарата стопы.
Травмы, в том числе переломы лодыжек, таранной, пяточной и предплюсневых костей, повреждения мягких тканей, укрепляющих своды стоп, могут стать причиной развития травматического плоскостопия. Различной этиологии заболевания нервной системы могут способствовать развитию паралитического плоскостопия.
Одна из теорий, объясняющих возникновение врожденной плоско-вальгусной деформации стоп, является механическая, которая подразумевает, что деформация возникает из-за длительного вынужденного пребывания стопы в порочном положении во время внутриутробного развития плода.
При отсутствии адекватного лечения ПВДС со временем развиваются деформации в переднем отделе стопы, что связано с особенностям биомеханики данного анатомического сегмента.
Диагностика плоскостопия у детей является весьма затруднительной, поскольку у всех детей до 7 лет наблюдается физиологическое снижение высоты свода стопы.
Основными являются жалобы на быструю утомляемость ног; боли в стопах и мышцах голени; деформацию стоп; периодические судорожные сокращения мышц; пастозность и отеки стоп.
Чаще всего боли появляются на подошвенной поверхности стопы и в области голени. Болевые ощущения усиливаются при длительном пребывании на ногах, особенно к концу дня и после отдыха, как правило, ослабевают. На ранних этапах заболевания боли могут быть незначительными или даже отсутствовать.
По мере прогрессирования деформации стопы, вследствие нарушения ее биомеханики, развиваются остеоартрозы суставов предплюсны, что зачастую приводит к усилению болевого синдрома.
Инструментальные методы диагностики позволяют не только подтвердить диагноз, но определить тактику дальнейшего лечения. Для этого применяют традиционные методы: подометрия, плантография, педография, рентгенография.
Подометрия – определение процентного отношения высоты стопы к её длине. В результате измерений и расчетов выводится «подометрический индекс», характеризующий состояние продольного свода; при плоскостопии он ниже 29.
Плантография – метод получения отпечатков стопы, позволяющих судить о ее рессорной функции. Плантография менее точна, чем рентгенография, подометрия и т.д.
Педография. При этом методе получают картину распределения давления под стопой, имея возможность сравнить давление под разными областями стопы.
Рентгенография является наиболее точным методом диагностики плоскостопия. Производят рентгенограммы обеих стоп в прямой и боковой проекциях с нагрузкой.
В норме угол продольного свода стопы равен 125 – 130°, высота свода >35 мм.
В качестве дополнительных методов исследования с целью уточнения тактики оперативного лечения могут быть использованы компьютерная томография и магнитно-резонансная томография.
Свод стопы у детей формируется к 7-8 годам. В это время важно проводить профилактику развития плоско-вальгусной деформации стоп. Необходимо ввести в режим дня ребенка упражнения, направленные на укрепление сводоподдерживающих мышц. Этого можно достичь, используя игровую лечебную гимнастику: катание предмета цилиндрической формы, хождении на носках и наружных отделах стоп, подъём по наклонной доске, кручение педалей велосипеда или велотренажера босиком и др. Хорошие результаты по укреплению мышечной системы достигаются при активных занятиях в любых спортивных секциях, в программу которых входит общая физическая подготовка.
У детей применение ортопедической обуви нецелесообразно, так как она ограничивает движения в голеностопном суставе и рекомендуется только для коррекции деформации стоп у больных с тяжелой степенью деформации.
Подробнее о лечении плоско-вальгусной деформации стоп
Вальгусная деформация стоп у детей
Вальгусную деформацию стопы у детей можно заподозрить еще в раннем возрасте, если вовремя обратить внимание на симптомы заболевания. Бывают случаи, когда до трех лет у ребенка определяется плоскостопие, но по достижению 6 летнего возраста, косточки становятся в физиологическое положение. Именно до этого возраста у ребенка формируется правильное расположение костей связочного аппарата.
Причины вальгуса у детей
Основные причины, которые приводят к развитию вальгуса у детей разделяют на врожденные и приобретенные .

Деформацию стоп по врожденному типу можно обнаружить на первом году жизни ребенка. В этот период малыш постепенно начинает садиться, затем становиться на ножки и делать первые шаги. Именно тогда врожденная патология и проявляет себя. Выделяют следующие факторы, которые приводят к развитию врожденной вальгусной деформации стопы у детей:
- врожденные пороки развития опорно-двигательного аппарата — нарушения внутриутробного развития костной и соединительной тканей, приводят к развитию деформации;
- болезни матери во время беременности — некоторые заболевания, которые мать переносит при вынашивании ребенка, негативно сказываются на его развитии;
- наследственность — отклонения в нормальном строении и развитии костной и соединительной тканей, могут закладываться в генах. В целях профилактики, при наличии болеющего ближайшего родственника, проводят генетическое исследование.
Из приобретенных факторов, следует выделить основные:
- недоношенность — при этом все ткани организма не успевают полностью сформироваться, что в дальнейшем может привести к развитию деформаций или других патологических состояний;
- врожденные деформации позвоночника и нижних конечностей — из-за данных патологий неравномерно распределяется нагрузка на стопу, нарушается нормальная походка, что провоцирует голеностопный сустав к деформации;
- частые болезни — особенно в маленьком возрасте, способны нарушить нормальное формирование организма;
- ожирение — избыточная масса тела приводит к повышенным нагрузкам на несформированные кости ног, что способствует их деформации;
- травмы — частое травмирование или сильные удары и вывихи, способы изменить нормальное развитие костного аппарата ножек.

Симптомы вальгусной деформации у детей
Вальгусная деформация нижних конечностей диагностируется к первому году жизни. В этот период дети начинают активно становиться на ножки и пытаться ходить. Родителям необходимо следить за тем, как становится малыш на стопу, при подозрительном заваливании свода, а также большем упоре на внутреннюю часть, нужно сразу обратиться к специалисту.
В данном случае потребуется помощь детского ортопеда . Он определит возможную причину данного искривления, установит стадию и назначит необходимые меры по лечению, и исправлению деформации.
Главными симптомами вальгусной деформации у детей, на которые следует обратить внимание родителям, являются:
- измененная походка — ходьба неуклюжая, ребенок делает больший упор на внутренние части стопы. С этой же стороны больше изнашивается подошва обуви;
- шарканье во время ходьбы;
- быстрая утомляемость;
- боли в ножках после ходьбы — более старшие дети могут жаловаться на боли в икроножных мышцах после прогулок или активных игр. Маленькие дети будут больше находиться в сидячем положении или передвигаться на четвереньках;
- судороги мышц голени и бедра;
- капризность — может возникать из-за болезненных ощущений или усталости после хождения.
Стадии развития вальгуса у детей

Чтобы назначить эффективное лечение, врачу необходимо определить стадию деформации. Необходимо измерить угол отклонения пальцевой и пяточной частей от срединной оси конечности. Выделяют четыре стадии вальгусной деформации стопы:
- Изменения на первой стадии могут быть незаметны, при этом угол отклонения составляет менее 15 градусов. На данном этапе может быть заметна слегка измененная походка малыша.
- Вторая стадия определяется при отклонении стопы на 15-20 градусов. У детей хорошо визуализируется слегка приподнятая наружная часть, а при ходьбе можно заметить больший упор на внутреннюю часть.
- На третьей стадии угол отклонения составляет 20-30 градусов. Четко определяется Х-образная форма нижних конечностей. Больной становится более неуклюжим при ходьбе, капризным, может жаловаться на боли в ножках.
- Четвертая часть является терминальной. Конечности настолько деформированы, что для исправления, потребуется оперативное вмешательство. Угол отклонения превышает 30 градусов, ребенок мало ходит, а когда становится на ножки можно заметить значительное искривление стоп.
Лечение вальгусной деформации стопы у детей

Лечение вальгусной деформации у детей необходимо начинать, как можно раньше. При диагностировании врожденной деформации в первые дни после рождения, терапию начинают через месяц. На данных этапах ножки незначительно деформированы и для исправления можно применить различные методы консервативной терапии.
Обратите внимание Перед тем, как начинать лечить вальгусную деформацию стоп у детей необходимо проконсультироваться у специалиста. Такими случаями занимаются детские хирурги и ортопеды . Если наблюдаются в первые стадии деформации, то достаточно будет помощи ортопеда. Бывают случаи, когда консервативные и корригирующие методы не помогают, тогда обращаются за помощью к хирургам.
Консервативное лечение
Первые стадии вальгусной деформации можно исправить следующими методами:
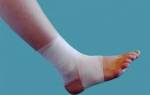
- фиксация стоп — используют гипсовую повязку или специальные туторы. Длительность иммобилизации определяет врач, после осмотра и проведения диагностики;
- массаж — правильной технике выполнения необходимо научиться у специалиста. После приобретения навыков массажа, можно производить его на дому. Во время массажа стимулируется кровообращение, повышается тонус мышц, разминаются и укрепляются сухожилия и связки;
- лечебная физкультура — врачами разработаны специальные методики, которые позволяют выровнять деформированные стопы, укрепить мышцы и связки, что позволит закрепить полученный результат. Для этого, малыш поочередно ходит на внутренней и наружной сторонах стопы, перекатывает цилиндрические предметы, ходит по гладким камешкам и уступам, собирает мелкие игрушки. Подобных упражнений может быть достаточно на начальных этапах заболевания;
- ортопедическая обувь и стельки — используются для лечения вальгусной деформации у более старших детей, которые активно передвигаются на ногах. Стельки разработаны специально, чтобы поддерживать свод стопы в анатомическом положении и равномерно распределять на нее нагрузку. В свою очередь, обувь фиксирует ступню в голеностопном суставе, а также поддерживает мелкие суставы в правильной позиции.
Рекомендуется распаривать ножки ребенка в теплой водичке перед проведением лечебных процедур, а также при выраженных болях и усталости.
Хирургическое лечение

Наиболее распространенными методами исправления вальгусной деформации стопы являются:
- Операция Грайса — в этом случае выравнивают плоскостопие, укрепляют нормальную высоту свода, а также стабилизируют движения стопы в подтаранном суставе. Это достигается путем лигаментокапсулотомии по наружному краю стопы, сопоставления пяточной, таранной и предплюсневых костей в анатомическом положении. Для закрепления результата к данным косточкам подставляется костный аутотрансплантат, который временно фиксируется при помощи спицы.
- Метод Доббса — основан на повторяющемся мануальном исправлении положения костей суставов. После каждой процедуры стопы фиксируются в правильном положении при помощи гипсовой повязки. Гипс накладывается выше колена и до пальчиков. Нога согнута в коленном суставе до 90 градусов, положение косточек голеностопного сустава максимально откорректировано. Такая процедура повторяется до 6-7 раз, длительность накладывания гипса между мануальными процедурами составляет 7-8 дней.
Профилактика
Чтобы обезопасить своего ребенка от развития вальгусных стоп нужно постоянно следить за тем, как он ходит. Осматривать его ноги на наличие подозрительных мозолей, натертостей, ран. Также нужно проводить профилактику рахита, давать необходимые витамины. Обязательным является осмотр у педиатра или проходить профилактические осмотры у детского ортопеда. Не нужно экономить на обуви детей, она должна быть удобной, чтобы не сдавливала ножку. Рекомендуется заниматься с ребенком развивающей гимнастикой, чаще гулять на улице, по возможности ездить на пляж с песком или галькой.
Если у вас остались вопросы, вы можете найти ответ в специальном разделе, либо задать свой вопрос нашим экспертам.
- ортопедия
- врач 1 категории
- 14 лет опыта
- травматология, ортопедия
- врач 2 категории
- 7 лет опыта