Где лечить повисшую стопу
Свисающая стопа: симптомы, лечение
Наиболее частой причиной изменения походки является парез стопы. Это общий термин, подразумевающий трудности поднятия стопы и возникновения синдрома «свисающей стопы». Парез может возникнуть в любом возрасте, имеет разную степень выраженности (от легкого снижения силы мышц, до паралича), может проходить самостоятельно или являться хроническим. Оказать помощь в диагностике, подборе адекватной состоянию схемы лечения, при необходимости выборе ведущего хирурга, подборе и приобретении ортеза от ведущей компании Ottobock, поможет международный медицинский департамент ghp-pulse. com
Причины пареза стопы
Парез — это невралгическая или мышечная патология. В результате нарушения работы центральной или периферической нервной системы развивается неврологическое заболевание. Поражение малоберцового и большеберцового нерва приводит к невозможности тыльной флексии. Причиной этому служит компрессионно-ишемическая, токсическая, травматическая нейропатия. Самой частой причиной пареза стопы является: поражение нервного корешка L5 и диабетическая нейропатия. Гораздо реже к «свисанию стопы» приводит атрофированная мышца.
Симптомы пареза стопы
«Степаж» или «петушиная походка» — это явные признаки нарушения работы периферической нервной системы. Помимо них к симптоматике можно отнести:
- атрофию мышц;
- невозможность произвести сгибательные, разгибательные действия;
- онемение, покалывание в области стопы.
Диагностика пареза стопы
На приеме у врача оценивается общая клиническая картина, проводятся тесты на тыльное сгибание. Для постановки диагноза, этого достаточно, но чтобы назначить правильное лечение следует выявить первопричину такого состояния. Для этих целей производится диагностика при помощи УЗИ, УЗДГ, МРТ, МРН, ЭМГ и т. д.
Лечение пареза стопы
В зависимости от того насколько выражена нестабильность стопы, требуется разный подход для терапии и компенсации состояния. Как правило, лечение проходит консервативно, то есть без операции. Но в случае ее острой необходимости, следует выбирать только опытного врача с большой практикой в области хирургии стопы. Таким специалистом является доктор Прайзер, руководитель отделением хирургии кисти и стопы в клинике Агаплезион, Гамбург.
Традиционное лечение пареза сводится к восстановлению нервного импульса и улучшению трофики тканей. Для этих целей используют массаж и ЛФК, а так же вспомогательные средства реабилитации, например ортез-стоподержатель.
Существует ярко выраженная патология, при которой не имеются возможности полностью восстановить функцию подъема стопы. В этом случае на помощь придут технические средства реабилитации, к которым относятся ортезы. Цель этих средств восстановительной медицины — оказать помощь пациенту в целях увеличения подвижности. Ортез поддерживает конечность, стабилизирует тело в целом, способствует физиологическому функционированию конечности.
Ортез на стопу делает походку более уверенной, исключает случайное спотыкание и падение. Он участвует в движении на стадии переноса ноги, поднимая стопу. Применение такого средства возможно не только в тяжелых случаях, но и при классической реабилитации для большей комфортности и улучшения результатов.
Ортезы Оттобок отличаются высокими показателями функциональности и привлекательным дизайном. Компания являются ведущей на рынке протезирования и ортезирования, так как за каждым изделием стоит многолетний опыт, современные технологии и профессионализм врачей-ортопедов и физиотерапевтов. π
Юрий Жидченко. ДОМАШНЯЯ двигательная РЕАБИЛИТАЦИЯ после ИНСУЛЬТА. +7 921 994 44 83
ВОССТАНАВЛИВАЮ НА ДОМУ ПОСЛЕ ИНСУЛЬТА ЭФФЕКТИВНЕЕ И ДОСТУПНЕЕ РЕАБИЛИТАЦИОННЫХ ЦЕНТРОВ! Санкт-Петербург / 8-921-994-44-83 / yuryzhidchenko@gmail.com / Реабилитолог. Семейный врач, невролог, врач ЛФК. За 15 лет интенсивной практики восстановления в домашних условиях провел более 7 000 реабилитационных тренировок и продолжаю их проводить
«Висячая стопа»
Частый признак неврологической, мышечной или анатомической проблемы, т.н. «висячая стопа», характеризуется невозможностью приподнять её переднюю часть. У таких пациентов неправильная походка, они могут задевать носком поверхность, по которой идут. Хотя в некоторых случаях, когда главная причина не может быть устранена, отвисание стопы является постоянным, определенные методы лечения, включая физическую терапию, могут помочь пациентам вновь обрести подвижность и самостоятельность.
Описание
Висячая стопа может быть на одной или обеих ногах. Пациенты с такой проблемой не могут приподнять переднюю часть стопы из-за слабости или паралича определённых мышц. Во время ходьбы пациенты задевают пол большим пальцем ноги и могут компенсаторно вовлекать в работу бедро, чтобы поднять стопу выше обычного уровня и избежать шарканья. Это приводит к нарушению походки, называемому «степпаж» (т.н. петушиная походка), и связанному со снижением силы мышц-разгибателей стопы.
Широкое круговое движение ноги в сторону, которое часто совершается, чтобы препятствовать излишнему подниманию бедра, тоже может быть признаком висячей стопы. У пациентов с дизестезией в стопе (довольно болезненным искажением ощущения от прикосновения, часто вызванным поражением нервной системы) иногда наблюдается похожий рисунок ходьбы, хотя отвисания стопы у них может и не быть.
Причины
Отвисание стопы появляется, когда мышцы, локализованные ниже колена и помогающие поднимать её, становятся слабыми или парализованными. Частыми причинами отвисания стопы являются неврологические, мышечные или анатомические.
Специфическими причинами отвисания стопы могут быть:
- рассеянный склероз
- инсульт
- нейродегенеративные заболевания мозга, которые приводят к мышечным проблемам
- полиомиелит
- спинальная мышечная атрофия и другие болезни мотонейрона
- повреждения нервных корешков
- периферические поражения нервов или приобретённая периферическая нейропатия
- локальная компрессия (сдавление) или повреждение общего малоберцового нерва под коленом (там, где он пересекает малоберцовую кость)
- нервно-мышечные заболевания.
Повреждения мышц, которые управляют областью голеностопного сустава и большими пальцами ног, также могут привести к отвисанию стопы. Висячая стопа может стать результатом повреждения нервов в нижних отделах спинного мозга или в ноге.
Временное отвисание стопы может возникнуть из-за сдавления перонеального или малоберцового нерва в подколенной области. Наследственные нервно-мышечные заболевания (например, мышечная дистрофия) и повреждения нервов (например, «компартмент-синдром») также могут привести к отвисанию стопы. Боковой амиотрофический склероз (БАС), рассеянный склероз и другие заболевания центральной нервной системы, затрагивающие деятельность головного и спинного мозга, также вносят свой вклад в патологию под названием «висячая стопа».
Диагностика
Диагноз «висячая стопа» ставится на основании обычного обследования. Пациентам трудно идти на пятках, поскольку для такой ходьбы должен правильно работать общий малоберцовый нерв.
Во время обследования пациентам надо дать возможность исчерпывающим образом описать своё состояние, когда оно возникло и какими симптомами сопровождалось. Иногда необходимы дополнительные методы обследования – МРТ (магнитно-резонансная томография) и ЭМГ (электромиография), а также исследования проведения возбуждения по нервам.
Лечение
Метод лечения, который подходит пациенту, зависит от причины отвисания стопы. Если причина устранена, отвисание стопы может уменьшиться или вовсе прекратиться. Иногда же причину устранить невозможно, и отвисание стопы будет сохраняться.
Специфические методы лечения «висячей стопы» включают:
- лёгкие брэйсы для ног
- вставки в обувь
- упражнения для усиления мышц, сохранения объёма движений в суставе и улучшения ходьбы
- электрическую стимуляцию общего малоберцового нерва
- хирургические методы в случае неустранимой потери движений
В первую очередь у пациентов с «висячей стопой» применяются ортезы для стопы (англ. AFO – ankle-foot orthoses), например брэйсы или сплинты. Чтобы помочь удерживать стопу под углом 90 градусов (и препятствовать задеванию пола), пациент может использовать сплинт или брэйс, который вставляется в обувь.
Обувь может быть усовершенствована с помощью оснащённых пружинами брэйсов, которые предотвращают отвисание стопы во время ходьбы. Поднимающий стопу фиксатор голеностопного сустава, в котором манжета располагается вокруг лодыжек пациента, а специальные крючки — под шнурками, помогает пациенту приподнимать ботинок во время ходьбы.
Вмешательство реабилитолога необходимо, когда отвисание стопы вызвало значительные нарушения походки. В таких случаях пациентов заново обучают ходить по специальному плану, который составляет реабилитолог. В менее серьёзных случаях рекомендуются только упражнения, усиливающие поражённую мускулатуру.
Нейромышечная стимуляция может быть эффективна, особенно у пациентов с отвисанием стопы, вызванным перенесённым инсультом. Обычно стимуляция общего малоберцового нерва улучшает ситуацию. Миостимулятор имплантируют в ногу или прикрепляют к ней ниже колена.
Хирургические методы могут быть единственным способом улучшения ходьбы, если отвисание стопы является постоянным. В процессе операции соединяют лодыжки или кости стопы, или же переносят сухожилия для усиления мышц ноги.
Каким бы ни был метод лечения «висячей стопы», пациентам всегда удаётся улучшить подвижность и стать более самостоятельными.
Отвисающая стопа, причины и лечение
Диагностировав это заболевание, врачи выявляют у вас ортопедическую патологию, при которой стопа не может сгибаться вверх-вниз. Деформацию можно устранить с нагрузкой, но при это стопа будет находиться в положении вальгусного или варусного типа. Во время ходьбы стопа не перекатывается и не дает толчка, это объясняют тем, что переднему отделу не на что упираться, также если сустав слишком подвижный.
Причины появления
Отвисающая стопа бывает 2-х типов: врожденным и приобретенным. Первый вид встречается редко, а вот второй может возникнуть по разным причинам когда:
– повреждаются мышечные ткани передней части голени или сухожилия
– идет воспаление мышц лодыжки
– идет такое заболевание, как остеомиелит
– при дистрофических изменениях, которые происходят в суставе голеней и стоп
– при неверном сращивании костей голеностопного отдела после перелома
– после неправильного наложении гипса
Как проявляется заболевание?
– подошва пятки обладает гладкой и тонкой кожей, а дистальные головки костей плюсневого типа имеют мозолистую и грубоватую кожу.
– видно круто изогнутую тыльную поверхность стопы.
– походка становится неэластичной, человек начинает прихрамывать, это происходит при односторонней деформации и ему трудно ходить при двусторонней деформации.
– практически все части голеностопа укорочены
– капсульно-связочная часть передней части голеностопного сустава перерастяжены и удлиненны, как и разгибатели стопы
Если форма заболевания тяжелая, то кости ладьевидная, таранная, клиновидная деформированы, голеностоп имеет передний подвывих.
Диагностика
Любые отклонения от нормы в стопе, ее перегрузку можно определить подографией. А рентген определит изменены ли кости голеностопа.
Лечение
Если форма заболевания легкая, то нужно делать массаж, заниматься гимнастикой в лечебной формате, назначают и физиотерапию. Также рекомендуют носить ортопедическую обувь и ортезы на голеностопный сустав. Когда имеется заболевание более тяжёлых форм, то для лечения пользуются дистракционно-компрессионным аппаратом, плюс лечат наложением гипсовых повязок поэтапным способом. Если заболевание запущено, то предлагается операция. После хирургического вмешательства ногу фиксируют гипсом на 1-3 месяца, после чего используют ортез. Далее лечение продолжается массажем, лечебной физкультурой, используют физиотерапию, гидрокинезотерапию, а чтобы походка стала правильной, вам стоит носить ортопедическую обувь.
Отзывы
Сделал заказ на коленный бандаж, в Ростове такого размера не было да и ценник не радовал на сайте нашел со скидкой 200 рублей, которая перекрыла в доставку.. Бандаж пришел быстро, в течение недели скорость отправки была 3-4 дня так формирование заказа требует времени
Сам бандаж очень хороший, есть опыт носки сейчас покупал для родителей,,так что рекомендую
Дмитрий Игорьевич
13 Марта 2020









































































































Спасибо! Буду вас рекомендовать, всё отлично!
Валентина Александровна
12 Марта 2020


































































































































Заказала на сайте мужу пояс ПК220. Через несколько минут мне перезвонил оператор для подтверждения заказа. Отследить статус заказа можно в личном кабинете, так же приходит смс информирование, доставка товара в срок, пункт выдачи СДЭК выбираешь сам, очень удобно. Товар подошел, купили с хорошей скидкой, остались довольны.
Юлия Викторовна
10 Марта 2020


































































































































Хороший детский ортопедический коврик, ребенку нравится
Надежда
3 Марта 2020


































































































































Отдельная благодарность за неформальное и максимально лояльное отношение к клиенту!
Дмитрий Анатольевич
1 Марта 2020


































































































































- Главная
- Акции
- Купить в кредит
- Доставка
- Оплата
- Возврат
- Таблица размеров
- Вопрос-Ответ
- Советы
- Компенсация по ИПР
- Новости
- Отзывы
- Контакты
- Пункты выдачи
- Отследить заказ СДЭК
- Личный кабинет


Бесплатно по Viber 

Email: info@ortomir24.ru
Адреса пунктов выдачи в г.Москва
Москва
Обращаем ваше внимание на то, что данный Интернет-сайт носит исключительно информационный характер и ни при каких условиях не является публичной офертой, определяемой положениями Статьи 437 Гражданского кодекса Российской Федерации.
Парез стопы


Парез стопы – это частичная потеря стопой мышечной силы вследствие нарушения работы нервной системы. Если произошла полная потеря мышечной активности, то тогда речь идет о параличе стопы. Парез не является самостоятельной болезнью ног, он лишь один из симптомов того или иного заболевания.
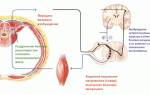
Причины и виды пареза
Парез возникает из-за нарушения работы центральной или периферической нервной системы. В первом случае, парезы называются центральными и чаще бывают односторонними, то есть поражается либо правая, либо левая стопа. Причинами центральных парезов могут являться:
- Инсульт.
- Энцефалит.
- Рассеянный склероз.
- Опухоли головного или спинного мозга.
- Боковой амиотрофический склероз.
- Травмы спинного или головного мозга.
- Межпозвоночная грыжа.
Периферические парезы возникают вследствие нарушения работы периферических нервов – большеберцового или малоберцового, что чаще всего является результатом:
Симптомы
В зависимости от тяжести поражения нервов, признаки пареза могут быть выражены в той или иной степени. И также имеет значение, повреждение какого именно нерва привело к парезу. При поражении большеберцового нерва нарушается работа сгибателей пальцев и подошвенное сгибание стопы, невозможным становится приведение стопы внутрь. Пациент не может стоять на носочках, а пальцы принимают «когтеобразное» положение.
Межпозвоночная грыжа может привести к сдавлению корешковой артерии и нарушению питания соответствующего нервного корешка. Если это корешки поясничного отдела, то может возникнуть так называемый парализующий ишиас: резкая боль в голени, а затем слабость разгибателей стопы. Самым заметным признаком пареза стопы является «петушиная походка» (степпаж).
Больной неестественно высоко поднимает ноги (или ногу), сгибая их в коленном суставе, чтобы не задевать отвисшей стопой землю. Из-за пареза разгибателей стопы и нарушения чувствительности, больной не ощущает, как ставит ногу на поверхность. Из-за этого ступни часто подворачиваются внутрь или наружу, что резко увеличивает риск получения травм.
Диагностика
При нарушении чувствительности или возникновении слабости в ногах следует не затягивать визит к врачу – неврологу. Врач проведет осмотр, проверит рефлексы и проведет мышечные пробы. Как правило, диагностика пареза стопы не вызывает затруднений.
Но главное – это выявить причину возникшей патологии. Для этого необходимо пройти полное обследование: сдать анализы крови (в том числе на уровень сахара) и мочи, пройти МРТ, рентгенологическое обследование и УЗИ. Дополнительно врач может назначить такие обследования, как:
- Электронейромиография. Этот метод позволяет оценить электрическую активность мышц и скорость нервно-мышечной передачи.
- Магниторезонансная ангиография. С помощью этого метода можно выявить нарушения в сосудах головного мозга и наличие опухолевых образований.
- Компьютерная томография. Методика используется для того, чтобы определить наличие кровоизлияний, очагов деструкции нервной ткани, опухолей.
- Электроэнцефалография. Она используется для оценки электрической активности различных участков головного мозга.
Лечение пареза стопы
Так как парез не является самостоятельным заболеванием, то вылечить его можно, только установив точную причину возникновения. Если причиной является сахарный диабет, то в первую очередь нужно будет корректировать это заболевание. При травме нервов показано хирургическое вмешательство, также как при опухолях или межпозвоночных грыжах.
В ряде случаев, например, при прогрессировании неврологических заболеваний, полностью избавиться от паралича не удастся. В целом, чтобы лечить парез стопы, используют следующие способы:
- Применение лекарственных средств.
- Лечебная физкультура и массаж.
- Ношение ортопедических пособий.
- Физиотерапевтические методы.
- Миорелаксанты. Эти вещества применяют при спастических парезах, когда увеличение тонуса мышц стопы сопровождается снижением силы. Применяют Лиорезал, Сирдалуд, Дантролен.
- Сосудорасширяющие средства. Эти лекарства позволяют улучшить кровоток в области пораженного нерва, ускорить регенерацию поврежденных тканей. Назначают Никотиновую кислоту, Теофиллин.
- Ноотропы. Это препараты, улучшающие питание мозга и нервных тканей (Пирацетам, Фенотропил, Ноотропил).
- Комплексные препараты, содержащие витамины группы В.
Лечебная физкультура
ЛФК (лечебная физкультура) является важной и неотъемлемой частью восстановления нормальной работы стопы. Оценка мышечной силы проводится по 5 бальной системе. При этом 5 баллов – сила сохранена, нарушений нет, а 0 баллов – отсутствие мышечной силы, паралич (шкала Ловетто).
Правильно и регулярно выполняемые упражнения не только способствуют восстановлению пoдвижнocти и чувствительности, но и помогают избежать атрофии мышц и деформации стопы, а также улучшают обменные процессы в тканях и укрепляют связки и сухожилия.
Гимнастика может включать в себя следующие группы упражнений:
- Упражнения, основанные на рефлексах равновесия. Из положения стоя больной отклоняется или даже падает назад. Инструктор стоит сзади и страхует от полного падения. Стоя на коленях, пациент отклоняется назад, удерживая равновесие и не касаясь пятками ягодиц.
- Упражнения, способствующие пассивному тыльному сгибанию стоп. Выполняются с помощью велотренажера, причем стопы можно фиксировать к педалям специальным ремешком.
- Пациент шагает на лыжах, с закрепленными на них примерно на расстоянии 15–20 см грузами. Это способствует тыльному сгибанию стопы за счет силы тяжести. Важна техника упражнения: пациент должен именно «идти» на лыжах, а не ехать на них.
- Ходьба в специальной обуви без пяток. Или можно использовать ортопедическую обувь, где подошва сделана таким образом, что носок находится выше пятки.
- Поочередная ходьба на пятках и на носках.
- Прыжки поочередно на обеих ногах.
Хороший результат дает массаж стоп, причем выполняется он одновременно на обеих стопах двумя массажистами. После проведения операции комплекс упражнений составляется в соответствии с этапностью реабилитации (послеоперационный период, ранний восстановительный, поздний восстановительный) и зависит от объема хирургического вмешательства и общего состояния пациента.


Ношение ортопедических пособий
Специальные конструкции (ортезы) помогают удержать ногу в правильном физиологическом положении. Ортезы для лечения пареза стопы могут быть разные:
- В виде двух манжеток. Одна манжетка закрепляется на свод ступни и имеет крючок. Вторая манжетка крепится в зоне голеностопного сустава, имеет эластичную резинку, которая надевается на крючок. Такую конструкцию можно использовать под любую обувь на плоской подошве.
- Карбоновый держатель, представляющий собой специальную конструкцию, состоящую из стельки, задней планки и фиксатора голени.
- Жесткая пластиковая планка, которая расположена вдоль голени. Такая планка крепится к подошве с помощью эластичных лент.
Вид ортеза подбирается каждому больному индивидуально. Такое пособие помогает человеку вести более полноценный образ жизни, так как заметно облегчает ходьбу. Кроме того, осуществляется профилактика серьезных осложнений – невритов и артритов, которые часто возникают при атрофии мышц стопы.
Прогноз и профилактика
Прогноз зависит от причины, вызвавшей парез. Если причина – травма, то прогноз практически всегда благоприятный и функция стопы может быть восстановлена в полном объеме. При неврологических заболеваниях основной задачей будет являться недопущение прогрессирования пареза и перехода его в паралич.
Для того чтобы избежать пареза, желательно соблюдать ряд простых мер профилактики:
- Избавиться от вредных привычек (курение, употребление алкоголя).
- Больше ходить пешком, ездить на велосипеде, кататься на лыжах.
- Регулярно проходить профосмотры, а в случае выявления заболеваний, своевременно их лечить.
- Использовать качественную обувь.
Таким образом, парез стопы, являющийся проявлением большого количества заболеваний центральной и периферической нервной системы, не является опасным для жизни. Но при отсутствии лечения может существенно ограничить двигательную активность и даже привести к инвалидности. Комплексное лечение (лекарственные препараты, лечебная физкультура, общеукрепляющие процедуры, ношение ортезов) на ранних стадиях способны полностью восстановить мышечную силу стопы.