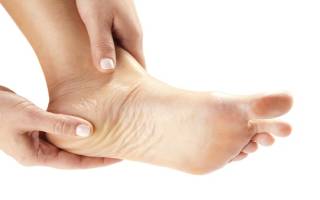
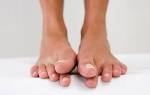
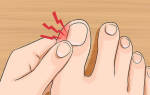
Плантарный фасциит причины воспаления
Пяточная шпора: причины возникновения

С НАМИ ЛЕЧИТЬСЯ ВЫГОДНО!
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день – осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 15 марта!
Шип на пятке: причины появления:
продолжительные нагрузки на ноги;
ношение неподходящей обуви;
наличие плоскостопия II-III степени;
возрастные изменения в костях стопы;
травма, разрывы, растяжения.
Подошвенный фасциит вызывают все вышеперечисленные причины возникновения. Что и помогает врачу при постановке диагноза.
С течением времени воспаление приобретает хронический характер – идет разрастание рубцовой ткани и отложение кристаллов кальция. Эти патологические образования уменьшают эластичность подошвенной связки, делают ее ригидной. Поэтому каждый шаг сопровождается сильнейшими болевыми ощущениями.
В 100% всех случаев, причиной появления пяточной шпоры, является плоскостопие – растяжение подошвенной связки, вследствие перегрузки, вызывает сильнейшее ее воспаление в области прикрепления к пяточной кости.
Как появляется шпора на пятке
Повышенные нагрузки на стопы приводят к растяжению подошвенной связки, а некоторые ее волокна даже разрываются. В процессе заживления, происходит разрастание рубцовой ткани и отложение кристаллов кальция, что приводит к уплотнению и пониженной эластичности данного участка связки. Каждый шаг вызывает натяжение связки, однако плотные патологические ткани мешают этому. В результате, больной мучается от сильных болей. Визуально обнаружить изменения весьма сложно – чтобы диагностировать подошвенный фасциит, требуется рентгенологическое обследование или УЗИ стопы.
Клиника «Стопартроз» располагает новейшим оборудованием и предлагает вам пройти ультразвуковое исследование стопы. Оно точно выявит все имеющиеся патологические участки в связке стопы. Таким образом диагностика и правильное лечение помогут устранить пяточную шпору и причины ее появления.
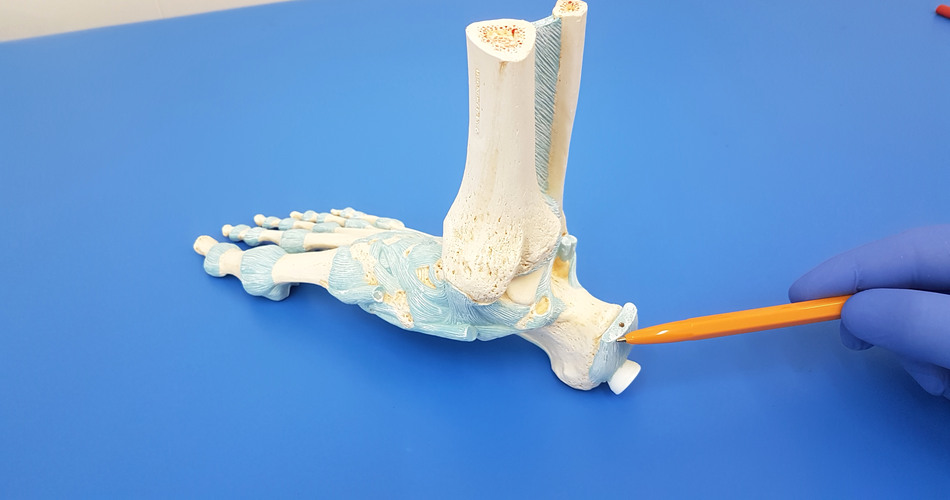 |
| Пяточная шпора на макете |
Записаться на лечение
Диагностика
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Рентгенография
Обследование не информативно при воспалении мягких тканей.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет получить срезы тканей на любом уровне.
Как следует лечить пяточную шпору?
Специалисты клиники «Стопартроз» используют целый комплекс мероприятий:
физиолечение ( магнитная терапия, лазерное лечение).
Ортопедическое отделение клиники «Стопартроз» всегда готово помочь пациентам в проведении наиболее эффективного метода лечения подошвенного фасциита. Ударно-волновая терапия подходит любым возрастным категориям, методика демонстрирует положительный результат уже после 1-2 процедур.
Мы гарантируем доступные цены на процедуры, о которых можно узнать в прайс-листе на нашем сайте. Для записи на прием просто свяжитесь с нашими консультантами по указанному номеру телефона или заполните заявку на сайте. Наши консультанты свяжутся с Вами в кратчайшие сроки.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Плантарный фасциит
Плантарный фасциит – заболевание, которое обусловлено воспалительно-дегенеративными изменениями в тканях плантарной фасции и сопровождается болью в пятке во время нагрузки.
| МКБ-10 | M72.2 |
|---|---|
| МКБ-9 | 728.71 |
| DiseasesDB | 10114 |
| MeSH | D036981 |
| eMedicine | pmr/107 |
| MedlinePlus | 007021 |
Содержание
Причины
Плантарная фасция (подошвенный апоневроз) – плотная соединительная ткань, которая крепится к пяточной кости и фалангам пальцев. Ее основная функция – формирование и поддержка продольного свода стопы. Если человек стоит, половина его веса оказывает давление на подошвенный апоневроз. Высокая нагрузка провоцирует его микроразрывы в области, которая крепится к пяточному бугру.
Во многих случаях за время нахождения в вертикальном положении (в период сна) травмы самостоятельно регрессируют. Но под воздействием неблагоприятных факторов разрывы фасции повторяются. В итоге развивается плантарный фасциит, причиной которого является постоянная микротравматизация апоневроза, приводящая к асептическому воспалению тканей и возникновению болевых ощущений.
От плантарного фасциита пятки чаще всего страдают женщины старше 40 лет. Вероятность развития заболевания повышают следующие неблагоприятные факторы:
- избыточный вес;
- занятия спортом, при которых возникает длительная нагрузка на пятку либо на ахиллово сухожилие;
- плоскостопие или слишком высокий свод стопы;
- подворачивание стопы внутрь во время ходьбы;
- ношение неудобной обуви;
- заболевания опорно-двигательного аппарата;
- травмы;
- подагра.
Хронический плантарный фасциит со временем может привести к образованию пяточной шпоры – костного разрастания (остеофита), которое возникает в результате отложения солей кальция.
Симптомы
Основной симптом плантарного фасциита – боль в области пятки. Неприятные ощущения возникают или усиливаются при нагрузке. В утренние часы они выражены наиболее сильно, затем постепенно стихают. Это связано с разрывом сросшейся за время ночного сна фасции. Кроме того, боль усиливается после длительного нахождения в сидячем положении, когда человек делает первые шаги.
Формирование пяточной шпоры может увеличивать интенсивность симптомов плантарного фасциита стопы, так как костные разрастания давят на окружающие ткани. Во многих случаях остеофит никак себя не проявляет.
Диагностика
Плантарный фасциит диагностируется на основании анализа жалоб и осмотра. Кроме того, назначается рентгенография, которая позволяет обнаружить пяточную шпору.
Во время обследования плантарный фасциит дифференцируют от таких заболеваний, как:
- тарзальный туннельный синдром;
- ревматоидный артрит;
- синдром Рейтера и так далее.
Лечение
Лечение плантарного фасциита определяется тяжестью его симптомов. В легких случаях основными направлениями терапии являются обеспечение разгрузки подошвенного апоневроза и устранение воспаления мягких тканей.
Разгрузка плантарной фасции достигается за счет снижения физической активности и периодического отдыха во время ходьбы. Основные методы терапии – гимнастика, тейпирование и применение специальных приспособлений для стопы.
Целью упражнений при фасциите является растяжение, укрепление и повышение эластичности апоневроза. Их необходимо проводить каждое утро после разминки. Регулярное выполнение гимнастики способствует удлинению подошвенной фасции. В результате снижаются болевые ощущений и предотвращаются травмы в будущем.
После лечебной физкультуры осуществляется тейпирование стопы – наложение эластичной ленты (тейпа) или пластыря для поддержки продольного свода и фиксации апоневроза. При накладывании тейпа необходимо увеличивать его натяжение тогда, когда он огибает ногу снизу.
Для повышения эффективности лечения плантарного фасциита в домашних условиях применяются брейсы или ортезы – приспособления, которые фиксируют стопу под прямым углом. Они надеваются на всю ночь и не дают возможности апоневрозу укорачиваться. В дневное время пациентам с фасциитом рекомендуется носить ортопедическую обувь или стельки с супинатором и углублением в центре пятки.
Для снятия воспаления тканей и уменьшения болевых ощущений практикуются:
- массаж;
- прикладывание льда;
- растирание согревающими и противовоспалительными препаратами;
- грязевые аппликации;
- теплые ванночки для ног;
- анальгетики – ибупрофен, ацетилсалициловая кислота, напроксен.
Как лечить плантарный фасциит в тяжелых случаях? При выраженных неприятных ощущениях и существенных костных разрастаниях используются следующие методы:
- инъекционное введение в ткани стопы глюкокортикоидов в комбинации с анестетиками;
- ударно-волновая терапия для разрушения пяточной шпоры;
- лазерное или ультразвуковое воздействие на воспаленные ткани.
При неэффективности консервативного лечения плантарного фасциита проводится операция, во время которой удаляются остеофит и измененные части фасции.
Прогноз
Плантарный фасциит имеет благоприятный прогноз. В запущенных случаях течение заболевания может усугубиться из-за перелома пяточной шпоры.
Профилактика
Основные меры профилактики подошвенного фасциита:
- ношение ортопедической обуви;
- адекватные физические нагрузки;
- поддержание нормального веса;
- лечение патологий опорно-двигательного аппарата.
Плантарный фасциит причины воспаления
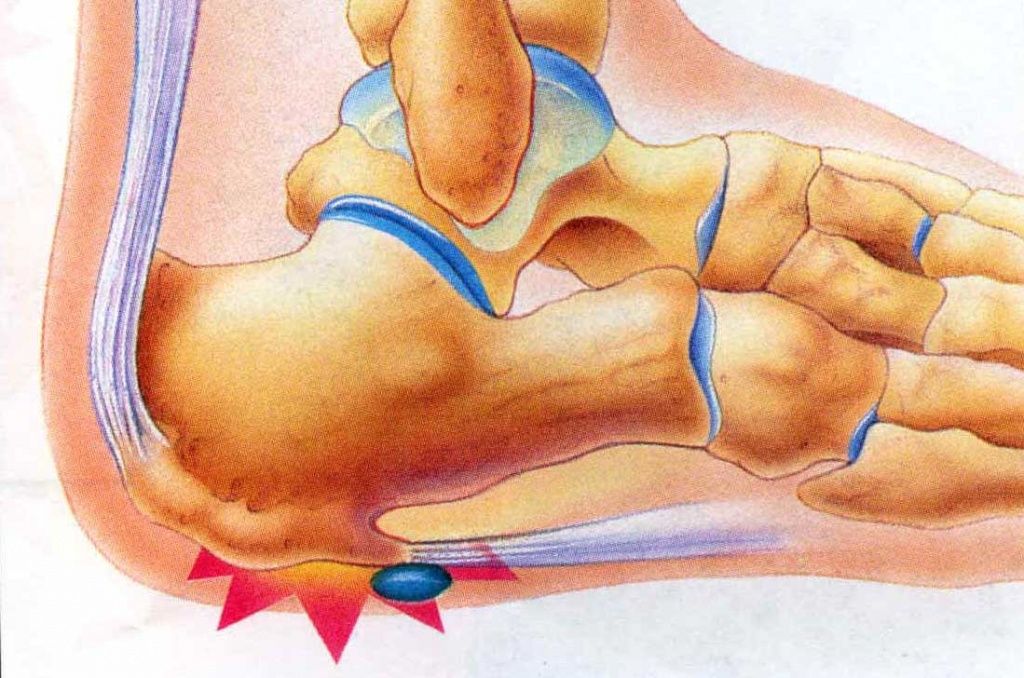 Фасциит представляет воспаление фасции. Он может возникать вследствие ревматического поражения или бактериальной инфекции, к примеру, при анкилозирующем спондилите или синдроме Рейтера. Фасция – это прослойка ткани под кожей, покрывающей поверхность основных тканей.
Фасциит представляет воспаление фасции. Он может возникать вследствие ревматического поражения или бактериальной инфекции, к примеру, при анкилозирующем спондилите или синдроме Рейтера. Фасция – это прослойка ткани под кожей, покрывающей поверхность основных тканей.
Виды фасциита:
У всех этих форм болезней имеются свои причины, в соответствии с которыми и назначается лечение.
Подошвенный
Подошвенная форма болезни является самой распространенной причиной боли, возникающей в пятке.
Подошвенная соединительная оболочка – это область из ткани, которая соединяет пальцы и пяточную кость, и поддерживающую свод стопы. Подошвенная соединительная оболочка при чрезмерном напряжении ослабевает, опухает и начинает воспаляться. В результате появляется боль в подошве или пятке, когда человек ходит или стоит.
Эта болезнь свойственна людям среднего возраста. Также заболевание встречается у молодых людей, проводящих много времени на ногах, к примеру, у солдат и спортсменов. Заболевание способно поразить либо одну, либо обе ступни.
Основной симптом этой формы болезни – боль в области пятки. Чаще всего она сильней всего ощущается после пробуждения: человек, встав с постели, с трудом наступает на ногу. Данное явление врачи именуют утренней болью первого шага. Однако, если ее преодолеть, начать ходить, то боль уменьшится либо даже исчезнет. Тем не менее, боль может периодически в течение дня возникать снова.
Причиной боли является воспаление подошвенной фасции, то есть слоя жесткой фиброзной ткани, проходящей вдоль нижней поверхности ступни. Данная связка словно трос, соединяет плюсневые кости с пяточной костью и поддерживает продольный свод стопы.
Плантарный
Это асептическое воспаление мягких тканей в месте, где пяточная кость прикрепляется к подошвенному апоневрозу. При отложении солей кальция в данной области образуется костный нарост (остеофит) – пяточная шпора.
Болевой синдром в большинстве случаев обусловлен воспалительно-дегенеративными изменениями плантарной фасции. Пяточная боль реже связана с травматизацией окружающих тканей костными разрастаниями. Данное заболевание также имеет простое название шпора на пятке или пяточная шпора, хотя данный термин не совсем правильный, ведь костный нарост (пяточная шпора) является следствием плантарной формы.
Плантарная форма – самая частая причина болей в области пятки.
Способствующими факторами развития этой формы болезни являются:
1. Слишком плоский или высокий свод стопы;
2. Чрезмерная пронация стопы при ходьбе;
3. Чрезмерный вес;
4. Долгое стояние, бег или ходьба на твердой поверхности;
5. Напряжение мышц голени или ахиллова сухожилия;
6. Ношение сношенной или неудобной обуви.
Основной симптом плантарной формы – боль в подошве при ходьбе.
Диагностика болезни основана на клинических данных, который врач получается во время обследования стопы, данных опроса больного и характерных жалобах. Чтобы уточнить диагноз, может проводиться рентгенологическое исследование.
Некротический
Необходимо сразу отметить, что некротическая форма болезни встречается крайне редко. Его клиническую картину ведут с 1871 года.
Наиболее частым возбудителем данной формы являются анаэробные бактерии клостридии и гемолитический стрептококк. В организм человека бактерии проникают через порезы или раны.
Заражению чаще всего подвержены повреждения кожи в области конечностей и промежности.
Причины возникновения некротической формы
На начальной стадии появляется тканевая ишемия, в ране размножаются анаэробные бактерии, после чего по подкожной жировой клетчатке распространяется воспаление. Заболевание развивается стремительно.
Факторы, располагающие к некротической формы болезни являются:
1. избыточная масса тела;
2. возраст старше 50 лет;
4. поражение периферических сосудов;
5. сахарный диабет;
6. хронический алкоголизм;
7. инфекционные осложнения в послеоперационном периоде;
8. инъекции наркотиков;
9. применение кортикостероидов.
 Симптомы некротической формы болезни
Симптомы некротической формы болезни
2. напряженный отек, который сопровождается образованием пузырей, заполненных жидкостью;
3. изменение до серого цвета кожи с синюшным оттенком;
4. лихорадка, озноб, высокая температура;
5. крепитация или хруст, который появляется при лопании пузырьков газа в тканях, выделяемых при жизнедеятельности анаэробных бактерий;
6. ухудшение деятельности мозга, сильная интоксикация, спутанность сознания;
8. снижение артериального давления (гипотензия);
9. сильная боль при пальпации.
Лечение
Подошвенная и плантарная форма
Универсального метода нет, но есть следующие способы:
1. ограничить занятия, вызывающих боль в ступнях;
2. упражнения на растяжку голени, гимнастика;
4. обезболивающие: аспирин, напроксен, ибупрофен;
5. 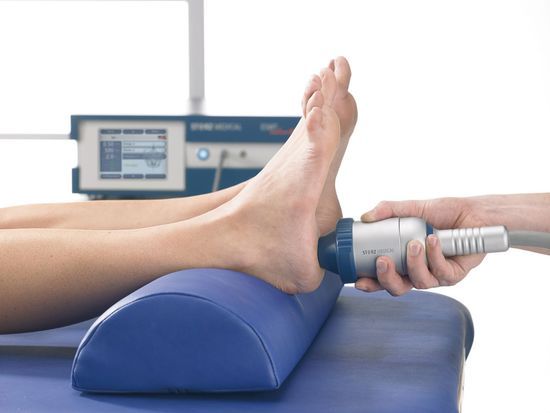 ударно-волновая терапия;
ударно-волновая терапия;
6. ортопедическая обувь и стельки.
7. при неэффективности данных мероприятий проводятся инъекции стероидных препаратов вместе с анестетиками.
8. Операция требуется только в 5 % случаев.
Ношение индивидуальных ортопедических ортезов (стелек), производится по слепку для каждого пациента. Важно, чтобы стельки являлись полноконтактными, прилегали к ступне по всей площади. Лишь тогда они смогут восстанавливать нормальную высоту продольного свода стопы, что позволит снять натяжение подошвенной фасции, а значит и боль уйдет. Уже впервые недели ношения стелек выраженность боли снижается. Именно данный метод считается самым надежным и дающим долговременный эффект.
При некротической форме применяется своевременное хирургическое вмешательство с адекватным этиотропным антибактериальным лечением, которое во многом зависит от объема и локализации поражения. Запускать некротическую форму нельзя, ведь в 30 % случаев болезнь заканчивается смертью.
Пяточная шпора (плантарный фасциит)
Общая информация
Плантарный фасциит является наиболее частой причиной боли в пятке. Боль от плантарного фасциита чаще всего ощущается утром в момент первых шагов после подъема с постели. Подошвенная фасция — это широкая полоска соединительной ткани на подошве. На начальной стадии из-за повторяющихся нагрузок возникает микрорастяжение подошвенной фасции в месте ее прикрепления к пяточной кости.
Это приводит к воспалительной реакции, которая вызывает болевые ощущения. Факторы риска для развития плантарного фасциита: необходимость длительного стояния на ногах, повышенная масса тела, преклонный возраст, изменения уровня активности и перенапряженные икроножные мышцы.
У подавляющего большинства пациентов плантарный фасциит можно вылечить без операции. Основными компонентами эффективного безоперационного лечения являются: растяжка икроножных мышц с прямым коленом, растяжение подошвенной фасции, изменение активности и ношение комфортной обуви.

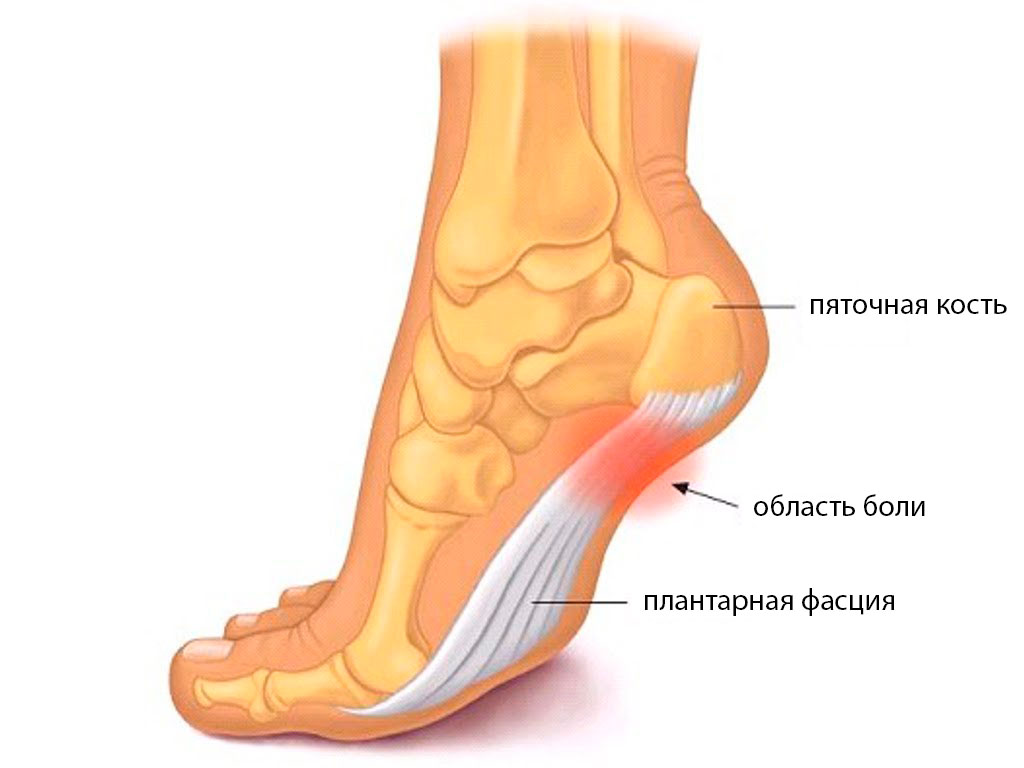
Рис. 1: Основной участок боли подошвенной фасции
Клиническая картина
Пациенты с пяточной шпорой жалуются на боль при первых шагах утром, после длительного сидения за столом или за рулем — так называемые «стартовые боли». Боль ощущается в пятке и может быть довольно сильной (рис. 1).
Часто улучшение наступает после первых шагов или растягивания мышц голени и фасции стопы. Однако, как правило, боль возвращаться в течение дня, особенно если пациент много ходит или стоит. Жгучая боль не является типичной для плантарного фасциита и может возникать при раздражении нерва (например, неврит Бакстера).
Основные причины развития плантарного фасциита:
- возраст
- недавнее увеличение уровня физической активности (например, новая программа бега)
- работа, требующая длительного стояния на ногах
- увеличение веса
- скованные (ригидные) икроножные мышцы
При клиническом осмотре наиболее часто боль локализуется по внутренней поверхности пятки с подошвенной поверхности стопы. Также боль возникает при непосредственном надавливании (пальпации) на указанную область. Скованность мышц голени также является частым симптомом. Симптомы могут обостриться, если потянуть пальцы стопы на себя, тем самым растянув подошвенную фасцию (см. рис. 3). Существует связь между плоскостопием и развитием плантарного фасциита, однако данное заболевание может развиться при любом типе стопы.
Плантарный фасциит является наиболее частой причиной боли в пятках, но есть и другие, менее распространенные причины:
- болевой синдром, связанный с перегрузкой пятки
- атрофия мягких тканей стопы
- защемление первой ветви латерального подошвенного нерва (нерв Бакстера)
- синдром тарзального канала
- стрессовый перелом пяточной кости
- воспаление надкостницы
- воспаление, вызванное серонегативным артритом
Дополнительные методы исследования
Диагноз плантарный фасциит, как правило, ставится на основании жалоб пациента и клинического осмотра. Выполнение рентгенограмм стоп необязательно для постановки диагноза. Однако, если рентген все же назначен, на боковых проекциях визуализируется пяточная шпора.
Важно понимать, что перегрузка подошвенной фасции может быть причиной избыточного образования костной ткани, в виде пяточной шпоры. Однако наличие пяточной шпоры не коррелирует напрямую с симптомами.
У многих пациентов на рентгенограммах стопы видна шпора, но симптомов нет, и наоборот — у пациентов страдающих плантарным фасциитом на рентгенограммах пяточная шпора отсутсвует.
Изначально пациентам МРТ стопы не назначают. Однако, если симптомы не исчезают после проведенного лечения, может быть назначена МРТ, чтобы исключить другие причины болей в пятке — например, стрессовый перелом пяточной кости.
Лечение
Безоперационное лечение
Основные элементы безоперационного лечения включают в себя:
- растягивание икры (Рис. 2) Ежедневное выполнение упражнений (6-8 недель), направленных на растяжку икроножных мышц, позволяет значимо уменьшить боль почти у 90% пациентов. Растяжку необходимо выполнять в общей сложности 3 минуты в день. Упражнение должно выполняться с прямым коленом, так, чтобы растягивалась икроножная мышца. Растяжку следует выполнять на обеих ногах. Шесть подходов по 30 секунд с каждой стороны. Важно выполнять растяжку ежедневно.

Рис. 2: Растяжка икроножных мышц с прямой ногой
- растягивание подошвенной фасции (рис. 3). также уменьшает болевые ощущения у большинства пациентов. Упражнение выполняют в положении сидя, больную ногу закидывают поверх другой ноги. Необходимо взять стопу больной ноги и потянуть пальцы стопы на себя (рис. 3). Это создает напряжение/растяжение арки стопы/подошвенной фасции. Проверьте необходимое растяжение, осторожно потирая слева направо большим пальцем другой руки над аркой пораженной ноги. Подошвенная фасция должна быть упругой как гитарная струна. Растяжение необходимо удерживать в течение 10 секунд и повторить 10 раз. Время выполнения растяжения является важным. Это необходимо выполнять до первого шага утром и в течение дня перед тем, как встать на ноги после длительного покоя. Большинство пациентов выполняют растяжение 4-5 раз в день в течение первого месяца, затем 3-4 раза в неделю. Уменьшение боли с улучшением на 25-50% ожидается через 6 недель, с исчезновением симптомов — через 3-6 месяцев.

Рис. 3: Специальное растяжение подошвенной фасции
С исчезновением болевых ощущений в пятке важно продолжать выше описанные упражнения на регулярной основе (3-4 раза в неделю), чтобы свести к минимуму риск рецидива. Данные упражнения лечат симптомы, но полностью не устраняют основные предрасполагающие биомеханические факторы. Таким образом, важно непрерывное лечение данного заболевания!
- ношение индивидуально подобранных ортопедических стелек.
- ношение комфортной обуви. Обувь с жесткой подошвой с округлым контуром и удобным кожаным верхом в сочетании с ортопедическими стельками или подпяточником может быть очень полезной в лечении плантарного фасциита.
- нестеройдные противовоспалительные препараты (НПВП): короткий курс противовоспалительных препаратов может быть полезным в лечении симптомов плантарного фасциита у пациентов, не имеющих каких-либо противопоказаний (например, язвенной болезни желудка). (Целебрекс, Аркоксиа, Нимесил и др.).
- изменение физической активности. Любые изменения физической активности, начавшиеся недавно и которые могли увеличить нагрузку на пятку. Например, новый режим работы или новый вид тренировки в тренажерном зале, необходимо временно прекратить до исчезновения симптомов. Затем занятия можно постепенно возобновить. Кроме того, может быть полезным изменение обычного образа жизни (например, больше сидеть), что ограничивает количество времени, в течение которого пациент находится на ногах.
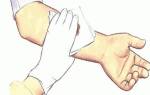
- использование ночной шины для лечения плантарного фасциита (Рис. 4). Шина удерживает голеностопный сустав в нейтральном положении (прямой угол) во время сна, ее использование позволит уменьшить утреннюю боль. Шину необходимо использовать каждую ночь в течение 1-3 недель до исчезновения симптомов. Кроме того, ношение шины можно возобновить на короткий промежуток времени, если симптомы возвращаются.

Рис. 4: Ночная шина при плантарном фасциите
- снижение веса: если у пациента есть лишний вес, снижение веса может быть очень полезным для уменьшения болей, связанных с плантарным фасциитом.
- курс ударно-волновой терапии.
- локальные инъекции кортикостероидов (Липоталон, Дипроспан) .
- курс инъекций плазмы обогащенной тромбоцитами (PRP-терапия).
Оперативное лечение
Около 90% пациентов вылечиваются консервативно в течение 3-6 месяцев. Оперативное лечения показано пациентам с хроническими симптомами, сохраняющимися после проведения полноценного курса консервативного лечения, через 6-9 месяцев после окончания терапии.
Хирургическое вмешательство может включать в себя эндоскопическую или открытую частичную подошвенную фасциэктомию, операции на мышцах голени и ахилловом сухожилии.
Частичная подошвенная фасциэктомия: включает в себя удаление поврежденного участка подошвенной фасции, эндоскопически или через небольшой разрез. После операции следует 6-недельный период относительного покоя. Несмотря на то, что данная процедура показала хорошие результаты, это может увеличить риск разрыва подошвенной фасции, что приводит к глубокому деформирующему плоскостопию и развитию негативных симптомов.
Операции на икроножных мышцах и ахилловом сухожилии (так называемая операция Страйера или операция Вульпиуса): в последнее время появилось несколько исследований, которые предполагают, что удлинение икроножной мышцы поможет устранить симптомы, связанные с плантарным фасциитом. Данная операция предусматривает создание разреза в нижней части икры, для того, чтобы освободить сухожилие икроножной мышцы в том месте, где оно переходит в ахиллово сухожилие. После операции пациентам необходим относительный покой в течение шести недель. Может возникнуть остаточная слабость в мышцах голени, которая обычно проходит в течение 6-12 месяцев.

 Симптомы некротической формы болезни
Симптомы некротической формы болезни