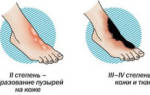
Фронтальная дисплазия лица
Синдром Крузона (черепно-лицевой дизостоз, или черепно-лицевая дисплазия)

Описание

Dysostosis craniofacialis hereditaria впервые описан в 1912 году французским врачом из Парижа L. E. Ostave Crouzon. Первые сообщения касались описания заболевания у матери и ребенка.
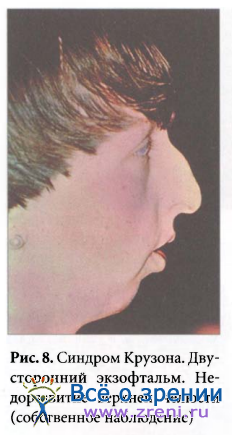
Со стороны глаз наблюдается двусторонний, часто значительный экзофтальм, связанный с недоразвитием верхней челюсти и орбиты. Объем орбит уменьшен, поэтому иногда наблюдается вывих глазных яблок из орбит. Имеется расходящееся косоглазие, вызванное расширением корня носа, гипертелоризм.
На глазном дне застойные диски в связи с повышением внутричерепного давления, обусловленным синостозом большинства черепных швов или сдавлением нервов в суженном оптическом канале. Наблюдается монголоидный тип глазных щелей, астигматизм, нистагм, врожденные подвывихи хрусталика, гидрофтальм, катаракта. Зрение обычно снижается до 6-7-летнего возраста, а затем стабилизируется. Наиболее постоянны из глазных симптомов экзофтальм и косоглазие. Типичны для синдрома аплазия верхней челюсти с западением ее назад; прогнатия нижней челюсти; большой выпуклый лоб; нос, как клюв попугая; короткая верхняя губа; деформация черепа типа башенного (рис. 8).
Наблюдается расщелина неба и язычка, высокое небо, редкие шиповидные зубы, большой язык, атрезия слухового прохода и глухота, нарушение обоняния, эпилептические припадки. Фогт наблюдал сочетание дизостоза Крузона с открытым прикусом — несмыкание челюстей в области передних зубов при прикусе в сочетании с синдактилией. Описаны также двухфаланговые пальцы, полидактилия, параличи черепно-мозговых нервов, гипофункция гипофиза с адипозо-генитальной дистрофией (Меркулов И. И.,1971; Трон Е.Ж.,1968).
Заболевание расценивается как семейно-наследственная аномалия черепа, его лицевой и мозговой частей типа оксицефалии с доминантной передачей и высокой пенетрантностью (Crouzon О., 1929).
О. Crouzon, Е. М. Рахальская и др. связывают заболевание с преждевременным зарастанием швов, обусловленным врожденным и наследственным нарушением роста, воспалительным процессом вокруг швов, вызывающим синостоз и последующую задержку роста. Из экзогенных факторов значение имеют лучи Рентгена, внутрисекреторные расстройства, интоксикации, краснуха у матери и др.
Известно, что органы лица формируются из структур первой жаберной дуги и переднего края второй жаберной дуги. Из этих же структур формируется и ушная раковина. Г. В. Кручинский считает дисплазию Крузона одной из форм синдрома первой жаберной дуги, когда нет изменений со стороны ушной раковины. К синдрому первой жаберной дуги он относит все формы расщелин верхней губы и неба и особенно случаи сочетания их с аномалиями ушной раковины в передней ее трети, а также некоторые формы поперечной и продольной расщелин лица. Не исключена возможность спорадического возникновения заболевания. Мужчины и женщины страдают одинаково. Лечение хирургическое. R. Chwirot в 1959 году описал случай болезни Крузона у 24-летней женщины, которой произвели операцию на черепе, орбите и оптических каналах, после чего исчез отек диска зрительного нерва, несколько уменьшился экзофтальм и в течение 8 месяцев наблюдения не было дальнейшего прогрессирования процесса.
Дифференцируют с синдромом Апера и краниостенозом.
Фронтальная дисплазия лица
Танатофорная дисплазия является летальной формой хондродисплазии, которая характеризуется укорочением конечностей и подразделяется на два типа.
• Тип I характеризуется выраженной ризомелией, искривлением длинных трубчатых костей, узкой грудной клеткой, относительно большой головой, нормальной длиной туловища и отсутствием формы черепа в виде «трилистника». Отмечается уплощение позвонков, череп имеет короткое основание, и зачастую большое затылочное отверстие бывает уменьшено в диаметре. Кроме этого, обнаруживается выступающий лоб, могут присутствовать гипертелоризм и седловидный нос. Кисти и стопы сформированы без особенностей, за исключением укорочения пальцев кистей.
• Тип II характеризуется укороченными, но прямыми трубчатыми костями и формой черепа в виде «трилистника».
Синонимы. Танатофорный нанизм.
Распространенность. Заболевание встречается с частотой 0,69 на 10 000 родов, соотношение по половому признаку составляет 2 : 1.
Этиология. Возможно, аутосомно-доминантное наследование. Однако большинство случаев возникает в результате новых мутаций гена FGFR3.
Риск рецидива. Общий эмпирический риск оценивается в 2%.
Диагностика. Эхографический диагноз может устанавливаться на основании обнаружения нанизма, обусловленного короткими конечностями, гипоплазии грудной клетки, формы черепа в виде «трилистника», выступающего лба и поперечной («обезьяньей») складки ладони. Искривление бедренных костей, узкая грудная клетка, относительно большой размер головы, даже без вентрикуломегалии, и впечатление избыточности мягких тканей являются признаками, которые становятся более заметными по мере роста и развития плода, но могут еще отсутствовать во втором триместре беременности.
В 70% случаев танатофорная дисплазия сочетается с многоводием, которое может быть значительно выражено и приводить к преждевременным родам. Маловероятно, что заболевание влияет на двигательную активность плода, однако имеются сообщения о снижении его шевелений в третьем триместре. Уменьшение сжимательных движений кисти, возможно, обусловливает развитие поперечной складки ладони. При отсутствии формы черепа в виде «трилистника» заболевание должно предполагаться на основании выявления тяжелой формы ризомелического нанизма и узкой грудной клетки.
Измерение длины бедренной кости у плода с помощью эхографии, особенно с оценкой отношения ее длины к бипариетальному размеру, является надежным методом идентификации некоторых форм скелетных дисплазий, сопровождающихся укорочением конечностей, а также танатофорной дисплазий.
Патогенез. Характеризуется генерализованной патологией зон роста костей с персистированием мезенхимальноподобных тканей.
Сочетанные аномалии. Форма черепа в виде «трилистника» (обнаруживается только при типе II), подковообразная почка, гидронефроз, дефекты межпредсердной перегородки, аномалии развития трикуспидального клапана, неперфорированный анус, локтелучевой синостоз.
Дифференциальный диагноз. Хондроэктодермальная дисплазия (синдром Эллис-ван-Кревельда (Ellis-van-Creveld)), асфиксическая дисплазия грудной клетки, синдромы коротких ребр – полидактилии, а также гомозиготная ахондроплазия. Следует рассматривать все виды нанизма с короткими конечностями. При подозрении на наличие II типа необходимо исключить состояния, сопровождающиеся краниосиностозами и формой черепа в виде «трилистника» (синдрома Апера (Apert), Крузона (Crouzon), Пфайффера (Pfieiffer), Карпентара (Carpenter) и Kleeblattschadel).
Прогноз. Данное заболевание неизменно летально, и новорожденные умирают вскоре после рождения. Причиной гибели является дыхательная недостаточность вследствие гипоплазии легких.
Эктодермальная гидротическая дисплазия
Диагностика зачастую заключается в клиническом наблюдении, а также исследовании генеалогического дерева с определение типа передачи: аутосомно-доминантного или рецессивного. Эктодермальная дисплазия может возникать у любых рас, но наиболее часто встречаются у европеоидов.
С клинической точки зрения могут быть выделены две основные формы:
1. Гипогидротическая форма
2. Гидротическая форма
Гипогидротическая эктодермальная дисплазия является одним из самых распространенных наследственных заболеваний и примерно встречается с частотой 1:17000 по всему миру. Проявляется синдром типичной триадой: гипогидроз, гипотрихоз и гиподонтия. Обычно патология наследуется сцеплено с Х хромосомой. У мужчин заболевание проявляется тяжелее, чем у женщин. В гидротической форме экдодермальной дисплазии поражаются обычно зубы, волосы и ногти, в то время как потовые железы проявляют сверхразвитие. Обычно такая форма наследуется аутосомно-доминантно. DJB16, регулирующий синтез белка 6 (conexin-30), является единственным известным геном, ассоциированным с гидротической эктодермальной дисплазией. У большинства людей, страдающих от синдрома, один из родителей так же является больным. Потомство заболевшего имеет 50% вероятность наследования мутантного гена. Имеется данным и об аутосомно-рецессивном типе наследования.
Основные “лицевые” черты эктодермальной дисплазии следующие: крупная лобная кость, сплюснутый нос, выраженные надглазничные валики, несимметрично посаженые уши, вдавленная средняя часть лица, нижняя треть лица уменьшена из-за недостаточного развития альвеолярной кости, губы выпуклые.
Цефалометрические исследования Vierucci и коллег показали значительную разницу в особенностях черепа больных и здоровых детей. В ротовой полости наиболее явным признаком является олигодонтия, отсутствие 6 и более зубов включая 3-и моляры. Зубы в переднем сегменте нижней и верхней челюстей конические или заостренные по форме. Эмаль также может быть дефектной. Наблюдается широкая срединная диастема и гипоплазия уздечки губы.
Обычно в заднем сегменте обнаруживается только один моляр с бочковидной коронкой. Косметическое лечение показано практически всем пациентам, а изготовление протезов уже требуется с 2-х летнего возраста пациента. В течение всего периода взросления необходима частая смена протезов, а затем постановка имплантатов, как только челюсть полностью сформируется. На настоящий день методика удаления имеющихся зубов с заменой на имплантаты является достаточно широко распространенной. Как альтернативный вариант возможно покрытие имеющихся зубов коронками в совокупности с ортодонтическим лечением. По причине сложности таких случаев рекомендуется привлечение разнопрофильных специалистов. Данный клинический случай описывает реабилитацию пациента с эктодермальной дисплазией, тяжелой атрофией костной ткани и пневматизацией верхнечелюстной пазухи при помощи имплантатов.
Описание клинического случая
В клинику обратилась 21-летняя пациентка с генетически обусловленной эктодермальной дисплазией для лечения частичного отсутствия зубов на верхней и нижней челюсти при помощи установки имплантатов. Исследование генеалогического древа выявило такое же заболевание у бабушки, отца, дяди и брата пациентки (Фото 1). Основные жалобы: нарушение эстетики и затрудненное пережевывание пищи. В анамнезе имеется анемия, других патологических состояний, включая аллергию на медикаменты, не выявлено. Также девушка сообщила о приеме фолиевой кислоты под надзором терапевта. В истории болезни отмечено нормальное потоотделение с рождения и нормальная толерантность к теплу (Фото 2).
Фото 1. Генеалогическое древо
Фото 2. Фронтальный вид
Клинический осмотр выявил редкие и мягкие волосы на голове, медленные рост ногтей, множественное отсутствие зубов (без учета третьих моляров, по классификации ADA): 2, 3, 4, 5, 12, 13, 14, 15, 18, 23, 24, 25, 26, 28, 29 и 31. Гипоплазия эмали обнаружена у 13 и 23. На ОПГ выявлена аномальная структура зубов 7, 8, 9, 10 и 21. Также горизонтальная убыль кости в заднем участке нижней челюсти, возвышение зубов 19 и 30, утрата вертикальной высоты, неразвитость альвеолярного гребня и двустороннее расширение верхнечелюстной пазухи (Фото 3 и 4).
Фото 3. Внутриротовой фронтальный вид
Фото 4. ОПГ до операции
Диагноз:
– Эктодермальная дисплазия (гидротическая форма)
– Частичная олигодонтия на верхней и нижней челюстях
– Утраченная вертикальная высота
– Эстетическое нарушение, жевательная и речевая дисфункция
– Двусторонняя пневмотизация верхнечелюстных синусов
План лечения верхней челюсти включал удаление всех зубов, двусторонний синуслифтинг и наращивание альвеолярной костной ткани.
Затем изготовление временного протеза, установка имплантатов, фиксация протеза на имплантаты при помощи цемента. На нижней челюсти запланирована фиксация протезов на собственные зубы, а также имплантаты 28 и 29.
Первоначально были изготовлены предварительные слепки, фиксирована центральная окклюзия и определена протетическая плоскость. Отлиты модели, также изготовлен прикусной валик для фиксации вертикальной высоты. При помощи КТ оценен уровень кортикальной кости для потенциальной локализации имплантатов (Фото 5 и 6). В конечном итоге пациенту представлен лечебный план. После получения согласия проведено препарирование зубов нижней челюсти и постановка временного протеза. При помощи прикусного валика определена центральная окклюзия для изготовления протеза на верхнюю челюсть (Фото 7).
Фото 5: КТ скан верхней челюсти до вмешательства
Фото 6: КТ скан нижней челюсти до вмешательства
Фото 7: Временный протез и прикусной валик
Во время второго посещения проведено удаление всех верхних зубов и альвеолопластика под местной анестезией. Также осуществлен двусторонний синуслифтинг и одновременное наращивание альвеолярной костной ткани аутоматериалом. Затем был изготовлен протез полного зубного ряда на верхнюю челюсть. Спустя 4 месяца восстановительного периода проведена имплантация под местной анестезией. При помощи шаблона, изготовленного из протеза, на верхнюю челюсть установлены 8 стандартных имплантатов (Dentium, IMPLANTIUM Implant, Korea) и 2 имплантата на нижнюю челюсть в местах отсутствия зубов 28 и 29 (Фото 8). Наращивание кости вокруг имплантатов произвели при помощи смеси (1:0,5) костных материалов Cadaver Freezed Dried Bone и Demineralized Freezed Dried Bone (Grafton DBM Putty и MinerOss USA). Период заживления после вмешательства проходил без особенностей. Спустя 4 месяца имплантаты были раскрыты и проведена установка абатментов. Все имплантаты полностью интегрированы в кость. Спустя две недели изготовлены окончательные слепки при помощи индивидуальных ложек. После отливки рабочих моделей их поместили в артикуляторы (Hanau 95H2, WhipMix, USA). В лабораторных условиях изготовлены металлические каркасы на нижнюю и верхнюю челюсти, произведена припасовка. Осуществлена проверка и определение центрального соотношения. Окончательно изготовленный протез был фиксирован при помощи стеклоиономерного цемента (GC Fuji – GC America, Inc, USA). Даны рекомендации по гигиене полости рта (Фото 9, 10, 11).
Фото 8: После установки имплантатов
Фото 9: а) металлический каркас в артикуляторе; b и c) фиксированные на цемент протезы на верхнюю и нижнюю челюсти; d) центральное соотношение
Фото 10: ОПГ после лечения
Фото 11: Фото до проведенного лечения и после
Для определения синдрома эктодермальной дисплазии необходимо поражение по крайней мере двух структур: волос, зубов, ногтей или потовых желез. Однако на настоящий момент не существует единого согласия о точном числе симптомов, необходимых для постановки данного диагноза. В описанном клиническом случае диагноз был поставлен на основе поражения волос, медленного роста ногтей и олигодонтии. Патология потовых желез не установлена, обнаружен генетический аспект заболевания с аутосомно-доминантным типом наследования. Обычно лечение данных патологий состоит в изготовлении различного рода съемных и несъемных протезов. В некоторых группах пациентов также возможно использование имплантатов для фиксации протезов. Реабилитация таких пациентов весьма сложна, так как требует привлечения разнопрофильных специалистов. Также следует учитывать возраст пациента, стадию роста, наследственные особенности, дефекты мягких тканей, присутствие зубов с нарушенной формой, крупные диастемы и психологический фактор. Как правило, у этих пациентов нарушена структура альвеолярного гребня, иногда называемого “острием ножа”, что, конечно же, будет затруднять процесс имплантации. Именно поэтому зачастую требуется проведение предварительной костной пластики и синуслифтинга. Существуют эстетические, функциональные и психологические аспекты, которые делают особенно важным лечение в раннем возрасте. Хотя иногда стоматологу приходится сталкиваться с особыми трудностями в виду постоянного роста пациента. Однако это не умаляет важности ортопедического лечения для благоприятного психологического состояния пациента.
Лечение пациентов с тяжелой формой олигодонтии по причине эктодермальной дисплазии будет зависеть от уникальных анатомических особенностей, состояния зубочелюстной системы и возраста пациента. Описанный клинический случай является типичным примером реабилитации таких пациентов с привлечением разнопрофильных специалистов. Более того трехлетнее наблюдение за данным пациентом показало, что при тщательном планировании лечение с применением имплантатов является самым успешным и эффективным из всех существующих методов. Эстетическое восстановление зубочелюстной системы при синдроме эктодермальной дисплазии помогает поднять личную самооценку и в целом улучшить здоровье полости рта.
Симптомы и признаки дисплазии шейки матки — нюансы операции
Дисплазия шейки матки – это серьезная патология женской сферы, чаще встречающаяся у молодых девушек в возрасте от 25 до 35 лет. Она является заболеванием, которое предшествует развитию онкологического процесса, поэтому нелеченая дисплазия со временем переходит в рак.

Болезнь тяжело диагностировать, поскольку она редко провоцирует появление выраженных симптомов, обычно изменения в шейки обнаруживают во время профилактических осмотров у гинеколога.
Лечение осуществляется двумя основными методиками – консервативная терапия и хирургическое вмешательство.
Решение по поводу способа лечения должен принимать опытный врач, поскольку важно учесть множество факторов, например, степень поражения органа, возраст больной или наличие сопутствующих патологий.
Что такое дисплазия
Шейка – это часть матки, состоящая в основном из мышечной ткани, которая сверху покрыта многослойным эпителием (слизистым шаром), а внутри – цилиндрическим.

Именно структурные изменения в эпителиальных клетках первого вида, приводящие к их атипичному строению, называются дисплазией (неоплазией).
В гинекологии выделяют несколько клеточных слоев плоского эпителия:
- базальный – самый глубокий шар, он размещается на грани слизистого эпителия и мышечных волокон. Тут возникают новые клетки, которые по мере дозревания продвигаются к поверхностному эпителию;
- парабазальный – функционально не отличается от базального шара, но парабазальные клетки более зрелые, обладают округлой формой;
- промежуточный и интраэпителиальный – тут полностью заканчиваются рост и развитие клеток;
- поверхностный – внешний шар, который прикрывает более молодой эпителий, защищая его от негативного воздействие, например, от инфекций. Клетки быстро отмирают и отшелушиваются, уступая место новым структурным единицам.
Дисплазия шейки матки – это болезнь, которая характеризуется структурными изменениями в эпителии. Слои перемешиваются между собой, клетки увеличиваются в размерах и изменяют строение – появляются лишние ядра, исчезает форма.
Причины
Основная причина, ведущая к развитию дисплазии шейки матки, – это особый папилломавирус, атакующий человека. Существует более 80 типов инфекции, но только 30 из них приводят к болезням шейки матки или других половых органов.
13 типов ВПЧ обладают высоким риском возникновения онкологического процесса, а при заражении 16 или 18 вирусом рак развивается более чем в 80% случаев.
Далеко не во всех случаях инфицирование папилломавирусом приводит к онкологии. Чтобы возникла дисплазия эпителия, которая затем перерастет в рак, нужны провоцирующие факторы:
- наличие у женщины паритета, то есть многочисленных родов в анамнезе;
- длительное использование гормональных препаратов в качестве защиты от нежелательной беременности. При приеме таблетированных форм контрацептивов в течение пяти лет риск атипических изменений в шейке маткивозрастает вдвое;
- наличие онкологических изменений в пенисе партнера;
- резкие гормональные скачки – беременность, использование посткоитальной контрацепции, менопауза;
- употребление табака – даже пассивное курение увеличивает риск развития неоплазии;
- гиповитаминоз – наиболее опасна недостача витаминов А и С;
- снижение защитных сил организма – СПИД, прием иммуносупрессоров, стрессовые состояния, истощение иммунитета диффузными инфекциями;
- наличие инфекций в половых путях, хронических воспалений.
Также к предрасполагающим факторам относят ранние беременности (до наступления 18 лет), травмы во время абортов или родов, половую жизнь, начатую в юном возрасте. Кроме того, большую роль играет наследственность.
Важно! Девушки, в роду которых женщины страдали от онкологии, должны внимательно следить за своим здоровьем и регулярно посещать гинеколога для профилактических осмотров.

Симптомы и признаки
Не существует характерных симптомов дисплазии шейки матки, только в запущенных формах могут появляться незначительные выделения с кровью или дискомфорт внизу живота.
Обычно атипиюклеток выявляют во время профилактических осмотров, или когда девушка обращается к гинекологу за помощью в лечении других заболеваний.
Часто на фоне дисплазии шейки матки появляется эрозия, поэтому при наличии такого дефекта важно провести детальную диагностику.
Признаки, которые могут свидетельствовать о развитии патологии:
- изменение характера или количества выделений из влагалища;
- появление прожилок крови во влагалищной слизи, особенно после полового акта;
- дискомфорт или болезненность при проникновении во время секса.
Наличие симптоматики – это необязательный фактор для постановки диагноза, обычно признаки появляются уже при 3 степени дисплазии шейки матки. В остальных случаях болезнь можно распознать, только проведя онкоцитологическое исследование.

Степени и виды дисплазии
Заболевание не поражает все ткани одномоментно. Вначале изменяется строение более глубоких структур, а с развитием неоплазии процесс постепенно распространяется на все типы клеток многослойного эпителия.