Дисплазия шейки матки при беременности
Дисплазия при беременности
В период планирования беременности либо уже после её наступления при обследовании женщины порой выявляются разные патологии, включая дисплазию.
Раннюю дисплазию врач способен не диагностировать, заболевание никак не проявляется, не вносит коррективы в интимную близость партнёров. Беременность способна протекать на фоне дисплазии, однако в период планирования будущего ребёнка следует пройти обследование, вылечить возможные скрытые заболевания, избегая осложнений во время вынашивания малыша. Различают ряд видов дисплазии при беременности.
Дисплазия шейки матки
Наличие дисплазии, выявленной в период беременности женщины, не отразится на ходе беременности либо здоровье малыша. Если установлена вероятность выносить здорового ребёнка, не стоит делать операцию по удалению дисплазии, высока возможность инфицирования плода, выкидышей, риск внутриутробной гибели плода.
Важным моментом при беременности вовремя провести цитологическое обследование и по полученным результатам обсудить с лечащим врачом дальнейшее лечение. При положительной картине не следует соглашаться на проведение кольпоскопии, при исследовании применяется уксусная кислота, лишнее вмешательство в организм беременной женщины, как минимум, нецелесообразно. Лучше отказаться от биопсии, процедуру проводят в случае острой необходимости.
Лечение дисплазии желательно провести до беременности, при тяжёлых случаях заболевания удаляется часть шейки матки. Для зачатия и вынашивания ребёнка факт не играет роли. Роды протекают естественным путём при любой степени дисплазии, при отсутствии прочих противопоказаний.
Дисплазия при беременности, выявленная в шейке матки, обязана быть вылечена вовремя, не допуская шанса переродиться в злокачественную опухоль. Дисплазия представляет изменение клеток строения эпителия, слоя формирующего шейку матки. Известны три степени. Лёгкая степень – простая в лечении, но затягивать процесс не стоит. С лёгкой степени дисплазия с лёгкостью перейдёт в среднюю, где поражаются глубокие слои эпителия. Потом наступает тяжёлая степень, где уже обязательно потребуется консультация гинеколога-онколога, возможно удаление части шейки матки.
Причины появления синдрома, способы лечения
Причины возникновения дисплазии у женщин в возрасте от 15 до 45 лет, ведущих энергичную половую жизнь, элементарны. Преждевременное начало сексуальной жизни, периодическая активная смена партнёров, возможные инфекции и заболевания, полученные половым путём. Сюда включается отсутствие здорового и спортивного образа жизни, курение. Продолжительный приём гормональных оральных контрацептивов или КОКов, возможные гормональные нарушения в организме женщины любого детородного возраста. Причиной происхождения дисплазии становится наличие вируса папилломы человека, ослабление иммунной системы в период беременности либо стрессовых переживаний.
Дисплазия шейки матки протекает без симптомов, однако появление выделений с характерным цветом обязаны насторожить женщину. Единственной возможностью выявить заболевание становится прохождение ежегодного обследования у гинеколога, сдача анализа на цитологию. В период планирования беременности требуется сначала вылечить заболевание, затем готовиться к счастливому материнству.
Лечащий врач пропишет медикаментозное лечение, параллельно назначит терапию сопутствующих инфекционных заболеваний. В случае отсутствия положительной динамики в лечении врач посоветует операбельное вмешательство. Известен ряд методов удаления поражённых клеток эпителия. К примеру:
- Криодеструкция – воздействие низких температур строго на поражённые участки ткани.
- Лазерная вапоризация – удаление лазером повреждённых клеток, побочным действием вмешательства становится ожог тканей.
- Эксцизия, или биопсия – удаление электроножом поражённого участка.
- Электрическая эксцизия, или прижигание током, при операции образуются грубые рубцы, не позволяющие при родоразрешении полностью раскрыть шейку матки.
- Радиоволновая коагуляция при помощи тока высокой частоты.
- Аргоноплазменная коагуляция, бесконтактный метод удаления тканей, четкое воздействие аргоном на глубину очага. Способ не оставляет рубцов на ткани.
- Ампутация шейки матки. Операция возможна двумя способами: ножевой или ультразвуковой.
В период беременности лучше отказаться от лечения и вернуться к болезни уже после рождения долгожданного чуда.
Проведение операции в период планирования ребёнка снизит риск отклонений при беременности. Через 2-3 месяца после операции допустимо пробовать забеременеть, лечащий врач призван контролировать состояние шейки матки.
Во время беременности при недостаточности фолиевой кислоты у множества женщин появляется в мазках клеточная патология. Потербуется пройти курс лечения фолатами, через пару недель вновь пройти обследование, клеточные изменения должны прийти в норму, синтез ДНК стабилизируется.
Дисплазия шейки матки показывает обратимый процесс, важно следить за здоровьем и вовремя обращаться за медицинской помощью. Здоровье женщины важно для будущего детей.
Мезенхимальная дисплазия плаценты
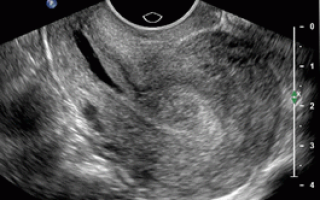
Во время беременности при плановом прохождении ультразвукового исследования, врач-узист способен обнаружить увеличенную плаценту, не соответствующую степени развития календарному либо акушерскому сроку беременности.
После получения результатов исследования УЗИ требуется срочно посетить врача, наблюдающего беременность. Возможно, доктор предложит сдать анализы или провести дополнительное обследование. Увеличенная плацента опасна для плода и диагностируется как заболевание – мезенхимальная дисплазия плаценты.
Причины появления дисплазии
Функционирование плаценты у беременной женщины может дать сбой. При тщательном клиническом исследовании, гистологической экспертизы, появляется возможность выявить формирование осложнений у матери, перинатальных отклонений у плода. Состояние плаценты у беременных женщин с формами мезенхимальной дисплазии характеризуются незрелостью ворсин, признаками инфицирования плаценты у беременных, в сочетании с низким предлежанием плаценты в полости матки. Последствием нарушения структуры плаценты становится недостаточное развитие плода, включающее замедленный рост.
Причины возникновения мезенхимальной дисплазии плаценты до конца не изучены, большинство практикующих врачей предполагают наличие врождённых патологий матери. Дисплазия соединительной ткани, обнаруженной у будущего отца, способна повлиять на развитие совместного плода. При оплодотворении яйцеклетки сперматозоидом с патологией дисплазии часть ДНК передаётся будущему ребёнку, соответственно, наследуются болезни.
Осложнения беременности при диагностировании мезенхимальной дисплазии
Заболевание возможно диагностировать с помощью УЗИ, похожими признаками обладает пузырный занос. Потребуется сделать контрольное ультразвуковое исследование через две недели и подтвердить либо опровергнуть наличие синдрома мезенхимальной дисплазии. После подтверждения синдрома беременную кладут в стационар, у женщины возникают различные угрозы и степени их развития, связанные с неблагоприятным протеканием беременности:
- Естественное прерывание беременности или выкидыш способен случиться на любой неделе беременности, возможно, на ранних сроках. Женщина может не знать о случившейся беременности, списать всё на длительную задержку менструации либо необычное недомогание во время её протекания, не догадываясь о возможности забеременеть.
- Преждевременные роды на ранних неделях беременности. Роды могут начаться с 20 недели беременности, что несёт сильные риски для здоровья и жизни малыша. Как правило, при соблюдении ряда рекомендаций, постельного режима, отсутствии стрессовых ситуаций данную угрозу возможно избегать и доносить малыша до 36 недели.

Скрупулёзный контроль беременности, общее состояние матери, контроль развития плода становятся главными моментами после тщательного изучения анализов беременной с целью раннего диагностирования различных патологий и заблаговременного планирования способа родоразрешения. При наличии заболевания врачи часто разрешают провести естественные роды, при стабильных показателях матери и плода, постоянном контроле шейки матки. Применяется местное обезболивание в процессе родов.
Мезенхимальная дисплазия плаценты представляет рост плацентарных тканей, превышающих срок беременности в несколько раз. Подобная аномалия приведёт к нарушению кровотока к плоду, вызвав хроническую гипоксию плода. Заболевание не подвергается лечению.
С рождением ребёнка плацента будет удалена, новая беременность проходит без осложнений. В случае благоприятного исхода родоразрешения болезнь никак не повлияет на ребёнка, если не передалась на генном уровне дисплазия соединительной ткани.
Последующую беременность возможно планировать уже через 1,5-2 года с момента благополучных родов. Дисплазия при беременности бывает выявлена на ранних стадиях и тщательно контролируется на протяжении срока беременности.
Совместимы ли беременность и дисплазия шейки матки?
Возможна ли беременность после дисплазии? Процесс зачатия и вынашивания ребенка после патологии зависит от некоторых факторов: особенности протекания заболевания, применимые методы для его лечения, состояние иммунной системы. Но в целом дисплазия шейки матки и беременность – это два вполне совместимых процесса.
Возможна ли беременность?
Если у женщины дисплазия 1 степени, она без проблем может забеременеть, поскольку заболевание не влияет на процесс зачатия и вынашивания ребенка. Притом в этот период нормализуется уровень гормонов, поэтому патология может самоизлечиться. Правда, на этапе планирования рождения малыша необходимо пройти ряд тестов. В процессе них доктор определит, с какой скоростью развиваются атипичные клетки.
В некоторых случаях рекомендуется сначала полностью вылечить заболевание, а только после этого совершать попытки забеременеть. Ведь во время вынашивания плода проводить лечение противопоказано, поэтому дисплазия может прогрессировать до 2 и даже 3 степени, что связано со значительным снижением иммунитета в этот период.
Беременность при заболевании 2 степени не рекомендована. Женщине необходимо сначала полностью вылечиться, а только после этого беременеть. Умеренная форма патологии редко склонна к самоизлечению – только в случае высокого иммунитета. Поэтому во время вынашивания плода заболевание может прогрессировать.
Во время дисплазии тяжелой формы беременность противопоказана. Иммунитет женщины снижается, проводить лечение запрещено, что является отличными условиями для перерождения атипичных клеток в онкологические. Если для лечения заболевания использовались щадящие методы, репродуктивная функция женщины сохраняется.


Иногда она не может забеременеть естественным путем, поэтому требуется искусственное оплодотворение. Но если врач провел конизацию или ампутацию шейки матки, пациентка становится бесплодной. Правда, если один из яичников нормально функционирует и может произвести здоровую яйцеклетку, можно воспользоваться суррогатным материнством.
Можно ли выносить и родить ребенка с дисплазией
При дисплазии 1 степени процесс вынашивания ребенка не отличается от обычного. Женщине рекомендуется посещать врача раз или 2 раза в неделю. Доктор должен следить за прогрессированием заболевания. Если на начале беременности наблюдается высокая вероятность появления осложнений, гинеколог может назначить аборт. На последних месяцах беременности, если дисплазия не самоизлечилась, пациентка должна лечь в больницу на сохранение.
В случае заболевания 2 степени процесс вынашивания плода протекает без осложнений. Однако женщина должна регулярно проходить осмотр у врача, а раз в 2 недели сдавать анализы (ПАП-мазок, биопсию, проходить УЗИ) чтобы убедиться, что атипичные клетки не перерождаются в раковые.
Если женщина беременеет при дисплазии 3 степени, требуется абортивное вмешательство. Не рекомендуется вынашивать плод до полного излечения заболевания. Уже после патологии можно беременеть, но все 9 месяцев следует лежать на сохранении.
Особенности вынашивания
Дисплазия при беременности практически не дает о себе знать. Однако в этом случае необходимо учитывать ряд особенностей вынашивания малыша:
- Поскольку наблюдается временное снижение иммунитета, чужеродные частицы в организме размножаются намного быстрее. В результате этого вероятность развития дисплазии значительно увеличивается. Поэтому необходимо проконсультироваться с лечащим врачом, чтобы он назначил подходящие иммуностимулирующие препараты.
- В результате изменения гормонального фона вырабатывается большое количество эстрогенов. Под их влиянием меняются клетки эпителиального слоя, матка укорачивается, а ее диаметр увеличивается на несколько см. В результате этого внутренний слой слизистой оболочки выворачивается к влагалищу, где среда более кислая. Под действием кислоты поверхность эпителия разрушается, появляются язвочки. Это приводит к тому, что вирус легче проникает на слизистую, приводя к мутации клеток. Поэтому в 30 случаев из 100 дисплазия прогрессирует до боле сложной степени, а в 25 она бесследно исчезает. Именно поэтому в период вынашивания необходимо чаще посещать гинеколога – хотя бы раз в неделю. Он следит за состоянием дисплазии и может назначить лечение, подходящее беременной женщине.
- С 5 месяца беременности встает вопрос о помещении женщины в стационар. Необходимость этого наблюдается только в том случае, если процесс вынашивания протекает с осложнениями.
Иногда в процессе беременности с дисплазией развивается рак. Это состояние опасно для роженицы, так как из-за ослабления организма она может не выжить во время родов. На ребенка появившийся в период беременности рак не влияет. После родов шейку матки удаляют.
Протекание родов
Дисплазия шейки матки и беременность совместимы, однако во время родов может появиться ряд сложностей. При тяжелой степени заболевания родовой процесс может начаться преждевременно. В некоторых случаях патология приводит к вынужденному аборту.
Если патологический процесс распространился на большую поверхность органа, его канал может быть поврежден во время родовой деятельности. При травмировании органа начинается кровотечение. Слишком обильное выделение крови может привести к летальному исходу роженицы.
На младенца дисплазия также может повлиять негативно. Если ребенок рождается естественным путем, то при его прохождении через поврежденную область, часть патологических клеток могут оказаться в его ротике. В результате этого папилломавирус может попасть в дыхательные пути младенца, что негативно скажется на респираторной функции. Однако подобное осложнение после родов наблюдается крайне редко – всего у 0,01 % детей.
Беременность после лечения заболевания
Можно ли забеременеть при дисплазии шейки матки? Зачать, выносить и родить здорового малыша можно как во время протекания заболевания, так и после его лечения. Однако при применении различных терапевтических методов, необходимо учитывать ряд нюансов.
Беременность после диатермокоагуляции (прижигания) дисплазии можно планировать через 5-8 месяцев. Но совершать попытки зачатия малыша можно не раньше полного заживления ранки. В большинстве случаев женщина может забеременеть естественным путем без помощи врачей. Если после прижигания появился большой рубец, может снизиться проходимость маточных труб, в результате чего забеременеть будет сложнее. В таких случаях прибегают к искусственному оплодотворению.
Беременность после криодеструкции можно планировать в любое время, начиная с окончания первых месячных после процедуры. Замораживание азотом протекает безболезненно, практически не сопровождается осложнениями. Поэтому противопоказаний против зачатия малыша нет.



Лазерная вапоризация – это безопасный метод, который подходит для женщин и девушек, планирующих забеременеть. Лазерное излучение убивает атипичные клетки, но при этом целостность здоровых тканей не нарушается. Период полного выздоровления после процедуры составляет 2-4 недели, после чего женщина может беременеть.
В случае радиоволновой хирургии пораженный участок прижигают радиоволновым излучением. Рубцов в таком случае не образуется, поэтому беременность после такой терапии протекает без осложнений. Зачать ребенка можно уже через несколько недель после процедуры.
Совместимы ли беременность и дисплазия шейки матки?
Возможна ли беременность после дисплазии? Процесс зачатия и вынашивания ребенка после патологии зависит от некоторых факторов: особенности протекания заболевания, применимые методы для его лечения, состояние иммунной системы. Но в целом дисплазия шейки матки и беременность – это два вполне совместимых процесса.
Возможна ли беременность?
Если у женщины дисплазия 1 степени, она без проблем может забеременеть, поскольку заболевание не влияет на процесс зачатия и вынашивания ребенка. Притом в этот период нормализуется уровень гормонов, поэтому патология может самоизлечиться. Правда, на этапе планирования рождения малыша необходимо пройти ряд тестов. В процессе них доктор определит, с какой скоростью развиваются атипичные клетки.
В некоторых случаях рекомендуется сначала полностью вылечить заболевание, а только после этого совершать попытки забеременеть. Ведь во время вынашивания плода проводить лечение противопоказано, поэтому дисплазия может прогрессировать до 2 и даже 3 степени, что связано со значительным снижением иммунитета в этот период.


Беременность при заболевании 2 степени не рекомендована. Женщине необходимо сначала полностью вылечиться, а только после этого беременеть. Умеренная форма патологии редко склонна к самоизлечению – только в случае высокого иммунитета. Поэтому во время вынашивания плода заболевание может прогрессировать.
Во время дисплазии тяжелой формы беременность противопоказана. Иммунитет женщины снижается, проводить лечение запрещено, что является отличными условиями для перерождения атипичных клеток в онкологические. Если для лечения заболевания использовались щадящие методы, репродуктивная функция женщины сохраняется.


Иногда она не может забеременеть естественным путем, поэтому требуется искусственное оплодотворение. Но если врач провел конизацию или ампутацию шейки матки, пациентка становится бесплодной. Правда, если один из яичников нормально функционирует и может произвести здоровую яйцеклетку, можно воспользоваться суррогатным материнством.
Можно ли выносить и родить ребенка с дисплазией
При дисплазии 1 степени процесс вынашивания ребенка не отличается от обычного. Женщине рекомендуется посещать врача раз или 2 раза в неделю. Доктор должен следить за прогрессированием заболевания. Если на начале беременности наблюдается высокая вероятность появления осложнений, гинеколог может назначить аборт. На последних месяцах беременности, если дисплазия не самоизлечилась, пациентка должна лечь в больницу на сохранение.
В случае заболевания 2 степени процесс вынашивания плода протекает без осложнений. Однако женщина должна регулярно проходить осмотр у врача, а раз в 2 недели сдавать анализы (ПАП-мазок, биопсию, проходить УЗИ) чтобы убедиться, что атипичные клетки не перерождаются в раковые.
Если женщина беременеет при дисплазии 3 степени, требуется абортивное вмешательство. Не рекомендуется вынашивать плод до полного излечения заболевания. Уже после патологии можно беременеть, но все 9 месяцев следует лежать на сохранении.
Особенности вынашивания
Дисплазия при беременности практически не дает о себе знать. Однако в этом случае необходимо учитывать ряд особенностей вынашивания малыша:
- Поскольку наблюдается временное снижение иммунитета, чужеродные частицы в организме размножаются намного быстрее. В результате этого вероятность развития дисплазии значительно увеличивается. Поэтому необходимо проконсультироваться с лечащим врачом, чтобы он назначил подходящие иммуностимулирующие препараты.
- В результате изменения гормонального фона вырабатывается большое количество эстрогенов. Под их влиянием меняются клетки эпителиального слоя, матка укорачивается, а ее диаметр увеличивается на несколько см. В результате этого внутренний слой слизистой оболочки выворачивается к влагалищу, где среда более кислая. Под действием кислоты поверхность эпителия разрушается, появляются язвочки. Это приводит к тому, что вирус легче проникает на слизистую, приводя к мутации клеток. Поэтому в 30 случаев из 100 дисплазия прогрессирует до боле сложной степени, а в 25 она бесследно исчезает. Именно поэтому в период вынашивания необходимо чаще посещать гинеколога – хотя бы раз в неделю. Он следит за состоянием дисплазии и может назначить лечение, подходящее беременной женщине.
- С 5 месяца беременности встает вопрос о помещении женщины в стационар. Необходимость этого наблюдается только в том случае, если процесс вынашивания протекает с осложнениями.
Иногда в процессе беременности с дисплазией развивается рак. Это состояние опасно для роженицы, так как из-за ослабления организма она может не выжить во время родов. На ребенка появившийся в период беременности рак не влияет. После родов шейку матки удаляют.
Протекание родов
Дисплазия шейки матки и беременность совместимы, однако во время родов может появиться ряд сложностей. При тяжелой степени заболевания родовой процесс может начаться преждевременно. В некоторых случаях патология приводит к вынужденному аборту.
Если патологический процесс распространился на большую поверхность органа, его канал может быть поврежден во время родовой деятельности. При травмировании органа начинается кровотечение. Слишком обильное выделение крови может привести к летальному исходу роженицы.
На младенца дисплазия также может повлиять негативно. Если ребенок рождается естественным путем, то при его прохождении через поврежденную область, часть патологических клеток могут оказаться в его ротике. В результате этого папилломавирус может попасть в дыхательные пути младенца, что негативно скажется на респираторной функции. Однако подобное осложнение после родов наблюдается крайне редко – всего у 0,01 % детей.
Беременность после лечения заболевания
Можно ли забеременеть при дисплазии шейки матки? Зачать, выносить и родить здорового малыша можно как во время протекания заболевания, так и после его лечения. Однако при применении различных терапевтических методов, необходимо учитывать ряд нюансов.
Беременность после диатермокоагуляции (прижигания) дисплазии можно планировать через 5-8 месяцев. Но совершать попытки зачатия малыша можно не раньше полного заживления ранки. В большинстве случаев женщина может забеременеть естественным путем без помощи врачей. Если после прижигания появился большой рубец, может снизиться проходимость маточных труб, в результате чего забеременеть будет сложнее. В таких случаях прибегают к искусственному оплодотворению.
Беременность после криодеструкции можно планировать в любое время, начиная с окончания первых месячных после процедуры. Замораживание азотом протекает безболезненно, практически не сопровождается осложнениями. Поэтому противопоказаний против зачатия малыша нет.



Лазерная вапоризация – это безопасный метод, который подходит для женщин и девушек, планирующих забеременеть. Лазерное излучение убивает атипичные клетки, но при этом целостность здоровых тканей не нарушается. Период полного выздоровления после процедуры составляет 2-4 недели, после чего женщина может беременеть.
В случае радиоволновой хирургии пораженный участок прижигают радиоволновым излучением. Рубцов в таком случае не образуется, поэтому беременность после такой терапии протекает без осложнений. Зачать ребенка можно уже через несколько недель после процедуры.
Дисплазия шейки матки при беременности
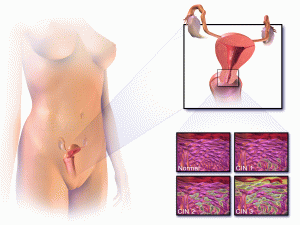
Дисплазия шейки матки – это изменения патологического характера в области шейки матки, приводящие к структурным изменениям, замещению нормального эпителия на атипичный, то приводит к нарушению функционирования слизистой. При дисплазии область поражения утолщается, клетки разрастаются и принимают иной вид, нежели в норме, происходит изменение в процессах обновления и отторжения эпителиальных клеток. Дисплазия опасна тем, что при создании особых условий и длительного наличия может приводить к переходу в онкологическую патологию.
Причины
Дисплазия матки при беременности формируется редко, обычно она имеется у женщины еще до нее. Наличие дисплазии не влияет на течение беременности и развитие ребенка, хотя на протяжении вынашивания крохи из-за изменений в гормональном фоне могут отмечаться прогресс процесса или его спонтанное исчезновение.
Причинами для формирования дисплазии считается в большинстве случаев наличие вируса папилломы. При этом, данный вирус должен длительно находиться внутри организма до наступления беременности, чтобы сформировалось повреждение шеечного эпителия. Помимо наличия вирусов, для развития патологического процесса в области шейки матки необходим и ряд других условий. К ним относят резкие колебания гормонального фона, что происходит при беременности и при родах. Также к факторам риска относят раннее ведение половой жизни и ранние роды до того момента, как становление всех слоев эпителия шейки матки завершится.
Также представляют опасность травмы шейки матки при ранее имевшихся родах или абортах, различных исследованиях с расширением канала шейки матки. Влияние оказывают также инфекции, которые передаются при интимной близости, а также длительно имеющиеся воспалительные процессы влагалища, вредные привычки, в том числе и при беременности, ослабление иммунной защиты при стрессах, применении медикаментов, при наличии хронической патологии. Также может развиваться дисплазия при несоблюдении методов личной гигиены.
Симптомы
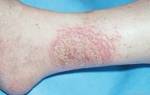
Шейка матки скрыта глубоко в малом тазу и поэтому визуально сама женщина никаких изменений отметить не может. Наличие дисплазии не болезненно, не причиняет практически никакого дискомфорта и имеет минимальные симптомы. До беремености или при ее наступлении никаких проявлений дисплазии шейки матки может не быть. Ее обнаруживают при осмотре в кресле врача при первичном посещении врача по беременности. При этом зрительно эрозия шейки матки может проявляться в виде красного пятна, локализующегося на области шейки матки и которое может иметь сильно отличающийся от остальных тканей вид. При некоторых условиях данное состояние может причинять дискомфорт и неприятные ощущения при половом акте, при этом может быть выделение крови из влагалища совместно с выделениями. При беременности дисплазия за счет повышения уровня эстрогенов прогестерона может разрастаться, площадь ее увеличивается, что требует динамического наблюдения за женщиной.
Иногда дисплазия дает о себе знать усилением выделений и изменением их характера на более обильный и вязкий в результате реакции клеток на местный воспалительный процесс. Может возникать сукровица, желтоватые выделения.
Диагностика дисплазии шейки матки при беременности
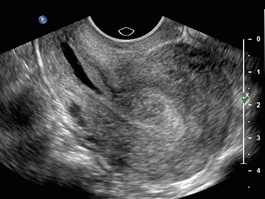
Для диагностики дисплазии необходимо проведение целого ряда обследований – это осмотр шейки матки в зеркалах, а также проведение кольпоскопии, прицельного осмотра шейки в увеличительное стекло и с применением особых тестов и красителей. Также показано проведение РАР-теста, с выявлением атипичных клеток и забор биопсии для исследования структуры клеток и степени их изменения. При беременности не проводят диагностического выскабливания области шейки и каких-либо процедур, влияющих на нее.
По степени поражения выявляют дисплазию от легкой степени с поражением трети эпителия вглубь, при среднем поражено до 23 толщи эпителия, а при тяжелой поражен весь эпителий и нет разделения его по слоям. Выявляют атипию клеток и их ядер.
Осложнения
При беременности дисплазия склонна к прогрессированию и переходу в более серьезную стадию. Однако, во время вынашивания крохи лечить ее нельзя – это травмирует шейку матки и может привести к преждевременным родам или осложнениям в виде рубцов. Ее наблюдают до родов и потом на протяжении некоторого времени. На течение беременности и самого ребенка дисплазия влияния не оказывает, хотя может давать в процессе беременности периоды кровянистых выделений, особенно после интимной близости.
Лечение
Что можете сделать вы
Важно регулярно посещать врача и проводить осмотры, наблюдать за состоянием эрозии. Никакие народные и иные методы лечения во время беременности не применяются. Важно соблюдать интимную гигиену, строго следить за выделениями и при малейших сомнениях немедленно обращаться к врачу для консультации.
Что делает врач
При наличии эрозии во время беременности никакого активного ее лечения не проводится. Требуется только наблюдение с проведением кольпоскопии и РАР-теста. Также показана санация полсти влагалища при помощи местных антимикробных и противогрибковых средств для снижения раздражения в области шейки матки. Применяют активное лечение только после родов и после того, как матка полностью восстановится – примерно через год.
Профилактика
Основа профилактики – планирование беременности только на фоне полного здоровья, прохождение обследования на ВПЧ, кольпоскопия и взятие всех анализов. Также важно строго соблюдать интимную гигиену, вести половую жизнь с одним партнером и средствами предохранения, регулярно проводить осмотры у врача и вести здоровый образ жизни.