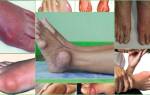
Симптом пробойника при подагре рентген
Подагрический артрит рентген
Подагра — что за болезнь
Заболевание, возникающее из-за нарушения метаболизма пуриновых оснований в организме.
- В 40% случаев сочетается с заболеванием отложения фосфатов кальция (как дополнительный фактор в пользу болезни нарушения обмена веществ).
- Подагрический артрит — артропатия с отложением кристаллов уратов в суставе и вне сустава (например, в почках)
- Манифестирует у 10% пациентов с гиперурикемией (уровень мочевой кислоты более 6,4 мг/дл, у 20—25% мужской популяции, особенно в процветающих нациях)
- Мужчины поражаются в 20 раз чаще, чем женщины
- Возраст манифестации подагры: после возраста 40 лет (у женщин, после менопаузы)
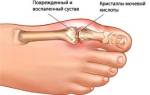
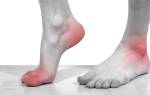
- В 60% заболевание поражает плюснефаланговые суставы большого пальца стопы (подагра на ногах)
- Также часто поражает голеностопный сустав (подагрический артрит голеностопного сустава), коленный сустав и пястно-фаланговый сустав большого пальца кисти
- В основе данной болезни обмена веществ — дисбаланс между продукцией и экскрецией мочевой кислоты
- Когда концентрация в сыворотке достигает предела растворимости, кристаллы уратов осаждаются в тканях
- Фагоцитоз кристаллов уратов лейкоцитами
- Апоптоз с освобождением ферментов и медиаторов, которые вызывают повреждение сустава.
Первичная (семейная) гиперурикемия:
- Частота составляет 90—95%
- Дефект фермента нарушает экскрецию мочевой кислоты или гиперпродукцию мочевой кислоты
- Нарушение диеты при подагре.
- почечная недостаточность
- Заболевания с накоплением высокого уровня дериватов пурина (миелопролиферативные и лимфопролиферативные нарушения)
- Использование цитостатиков и диуретиков
- Псориаз
- Эндокринные нарушения (например, гиперпаратиреоз)
- Употребление алкоголя.
- триггерные факторы включают обильное употребление жидкости и пищевые пристрастия («голод и переедание»), так же как и стресс.
Клинические проявления
Клиническая классификация выделяет четыре стадии:
- Бессимптомная гиперурикемия (значительно более часто, чем манифестная подагра).
- Острая подагра.
- Межприступная стадия (интервал между двумя атаками подагры).
- Хроническая подагра с образованием тофуса (подагрического очага) и необратимых изменений сустава.
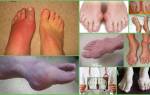
- внезапная атака, часто возникает ночью, чрезвычайно болезненный артрит с поражением одного сустава
- Покраснение
- Локальное повышение температуры
- Припухлость
- Генерализованные признаки воспалительного процесса (повышение температуры тела, лейкоцитоз, увеличение СОЭ).
- болевой синдром в области сустава
- Подагрический тофус
- Редко возникает в настоящее время (у пациентов с неадекватным лечением).
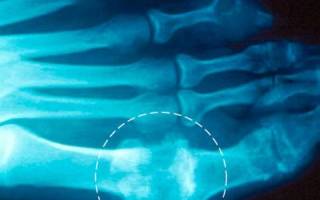
Рентгенологические признаки подагры
Подагрический артрит сложно диагностировать на ранних стадиях течения болезни, ее симптомы часто бывают схожи с характерными признаками других заболеваний. Начальная стадия протекает бессимптомно, рентгеновские исследования будут малоинформативны. При появлении болевых ощущений в суставах назначается ряд анализов. Для определения подагры используют такие обследования:
- общий анализ мочи;
- исследование концентрации мочевой кислоты;
- общее и биохимическое изучение крови;
- пункция воспаленного сустава;
- изучение содержимого тофусов;
- УЗИ сочленений;
- КТ, МРТ и сцинтиграфия при смазанной клинической картине.
| Стадия | Характеристики |
|---|---|
| I | Появление кист и тофусов (скопления уратов) |
| Уплотнение мягких тканей | |
| II | Формирование крупных кист рядом с суставом |
| Начальная эрозия суставных поверхностей | |
| III | Большие очаги эрозии, которые занимают треть сочленения |
| Разрушение кости | |
| Отложение кальция в мягких тканях |
Согласно статистике, рентгенологические изменения суставов, характерные для I-II стадий подагры, возникают в течение 9 лет. Необратимое разрушение формируется спустя 10—15 лет. При адекватной терапии и уменьшении инфильтрации суставов больного уратами могут значительно уменьшиться или даже вовсе пропасть «пробойники» и другие признаки разрушения кости на рентгенограмме.
Методы выбора
- Рентгенологическое исследование в двух проекциях
- УЗИ
- МРТ.
- Ранняя стадия или острая подагра: асимметричная припухлость мягких тканей в области сустава.
- Поздняя стадия подагры: латентное течение на протяжении 4—6 лет в случаях неадекватного лечения подагры
- (Около-)суставное, четко определяемое эрозированное поражение, часто со склеротическими границами
- Может присутствовать нависающий край без выраженного остеопороза
- Вторичные дегенеративные изменения суставов в течение заболевания
- Отсутствие околосуставной остеопении
- Возможно сочетание с хондрокальцинозом.
- Тофусы: воспалительные очаги в мягких тканях, окруженные кристаллами уратов
- Кальцинаты в поврежденных почках
- Шиловидные тофусы: шиловидная реакция надкостницы
- Костные тофусы: четко ограниченное, округлое остеолитическое поражение с/без склеротического кольца.
Запущенная подагра. Рентгенологическое исследование кисти демонстрирует выраженные подагрические изменения в среднем пальце. Краевое эрозирование и припухлость мягких тканей вокруг пястно-фалангового сустава указательного пальца. «Шип» определяется во второй пястной кости. Хондрокальциноз суставного диска дистального лучелоктевого сустава. В дистальном лучелоктевом суставе определяется деструкция. Кистозная деструкция визуализируется в дистальных отделах локтевой кости
Пациент с установленной подагрой. Рентгенологическое исследование стопы демонстрирует эрозивные изменения медиальной части головки первой плюсневой кости с дегенеративными изменениями, являющиеся показателем наличия подагры в дополнение к вальгусной деформации большого пальца стопы.

а-с Типичные признаки поражения большого пальца стопы у пациента с подагрой:a) Припухлость мягких тканей вокруг плюснефалангового сустава, связанная с подагрой; b) Рентгенопрозрачный участок в головке первой плюсневой кости, вызванный образованием подагрического очага в костном мозге, так же как умеренные костные выросты в медиальной части;
- Гиперэхогенные подагрические узлы (тофусы) в мягких тканях
- Центральная акустическая тень образована центрально расположенным кристаллом.
- У пациентов с неустановленным основным заболеванием, необходимо проведение МРТ для исключения злокачественного процесса
- Предоперационное исследование для лучшей оценки распространенности тофусов и их взаимосвязи с расположенными рядом анатомическими структурами
- Тофусы имеют гетерогенную интенсивность сигнала, возможно гипоинтенсивную в Т2-взвешенной последовательности
- Кристаллы уратов имеют низкую интенсивность сигнала.
- Мягкие ткани: умеренное увеличение интенсивности МР-сигнала на Т1-взвешенном изображении
- Более выраженное усиление интенсивности сигнала на Т2-взвешенном изображении
- Выраженное накопление контрастного вещества.
— Анализ синовиальной жидкости
— Отсутствие увеличения концентрации мочевой кислоты
— Обычно отсутствие эрозивных изменений
Острый артрит с поражением одного сустава/олигоартрит
— Клинические проявления, отсутствие увеличения концентрации мочевой кислоты
— Периостит и костные выросты при серонегативной спондилоартропатии
— Эрозивные изменения обычно четно не определяются
Активный остеоартрит (первого плюснефалангового сустава)
— Отсутствие эрозивных изменений
— Менее выраженная припухлость мягких тканей (первого плюснефалангового сустава)
Рентгенологические признаки подагры
Метод диагностики заключается в поглощении лучей пораженной областью и дальнейшем проецировании на пленках или мониторе ПК. Далее информацию обрабатывает врач и дает рекомендации. Для уточнения степени разрушения скелета при подагрическом артрите, назначают рентгеновские снимки пораженных суставов. Очень известен такой рентгеновский феномен, как симптом «пробойника», который характерен для поздних сроков болезни. Это дефект кости размером от 5 мм, который чаще всего локализуется у первого плюснефалангового сустава.
Подагрический артрит
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК – 2013

27-я международная выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет

Выставка “Здравоохранение”
13-15 мая, Алматы, Атакент
Получить бесплатный билет
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии
по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Подагра — системное тофусное заболевание, развивающееся в связи с воспалением в местах отложения кристаллов моноурата натрия у лиц с гиперурикемией, обусловленной внешнесредовыми и/или генетическими факторами.
Название протокола: Подагрический артрит
Коды по МКБ-10:
М10 Подагра
Сокращения, используемые в протоколе:
АЛТ –аланинаминотрансфераза
АСТ –аспартатаминотрансфераза
ГКС-глюкокортикостероиды
ЖКТ – желудочно-кишечный тракт
НПВП – нестероидные противовоспалительные препараты;
ОАМ- общий анализ мочи
ОАК- общий анализ крови
РФ- ревматоидный фактор
СРБ- – С-реактивный белок
УЗИ- ультразвуковое исследование
ФГДС-фиброгастродуоденоскопия
ЦОГ-циклооксигеназа
ЭКГ- электрокардиограмма
| Дата разработки протокола: 2012 год |
| Категория пациентов: больные с Подагрой |
| Пользователи протокола: врачи ревматологи, терапевты, врачи общей практики. |
| Указание на отсутствие конфликта интересов |

– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID

– Профессиональные медицинские справочники
– Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Диагностика
– Развитие тофусов (часто множественных), хронического артрита, поражения почек, мочекаменной болезни.
– Локализация тофусов: подкожно или внутрикожно в области пальцев кистей и стоп, коленных суставов, на локтях, ушных раковинах, хотя тофусы могут образовываться практически в любых участках тела и во внутренних органах. У женщин в постменопаузе тофусы нередко располагаются в области узелков Гебердена. Иногда наблюдается изъязвление кожи над тофусами со спонтанным выделением содержимого в виде пастообразной белой массы. Раннее появление тофусов наблюдается при некоторых формах ювенильной подагры, у принимающих диуретики женщин пожилого возраста, при миелопролиферативных заболеваниях, при некоторых заболеваниях почек, приводящих к выраженной гиперурикемии.
– Почечные осложнения хроническойгиперурикемии. Мочекаменная болезнь и хроническая уратная (подагрическая) нефропатия являются частыми проявлениями хронической подагры. У 20-40% пациентов наблюдаются протеинурия и «мягкая» артериальная гипертензия, реже нефросклероз, тяжёлая артериальная гипертензия, нарушение функции почек.
– Скудный мочевой синдром (небольшая протеинурия с цилиндрурией, микрогематурией и лейкоцитурией) долгое время может оставаться единственным проявлением подагрической нефропатии, пока не возникают признаки почечной недостаточности с более или менее длительным периодом снижения концентрационной способности почек, а затем азотемией и артериальной гипертонией
– Подагрическая почка (подагрическая нефропатия) – общее понятие, объединяющее многообразные поражения почек при подагре. В основе возникающих при подагре изменений в почках лежит нарушение взаимозависимости гиперурикемии (повышение уровня мочевой кислоты в крови более 0,325 ммоль/л) и гиперурикозурии: при сохранной способности почек удалять избыток мочевой кислоты ее концентрация в крови снижается, но возникает угроза конечной внутриканальцевой задержки мочевой кислоты (например, при дегидратации), что приводит к уменьшению выделения ее почками, а следовательно, появлению гиперурикемии. Такая ситуация возникает прежде всего при первичной подагре- заболевании, при котором первично усилен синтез мочевой кислоты в результате нарушенного обмена нуклеопротеидов и дефицита фермента гипоксантин-гуанинфосфорибозил-трансферазы, что приводит к гиперурикемии.
– Поражение почек может возникнуть и при вторичной подагре, когда гиперурикемия обусловлена применением различных лекарств (тиазидовые диуретики, салицилаты, цитостатики), употреблением алкоголя, вызывающего гиперлактатацидемию, которая тормозит выделение мочевой кислоты почками, а также рядом заболеваний (эритремия, миелолей-коз, гемолитические состояния, миеломная болезнь). При этом и собственно болезни почек еще до стадии ХПН, которым свойственна задержка мочевой кислоты, также могут усугубляться гиперурикемией.
Перечень основных диагностических мероприятий:
Необходимый объем обследований перед плановой госпиталиазцией:
1.ОАК
2.Биохимический анализ крови (креатинин, К+, Na+, АЛТ, АСТ, общий и прямой билирубин, липидный спектр, глюкоза, мочевая кислота, СРБ, РФ)
3.Микрореакция
4.ОАМ
5.Флюорография
6.ЭКГ
7.УЗИ почек
8.Рентгенография вовлеченных суставов, обязательно рентгенография стоп при первичном установлении диагноза
Перечень дополнительных диагностических мероприятий:
1.Суточная протеинурия
2.ФГДС
Перечень основных диагностических мероприятий в стационаре:
1. Коагулограмма
2. СРБ, РФ, белковые фракции, мочевая кислота, креатинин, триглицериды, липопротеиды, АЛТ, АСТ, тимоловая проба
3. ЭхоКГ
4. УЗИ ОБП + почек
5. R-графия стоп в прямой проекции
Дифференциальный диагноз
Следует проводить с септическим артритом (в связи с высоким риском осложнений и летальностью при подозрении на септический артрит по Грамму и исследования культуры СЖ необходимо выполнять при любой нозологической принадлежности артрита, в том числе и в случае идентификации кристаллов моноурата натрия; при подтверждении септического характера артрита больного переводят в отделение гнойной хирургии), пирофосфатнойартропатией, реактивным артритом, ревматоидным артритом, обострением остеоартроза (эти заболевания часто сочетаются), псориатическим артритом.
Симптом пробойника при подагре рентген
а) Определения:
• Вторичная артропатия на фоне накопления кристаллов мочевой кислоты
1. Общие характеристики:
• Локализация:
о Наиболее часто – поясничный отдел позвоночника
о Обычно также наблюдается поражение периферических суставов
2. Рентгенологические данные подагры:
• Рентгенография:
о Эрозии замыкательных пластинок, дугоотростчатых суставов
о Объемные образования превертебральных мягких тканей
3. КТ при подагре:
• Эрозии замыкательных пластинок, дугоотростчатых суставов:
о Обычно четко ограниченные («выеденные»)
• Сохранение нормальной плотности костной ткани
• Мягкотканные образования:
о Могут содержать полупрозрачные аморфные кальцинаты
4. МРТ при подагре:
• Деструкция замыкательных пластинок:
о Округлые образования могут распространяться из межпозвонковых дисков в тела позвонков
о Межпозвонковые диски характеризуются низкой или промежуточной интенсивностью сигнала в Т2-, STIR-режиме
• Эрозии дугоотростчатых суставов и тофусы
• Тофусы:
о Объемное образование межтелового пространства, дугоот-ростчатого сустава, паравертебральных тканей, спинномозгового канала
о Могут приводить к сдавлению спинного мозга или его корешков
о Низкая интенсивность сигнала в Т1 -режиме
о Низкая или промежуточная интенсивность сигнала в Т2-и STIR-режиме
о Вариабельное усиление сигнала при контрастировании гадолинием
• ± отек смежных с тофусами участков костного мозга
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ позволяет диагностировать тофусы, импинджмент спинного мозга и его корешков
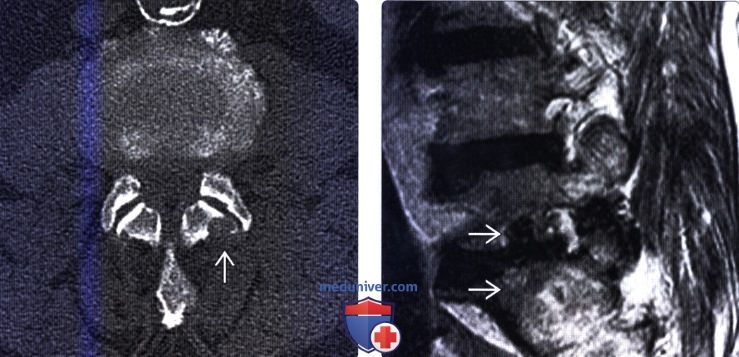
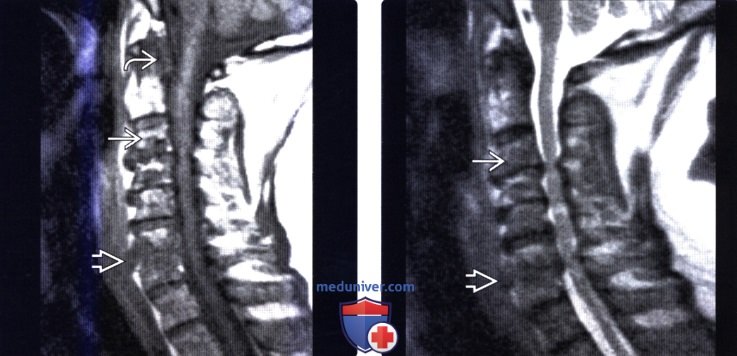 (Слева) На сагиттальном PD/промежуточно-взвешвнном МР-И видны «выеденные» эрозии тел позвонков на множестве уровней. На уровне С6-С7 отмечается практически полное разрушение замыкательных пластинок. Позади С2 определяется тофус, также видны множественные внутрикостные тофусы.
(Слева) На сагиттальном PD/промежуточно-взвешвнном МР-И видны «выеденные» эрозии тел позвонков на множестве уровней. На уровне С6-С7 отмечается практически полное разрушение замыкательных пластинок. Позади С2 определяется тофус, также видны множественные внутрикостные тофусы.
(Справа) Т2-ВИ, сагиттальная проекция: у этого же пациента видна деструкция замыкательных пластинок на уровне С6-С7. Внутрикостный тофус характеризуется низкой интенсивностью сигнала и практически неразличим на фоне окружающего костного мозга.
в) Дифференциальная диагностика:
1. Спондилит:
• Фокальная остеопения
• Эрозии замыкательных пластинок
• Высокая интенсивность сигнала межпозвонковых дисков в Т2-, STIR-режиме
2. Гемодиализная артропатия:
• Ключевым моментом является анамнез пациента, во всех остальных отношениях изменения позвоночника идентичны
3. Болезнь накопления пирофосфата кальция:
• Кальцификация более распространенная, кальцинаты линейной формы
4. Нейрогенная артропатия:
• Обширные деструктивные изменения костной ткани
• Костный дебрис, изменение анатомии позвоночника
5. Серонегативная спондилоартропатия:
• Угловые эрозии тел позвонков
• Оссификация связок, костный анкилоз позвонков
6. Ревматоидный артрит:
• Отсутствие кальцификации мягких тканей
1. Общие характеристики:
• Этиология:
о Накопление в мягких тканях кристаллов мочевой кислоты
о Может быть вторичным на фоне других хронических заболеваний:
– Болезни почек, миелопролиферативные заболевания
• Образцы тканей должны направляться на гистологическое исследования в спирте; формалин вызывает растворение кристаллов
2. Макроскопические и хирургические особенности:
• Белые, цвета мела, тофусы
 (Слева) КТ, аксиальный срез: фокальная «выеденная» эрозия мягкотканной плотности в области левого дугоотростчатого сустава, не связанная напрямую с полостью сустава. Первым предположением здесь стало метастатическое поражение, однако по результатам биопсии выставлен диагноз подагры.
(Слева) КТ, аксиальный срез: фокальная «выеденная» эрозия мягкотканной плотности в области левого дугоотростчатого сустава, не связанная напрямую с полостью сустава. Первым предположением здесь стало метастатическое поражение, однако по результатам биопсии выставлен диагноз подагры.
(Справа) Т2-ВИ, сагиттальная проекция: у пациента с нелеченым подагрическим поражением периферических суставов и острым приступом боли в спине видны фокальные эрозии L5 и S1 позвонков. Усиление сигнала при контрастировании гадолинием выражено минимально.
д) Клинические особенности:
1. Клиническая картина подагры:
• Наиболее распространенные симптомы/признаки:
о Боль в спине, нередко остро развивающаяся и выраженная
о Другие симптомы/признаки:
– Лихорадка, неврологическая симптоматика
• Внешний вид пациента:
о Подагра нередко сочетается с ожирением, перееданием
о На момент обращения пациента уровень мочевой кислоты в сыворотке крови может быть нормальным
2. Демография:
• Пол:
о М:Ж = 20:1:
– Женщины практически всегда заболевают в постменопаузальном возрасте
• Эпидемиология:
о Поражение позвоночника встречается редко
3. Течение заболевания и прогноз:
• В большинстве случаев бывает эффективна проводимая медикаментозная терапия
4. Лечение подагры позвоночника:
• Медикаментозное:
о Нестероидные противовоспалительные препараты
о Колхицин
о Ингибиторы синтеза мочевой кислоты (например, аллопуринол)
о Урикозурические препараты (например, пробенецид)
• Хирургическая декомпрессия при неврологическом дефиците
е) Список использованной литературы:
1. McQueen FM et al: Imaging in the crystal arthropathies. Rheum Dis Clin North Am. 40(2):231-49, 2014
2. Perez-Ruiz Fet al: Clinical manifestations and diagnosis of gout. Rheum Dis Clin North Am. 40(2): 193-206, 2014
3. Konatalapalli RM et al: Gout in the axial skeleton. J Rheumatol. 36(3):609—13, 2009
4. Justiniano M et al: Spondyloarthritis as a presentation of gouty arthritis, J Rheumatol. 34(5):1157-8, 2007
5. Hsu CY et al: Tophaceous gout of the spine: MR imaging features. Clin Radiol. 57(10):919-25, 2002
6. Barrett К et al: Tophaceous gout of the spine mimicking epidural infection: case report and review of the literature. Neurosurgery. 48(5):11 70-2; discussion 1172-3, 2001
7. King JCet al: Gouty arthropathy of the lumbar spine: a case report and review of the literature. Spine. 22(19):2309-12, 1997
8. Bonaldi VM et al: Tophaceous gout of the lumbar spine mimicking an epidural abscess: MR features. AJNR Am J Neuroradiol. 17(10):1949-52, 1996
Редактор: Искандер Милевски. Дата публикации: 16.8.2019