Подагра симптомы и лечение у женщин питание
Диета при подагре

- Эффективность: лечебный эффект через 20-30 суток
- Сроки: 1 месяц и более
- Стоимость продуктов: 1490-1610 рублей в неделю
Общие правила
Подагра относится к хроническим рецидивирующим заболеваниям, в основе которого лежит нарушение пуринового обмена. Болезнь характеризуется накоплением в организме уратов (солей мочевой кислоты), которые, откладываясь в суставах и почках, вызывают нарушения их функций.
Признаки, симптомы и лечение
К основным диагностическим признакам и симптомам относятся:
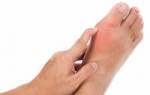
- Острый приступ артрита плюснефалангового сустава большого пальца стопы (наиболее часто) при котором возникает резкая режущая/жгучая боль в пораженном суставе на ногах, кожа над суставом становится багряной и на ощупь горячей, сустав распухает. Любое прикосновение к нему причиняет сильную боль, которая может длится от 2-3 часов до 2-3 суток. Чаще всего встречается «подагра ног», но значительно реже могут поражаться и большие пальцы на руках, локтевые, коленные, голеностопные суставы.
- Наличие специфических подагрических узлов-тофусов, представляющих собой отложения кристаллов урата натрия в мягких тканях в виде твердых узелков, преимущественно на разгибательной поверхности бедер, над суставами стопы, голени и ахилловых сухожилий.
- Повышенный уровень мочевой кислоты в крови (в основе неправильное питание или заболевания почек).
Лечение заболевания комплексное и важнейшей составляющей лечебного процесса является диетотерапия. Лечебное питание предусматривает снижение энергетической ценности рациона (как правило при подагре у пациентов отмечается повышенная масса тела), ограничение поступления в организм экзогенных пуринов, а также жиров, которые снижают экскрецию мочевой кислоты почками.
Основная диета при подагре ног — разработанный Певзнером диетический Стол №6 с целью нормализации обмена пуринов (азотсодержащих органических соединений), снижения уровня мочевой кислоты и солей, образующихся в процессе метаболизма пуринов, и сдвига в щелочную сторону реакции мочи. Именно в щелочной среде возрастает растворимость уратов, ускоряется выведение из организма мочевой кислоты и, при этом, нарушается процесс их образования.
Энергетическая ценность лечебной диеты около 2700-2800 Ккал. Питание физиологически полноценное с незначительным уменьшением в рационе белков до 70-80 г и жиров, преимущественно тугоплавких до 80-90 г. При отсутствии ожирения содержание углеводов составляет около 400 г. Количество свободной жидкости — 2 л.
Диета при подагре. Таблица предусматривает строгое ограничение/запрещение продуктов, богатых пуриновыми основаниями и щавелевой кислотой с незначительным ограничением хлорида натрия (до 10 г/сутки). При этом вводятся продукты, оказывающие ощелачивающее действие (овощи/плоды, молоко). Для ориентации пациентов разработаны специальные таблицы с указанием содержания в продуктах питания пуриновых оснований.
| Наименование продукта | Ориентировочное содержание пуриновых оснований (мг/100 г продукта) |
| Шпроты | 87 |
| Говядина | 80-100 |
| Сардины | 125 |
| Печень говяжья | 300 |
| Курятина | 110 |
| Горох | 105 |
| Сельдь | 128 |
| Телятина | 150 |
| Кролик | 65 |
| Лосось | 100 |
| Сухие дрожжи | 750 |
| Фасоль | 75 |
| Соя | 90 |
| Мидии | 150 |
| Форель | 85 |
| Язык говяжий | 72 |
| Хлеб из муки грубого помола | 24 |
Такая таблица может быть скачена в интернете, ее можно распечатать и использовать при составлении своего меню.
Специальных требований к приготовлению продуктов, за исключением обработки мяса, нет. С целью уменьшения содержания пуринов в блюде, мясо готовится исключительно методом варки. При этом, мясо предварительно кратковременно отваривается на протяжении 10-15 минут, после чего бульон сливается и продолжается его дальнейшая готовка. Вне периода обострения мясные рыбные блюда могут включаться в меню не чаще 2-3 раз в неделю, а количество мяса/рыбы в сутки не должно превышать 150 г. Питание при подагре дробное, 5 кратное, в промежутках между приемами пищи — обильное питье.
Противоподагрическая диета предусматривает проведение разгрузочных дней (один раз в неделю) — творожно-кефирных – 400 г нежирного творога и 1 л кефира; фруктовых – до 1,5 кг разрешенных овощей/фруктов, с увеличением в этот период употребления жидкости до 3 литров (при отсутствии противопоказаний).
Диета при подагре в период обострения требует более тщательного формирования рациона питания. В период обострения подагры из рациона питания необходимо полностью исключить все мясные и рыбные продукты. Оптимальным питанием в этот период является вегетарианская диета, включающая молочные и овощные супы, жидкие каши, кисломолочные продукты, отвары из овощей и фруктов, фруктовые соки, травяные чаи. Обострение заболевания требует проведение более частых разгрузочных дней (оптимально через день). В этот период показано увеличенное потребление щелочных минеральных вод.
Разновидности
Диета 6Е относится к разновидностям Стола №6. Назначается при аналогичных показаниях пациентам с ожирением. Энергетическая ценность снижена до 1950-2000 Ккал (содержание белков на уровне 70 г, жиров —80 г, углеводов —на уровне 250 г).
В основном снижается потребление простых углеводов (свежий хлеб пшеничный, сахар, мед, сладости, кондитерские и мучные изделия) и меньше —сложных углеводов (круп). Прием мяса ограничивается до 1-2 раз в неделю. Питание небольшими порциями (дробное) до 5-6 раз в день, обильный прием жидкости особенно слабощелочных минеральных вод. Овощи и фрукты лучше употреблять сырыми, но можно запекать и отваривать. Поскольку диета физиологически не полноценна, она может назначаться на период не более 2 недель.
Показания
- Подагра — диетический Стол №6.
- Подагра у пациентов с повышенной массой тела — диетический Стол №6Е.
Разрешенные продукты
В рацион питания рекомендовано включать большинство овощей: капусту белокочанную, морковь, кабачки, помидоры, баклажаны, огурцы. Особенно полезен картофель. Фрукты — сливы, груши, яблоки, абрикосы, апельсины и различные ягоды.
Рекомендуется готовить различные каши на разведенном молоке, цельнозерновые макаронные изделия. Из мяса в небольших количествах можно включать мясо индейки, кролика, курицы. Супы разрешается готовить исключительно вегетарианские. В рационе должны присутствовать нежирное молоко, кисломолочные напитки, творог и блюда из него, нежирная сметана, несоленый сыр.
Разрешается употреблять куриные яйца (одно в день) и отварную рыбу, белый (подсушенный) и черный хлеб. Из жиров — растительные масла (оливковое, льняное). Из сладостей в рацион включаются пастила, зефир, мармелад, не шоколадные конфеты. Обязательно включать в рацион огуречный сок, морс из брусники, слабо минерализованные щелочные минеральные воды. Питье — отвар шиповника, цикория, пшеничных отрубей, зеленый чай, компоты, соки овощей, фруктов, ягод.
Что такое подагра: симптомы, причины и лечение болезни
Подагра – это заболевание, которое поражает суставы из-за повышенного уровня в них солей мочевой кислоты. Раньше эта болезнь поражала в основном мужчин 40-60 лет, но последние десятилетия подагрой чаще страдают женщины и молодые люди.
Врач-терапевт и врач-эндокринолог медицинской группы компаний ADONIS Наталья Ляшенко назвала симптомы, причины возникновения подагры, а также методы лечения.
Причины возникновения подагры
Тело человека вырабатывает мочевую кислоту, когда она разрушает пурины – вещества, которые есть в организме. Пурины также находящихся в определенных продуктах, таких как стейк и морепродукты. Другие продукты также способствуют повышению уровня мочевой кислоты, например, алкогольные напитки, особенно пиво, и напитки, которые подслащены фруктовым сахаром (фруктозой).
Обычно мочевая кислота растворяется в крови и проходит через почки в мочу. Но иногда тело вырабатывает слишком много кислоты или же почки выделяют ее слишком мало. Когда это происходит, мочевая кислота может накапливаться, образуя острые кристаллы в суставе или окружающих тканях. Это вызывает боль, воспаление и отек.
- Гипертония ( повышение артериального давления).
- Сахарный диабет.
- Почечная недостаточность.
- Дислипидемия ( повышение холестерина и триглицеридов крови).
- Ожирение.
- Анемия.
- Наследственность.
- Пол (мужчины).
- Прием некоторых медикаментов ( тиазидных диуретиков).
Факторы риска
Человек больше склонен к развитию подагры, если у него высокий уровень мочевой кислоты. Факторы, повышающие уровень мочевой кислоты в организме, включают:
- Рацион
Еда, богатая мясом и морепродуктами, а также напитки, которые содержат фруктовый сахар (фруктозу). Потребление алкоголя, особенно пива, также повышает риск подагры. - Ожирение
Если у вас избыточный вес, то ваш организм производит больше мочевой кислоты, соответственно, почки имеют большую нагрузку. - Болезни
Некоторые заболевания и состояния повышают риск подагры. К ним относят высокое кровяное давление и хронические заболевания, такие как диабет, метаболический синдром, болезни сердца и почек. - Определенные препараты
Применение тиазидных диуретиков, которые обычно используется при лечении гипертонии, и низких доз аспирина также может повысить уровень мочевой кислоты.
- Генетика
Если другие члены вашей семьи имели подагру, вы более склонны к развитию этой болезни. - Возраст и пол
Подагра встречается чаще у мужчин, прежде всего, потому, что женщины имеют более низкий уровень мочевой кислоты. После наступления менопаузы уровне мочевой кислоты у женщин приближаются к уровням мужчин. В последних подагра чаще развивается в возрасте от 30 до 50 лет. - Недавние операции или травмы
Недавнюю операцию или травму связывают с повышенным риском развития подагры.
Симптомы подагры
Признаки и симптомы подагры почти всегда возникают внезапно, чаще всего ночью. Они включают:
1. Интенсивная боль в суставах. Подагра обычно поражает суставы большого пальца ноги, но болезнь может возникать и в любом другом суставе. Это могут быть щиколотки, колени, локти, запястья и пальцы. Боль обычно острее в течение первых 4-12 часов.
2. Затяжной дискомфорт. После острой боли неприятные ощущения уменьшаются. Некоторый дискомфорт сустава может длиться от нескольких дней до нескольких недель. Более поздние приступы подагры могут длиться дольше и больше будут влиять на суставов.
3. Воспаление и покраснение. Пораженные суставы или суставы становятся отечными, теплыми и красными.
4. Ограниченный диапазон движения. Когда подагра прогрессирует, вы не сможете нормально перемещать суставы.
Диагностика заболевания
Для того, чтобы выявить наличие подагры необходимо:
1. Определить уровень мочевой кислоты в крови, а также в суточной моче.
2. Сделать анализ синовиальной жидкости сустава.
3. Сделать рентген.
4. При необходимости – сделать компьютерную томографию или же магнитно-резонансную томографию.
Как выявить подагру
Лечение подагры
Лечение подагры обычно включает медицинские препараты, которые выбирает врач и пациент, основываясь на текущем состоянии здоровья человека.
Препараты для лечения острых приступов и предотвращения будущих приступов включают нестероидные противовоспалительные средства (препараты на основе кохлицина, кортикостероиды).
Врачи могут назначить препараты для предотвращения осложнений подагры – лекарства, блокирующие производство мочевой кислоты (Аллопуринол, фебуксостат) и лекарства, улучшающие удаление мочевой кислоты (пробенецид, лезинурад).
Диета при подагре
Лекарство является наиболее эффективным способом лечения острой подагры и может предотвратить повторные приступі подагры. Однако нужно изменить некоторые пищевые привычки и образ жизни.
1. Исключите или ограничьте употребление алкогольных напитков и напитков, которые содержат фруктозу. Вместо этого пейте много безалкогольных напитков, особенно воды.
2. Ограничьте потребление мяса, рыбы и птицы в рационе. Особенно, это касается сырокопченых и вареных колбасок, сарделек, сосисок, консерв.
3. Ешьте больше продуктов из цельного зерна, фруктов, овощей и меньше рафинированных углеводов, таких как кремовые торты, пирожные, конфеты, изделия из слоеного и сдобного теста, белый хлеб.
Диета при подагре
4. Регулярно тренируйтесь. Поддержание тела в здоровом весе снижает риск подагры.
5. Пейте много жидкости.
6. Употребляйте молочные продукты с низким содержанием жирности. Можно употреблять нежирный кефир, несоленый творог, яйца ( не более одного в день).
7. Что касается круп, то ограничьте себя в употреблении только бобовых. Все потому, что они содержат мочевую кислоту в большом количестве.
8. Не пейте кофе, крепкий чай, какао.
9. Старайтесь использовать как можно меньше соли.
Врачи советуют придерживаться диеты №6 (стол №6).
- Диета
- Ограничение алкоголя
- Употребление достаточного количества жидкости
- Поддержание нормальной массы тела
- Профилактический осмотр врача
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Диета при подагре: примерное меню

Соблюдение определенных правил в питании при подагре всегда становится эффективным способом профилактики прогрессирования и усугубления этой тяжелой болезни. Такие ограничения в выборе продуктов при составлении ежедневного меню могут существенно сократить поступление уратов в организм и, если диета стала применяться с самого начала заболевания, у больного появляются реальные шансы свести развитие недуга к минимуму. Примерное меню при хроническом течении болезни отличается от рациона во время острого приступа, и на это следует обратить внимание больным и их близким.
При подагре, уже после первого же подагрического приступа, больному назначается диета № 6. В нашей статье мы расскажем вам о ее общих принципах и приведем примерное меню, которое поможет правильно организовать питание.
Общие принципы диеты
При назначении лечебного стола № 6 больному рекомендуется резко ограничивать потребление продуктов, которые содержат пурины, хлорид натрия и щавелевую кислоту. При этом в ежедневное меню включаются ощелачивающие продукты и достаточное количество жидкости, а жиры и белки несколько ограничиваются.
При приготовлении блюд из мяса необходимо его предварительное отваривание (в т. ч. рыбы и птицы). Эти меры предпринимаются с той целью, чтобы пурины, содержащиеся в продукте, выводились в воду. Такие же принципы соблюдаются и при приготовлении бульонов: первый бульон (после 10-15 минут кипения) сливают, а далее мясо отваривают в следующей порции воды.
Мясные блюда могут включаться в меню 2-3 раза в неделю. При этом кусочек мяса должен весить не более 150 г, а если в блюдо входит рыба, то ее вес должен составлять не более 170 г.
Больному подагрой рекомендуется дробное питание: 4-6 раз в день. Между приемами еды он обязательно должен употреблять жидкость (например, очищенную фильтром питьевую воду).
Также при этом заболевании хороший результат дают разгрузочные дни, которые должны проводиться еженедельно. В эти дни больной может употреблять какой-либо один продукт питания: творог, фрукты или кефир. На протяжении разгрузочного дня рекомендуется выпивать не менее 2,5 л жидкости, если у больного нет заболеваний со стороны сердечно-сосудистой системы.
Какие продукты и блюда запрещены при подагре?

- Жирное мясо;
- грибные, жирные и наваристые мясные и рыбные бульоны;
- подливы и соусы приготовленные на основе мясных бульонов;
- жиры животного происхождения;
- холодец;
- мясные субпродукты;
- копченые блюда;
- икра;
- рыбные консервы;
- бобовые;
- малина;
- виноград;
- инжир;
- изюм;
- полуфабрикаты;
- пряности;
- соленья;
- сдобная выпечка;
- шоколад;
- жирный кондитерский крем;
- какао, кофе и крепкий черный чай;
- блюда с консервантами;
- алкогольные напитки и пиво.
Какие продукты и блюда должны ограничиваться при подагре?

- Нежирные вареные колбасы;
- говядина, нежирная птица или рыба;
- соль (резко ограничивается);
- грибы;
- помидоры (до 3 шт. в день);
- цветная капуста;
- сладкий перец;
- шпинат;
- зелень;
- сельдерей;
- редис;
- молоко;
- сливочное масло.
Какие продукты разрешаются при подагре?

- Пшеничный, отрубной или ржаной хлеб из муки 1-2 сорта;
- салаты из квашеных или свежих овощей;
- борщи или щи на овощном бульоне;
- крупяные и картофельные супы;
- мясо нежирной птицы, кролика и рыбы (не более 3 раз в неделю в отварном или запеченном виде);
- крупы;
- макаронные изделия;
- кисломолочные продукты;
- овощи;
- яйца (не более 1 шт. в день);
- фрукты и ягоды;
- сухофрукты;
- молочный или фруктовый кисель;
- овощные, томатные или молочные соусы;
- варенье;
- мёд;
- мармелад;
- цитрусовые;
- щелочные минеральные воды.
Примерное меню на три дня для больного во время подагрического приступа
Во время приступа подагры в меню должны включаться преимущественно жидкие блюда (овощные супы, кисели, соки, кисломолочные продукты, жидкие каши) и исключаться блюда из мяса, рыбы или грибов. Больной не должен голодать, т. к. такое состояние будет усугублять приступ. Во время подагрической атаки необходимо увеличение дневного объема жидкости до 2,5 л.
1-й день
- Натощак – отвар шиповника;
- I завтрак – салат из свежих огурцов с нежирной сметаной, некрепкий чай с добавлением молока;
- II завтрак – цитрусовый сок;
- обед – суп, приготовленный на овощном бульоне, из картофеля и риса, жареные капустные котлеты, морс или компот из смородины;
- полдник – отвар шиповника;
- ужин – омлет из одного яйца, морковные зразы с курагой, некрепкий чай с лимоном;
- перед сном – кефир.
2-й день
- Натощак – отвар шиповника;
- I завтрак – некрепкий чай с добавлением молока, салат из свежей капусты, заправленный нежирной сметаной;
- II завтрак – томатный сок;
- обед – щи на овощном бульоне, кусок отварного мяса курицы с белым соусом;
- полдник – отвар шиповника;
- ужин – гречневая каша с добавлением молока, овощные голубцы с рисом;
- перед сном – яблочный сок.
3-й день
- Натощак – отвар шиповника;
- I завтрак – салат из отварной свеклы, некрепкий чай;
- II завтрак – черничный сок;
- обед – перловый суп с овощами, жаренный капустный шницель;
- полдник – грейпфрутовый сок;
- ужин – морковные котлеты с добавлением нежирной сметаны, фруктовый кисель;
- перед сном – кефир.
Примерное меню на три дня во время ремиссии подагры
Между приступами подагры ежедневное меню больного с подагрой может расширяться.
1-й день
- Завтрак – овсянка с добавлением молока, свежий огурец, отвар из ягод шиповника;
- полдник – творог с добавлением сметаны, ягодный кисель;
- обед – картофельный суп, кабачки, фаршированные рисом со сметанным соусом, клубничный мусс со сметаной;
- ужин – жареные котлеты из свежей капусты, сырники, томатный сок;
- перед сном – яблоко.
2-й день
- Завтрак – гречневая каша с добавлением молока, яйцо всмятку, салат из яблок и капусты, некрепкий чай;
- полдник – запеканка из яблок и моркови, отвар из ягод шиповника;
- обед – блинчики с нежирным творогом, овощной рассольник, фруктовый кисель;
- ужин – запеченные кусочки тыквы или яблока, вишневый сок;
- перед сном – простокваша.
3-й день
- Завтрак – каша рисовая с добавлением молока, салат из моркови с нежирной сметаной, сваренное всмятку яйцо, некрепкий чай с долькой лимона;
- полдник – отварной картофель со свежим огурцом, грушевый сок;
- обед – овощной суп с добавлением сметаны, запеканка из творога, молочный кисель;
- ужин – запеченные яблоки, ягодный сок;
- перед сном – арбуз.
При составлении меню обязательно проконсультируйтесь с врачом, т. к. перечень допустимых продуктов может изменяться в связи с резвившимися осложнениями и сопутствующими заболеваниями.
Телеканал «Россия», сюжет на тему «Диета при подагре»:
Питание при подагре

Подагра – тяжелое заболевание суставов, которое поражает преимущественно большой палец ноги, но может обнаруживаться и в других сочленениях, например, в локтевом. Патология связана с повышенным уровнем мочевой кислоты в организме, она протекает с периодами обострения и ремиссии и требует комплексного лечения, в том числе и диетического питания больных. Ввиду того, что подагра является метаболическим заболеванием, чрезвычайно важно контролировать то, что поступает в организм больного человека с пищей. Диета при подагре – важный этап лечения заболевания.
Чтобы пить как можно меньше лекарственных препаратов, но в то же время успешно лечить подагру или подагрический артрит, необходимо неукоснительно соблюдать пищевые рекомендации врачей. При постановке диагноза врач расскажет пациентам о том, что нельзя есть при подагре, а какие продукты, наоборот, полезны и помогут нормализовать уровень мочевой кислоты в организме. Соблюдение диеты поможет продлить период ремиссии, и на этом тоже акцентирует внимание доктор.
Особенности питания
При подагре и повышенной мочевой кислоте пациентам рекомендована диета номер 6. Она должна строго соблюдаться пациентами, страдающими метаболическими нарушениями, такими, как подагра. При помощи соблюдения диеты есть возможность нормализовать объем пуринов – продуктов распада мочевой кислоты. Это поможет уменьшить образование солей в организме и их отложение в суставных сочленениях.
Многие пациенты недоумевают, почему именно диетическому питанию уделяют такое большое внимание лечащие врачи. Ведь проще назначить медикаменты, пить их какое-то время и победить болезнь без ограничения в питании. К сожалению, при подагре обмануть организм не получится, ведь основная причина появления заболевания – неправильный питательный рацион, поэтому без коррекции рациона о выздоровлении речи не может быть.
Наличие такого заболевания, как подагра, требует от больного постоянной консультации у врача-ревматолога, а также обсуждения с доктором результатов диетического питания. Доктор поможет составить меню на неделю, а также даст памятку для подагриков с примерным рационом. При необходимости, врач откорректирует питание, но все равно ведущим будет оставаться стол 6 по Певзнеру. Кроме этого, доктор поможет подобрать адекватную физическую нагрузку на суставы, чтобы не спровоцировать обострения подагры.
Почему гипопуриновая диета так важна для подагриков и как разорвать патологический механизм возникновения воспаленных суставов пальцев ног? Пациенты должны знать, что при повышении в крови уровня мочевой кислоты в сочленениях накапливаются ураты натрия, которые выглядят в виде кристалликов.
При их появлении окружающие ткани отвечают активным воспалительным процессом, стараясь отторгнуть кристаллы, как инородное тело. Этот процесс сопровождается типичными признаками для воспаления косточки на ногах – покраснением, болью, отечностью, повышением температуры в суставе. Терпеть такую боль тяжело, пациентам невозможно подобрать обувь из-за косточки.
Происходит такой процесс, несмотря на то, что мочевая кислота – вполне естественный продукт метаболизма, который содержится во всех продуктах. Но при его избытке реакция организма становится агрессивной, и вредные пурины становятся причиной воспалительного процесса в ступне.
Другие пурины, наоборот, не оказывают на организм никакого вредного влияния и продукты с их содержанием можно есть. К таким пуринам можно отнести кофеин, теофиллин, теобромин – эти элементы содержатся в чае и кофе, также какао и шоколаде. Они являются растительными по происхождению и не опасны, поскольку помогают ощелачивать организм, поставляют органические кислоты и способствуют эвакуации из организма излишнего количества мочевой кислоты.