Подагра диета как лечить
Диета при подагре для мужчины
Статистика утверждает, что мужчины страдают подагрой в 20 раз чаще, чем женщины. Вероятно, виной тому неуемный аппетит, злоупотребление спиртным и игнорирование принципов здорового рациона – эти факторы считаются предрасполагающими к развитию болезни.
Какую роль играет диета при подагре для мужчины? Можно ли при помощи правильного питания избавиться от болезни? Придется ли голодать и отказываться от мяса? В этой статье приведен перечень разрешенных и запрещенных продуктов при подагре, правила питания и меню на неделю.
Общие принципы питания при подагре у мужчины
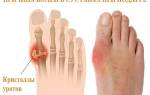
Подагра, или подагрический артрит – патология суставов, связанная с отложениями в них уратов (солей мочевой кислоты). Чаще всего патологический процесс затрагивает пальцы стопы, но больного могут беспокоить боли в коленях, локтях и кистях.
В норме мочевая кислота, образующаяся при расщеплении некоторых веществ, выводится почками. Но при нарушении обменных процессов на фоне переедания и злоупотребления алкоголем ураты перестают удаляться из крови, кристаллизуются и откладываются в суставах.
Медицина пока не располагает методами полного излечения заболевания. Но есть способ, позволяющий замедлить патологический процесс – это правильное питание. При строгом соблюдении рациона появляется возможность снизить частоту обострений, уменьшить боли и существенно улучшить самочувствие.
Лечебное питание при подагре преследует две цели:
- уменьшить поступление мочевой кислоты вместе с пищей;
- создать условия для легкого выведения уратов из организма.
Для достижения первой цели придется отказаться от растительной и животной пищи, перенасыщенной уратами и пуринами. Вторая задача выполнима в том случае, если больной будет потреблять больше жидкости, вместе с которой мочевина будет удаляться. В период между приступами количество выпитой воды должно достигать 2,5 литра, а в период обострения и того больше – до 3 литров.
Огромное значение при подагре у мужчин приобретает нормализация веса. От лишних килограммов нужно избавляться, но не методами голодания, а щадящей диетой. Вес должен уходить со скоростью не больше 1,5 кг в месяц, иначе обострения болезни не избежать.
Ограничения касаются соли и жареного – больным подагрой следует привыкать к малосоленым блюдам, приготовленными методами отваривания, тушения, готовки на пару.
Видео
Важно! Диета при подагрической болезни – основной, наиболее действенный способ лечения.
Разрешенные продукты
При подагре в приоритете продукты, которые будут сдвигать кислотность внутренних сред в сторону ощелачивания.
- Фрукты и ягоды – разрешены практически все виды плодов, в том числе цитрусовые. Особенно благотворно влияют на состояние больного вишня и кизил – они способны снижать концентрацию кристаллов мочевины в острый период и устранять признаки воспаления.
- Овощи – картофель, кабачки, капуста, тыква, морковь, баклажаны, свекла. В растительной пище практически отсутствуют пурины, за исключением некоторых видов, которые вошли в список запрещенных.
- Орехи – кешью, кедровые, фундук.
- Зелень и приправы – зеленый лук, петрушка, укроп, лавровый лист, ваниль корица.
- Мука и злаки – хлеб из цельнозерновой и ржаной муки, сухое печенье, хлебцы, галеты без сахара, макароны, сухарики. Небольшие послабления предусмотрены для белого хлеба – есть его можно в черством виде и не больше ломтика в день.
- Жиры – в виде растительного масла, полученного из семян подсолнечника, льна, орехов и оливы. Сливочное масло не запрещено, но потреблять его нужно по минимуму.
- Мясо – курица, кролик и индюшатина. Но даже такие диетические сорта потребляют не больше 150-200 г на порцию и не чаще трех раз в неделю.
- Крупы – коричневый рис, гречка, кукуруза, овсянка, пшено, перловка.
- Молоко – вся продукция, изготовленная на основе молока, считается безопасной. Но врачи рекомендуют обращать внимание на сорта с низким процентом жира. Сметана, творог, обезжиренный кефир, простокваша, слабосоленые сыры, йогурт – все это при подагре разрешено.
- Яйца – перепелиные в количестве 3-4 в день, куриные – по одному.
- Рыба – только диетические сорта, к которым относятся горбуша, треска, лемонема, карась, судак, плотва, камбала, навага, хариус, пангасиус.
- Морепродукты – ракообразные, креветки, устрицы, осьминожки, кальмары.
- Сладкое – мужчины с подагрой могут себе позволить сладости на фруктовой основе, среди которых муссы, пастила, мармелад, зефир, пудинги, джемы, варенье, сухофрукты.
- Напитки – щелочные минеральные воды («Боржоми», «Лужанская», «Поляна квасова», «Ессентуки 4», «Нафтуся»), свежевыжатые овощные и фруктовые соки (желательно из цитрусов), зеленый и белый сорта чая, лимонады домашнего приготовления, плодово-ягодные компоты, морсы, травяные отвары и настои, в том числе из шиповника.
Гречку и рис, способствующие выведению солей при подагре, диетологи советуют готовить и съедать особым способом. Гречневую крупу заливают вечером кипятком в соотношении 1 к 3, укутывают одеялом и оставляют на ночь. Утром порцию съедают, запивая стаканом маложирного кефира. Рис отваривают на воде и кушают в течение дня, запивая яблочным соком, – за день нужно съесть примерно стакан (в пересчете на сухую крупу).
Запрещенные продукты
Разработчики подагрической диеты предлагают полностью отказаться от продуктов и блюд, в которых количество пуринов слишком высоко.
- Мясо – все сорта высокой жирности, к которым относят баранину, свинину, жирную говядину, утятину, гуся. Нежелательно даже употреблять бульоны, сваренные на мясной основе, – во время варки мяса сливают две воды, прежде чем готовить первое блюдо.
- Субпродукты – печень, сердце, почки, желудки, легкие, мозги.
- Мясные деликатесы, полуфабрикаты, рыбные консервы – шпроты, сардины, скумбрия, сайра. В такой еде превышено не только содержание пуринов, но и соли, которая при подагре нежелательна.
- Жирная рыба – скумбрия, сом, килька, севрюга, сельдь, осетр, сайра.
- Шоколад, крепкий чай, какао, молотый и растворимый кофе – обезвоживают организм, затрудняют работу почек и препятствуют интенсивному удалению мочевой кислоты.
- Некоторые виды растительной пищи – ревень, щавель, шпинат, цветная капуста, малина, клюква, инжир, брусника, перец, хрен, бобы (горох, фасоль, чечевица, соя, тофу).
- Выпечка из белой муки, а также мучные изделия, испеченные на дрожжах – именно дрожжам свойственен переизбыток пуринов. По той же причине крайне нежелательно пить пиво.
- Соленья – все овощные заготовки на основе маринада с пряностями, соленые и маринованные грибы.
- Алкоголь – крепкие и слабоалкогольные напитки способствуют обезвоживанию, что неизбежно приводит к росту уровня мочевой кислоты в кровяном русле.
- Другие продукты – острые жирные сыры, горчица, тугоплавкие жиры, кремы, кетчуп.
До недавнего времени спорным продуктом антипуриновой диеты были помидоры из-за высокого содержания органических кислот – лимонной, яблочной и щавелевой. Современные диетологи пришли к выводу, что количество кислот в томатах не больше, чем в свекле и картофеле, которые при болезнях суставов разрешены. Поэтому помидоры можно смело включать в антипуриновое меню, но в разумных количествах.
Меню на неделю
Диету при подагре соблюдают не только в период обострения болезни – антипуриновая диета должна стать образом жизни мужчины, страдающего болями в суставах. Только блюда из разрешенных продуктов нормализуют пуриновый обмен и предотвратят новые приступы заболевания.
Важно! Меню при подагре будет преимущественно вегетарианским с небольшим количеством мяса трижды в неделю.
Раз в неделю полезно устраивать разгрузочные дни на твороге минимальной жирности, овощах и фруктах, включенных в «белый» список. Они помогут снизить нагрузку на почки, очистить кровь от токсинов, а также будут способствовать снижению веса. На завтрак врачи рекомендуют выпивать стакан молока, а в течение дня пить свежий огуречный сок – он способствует растворению кристаллов мочевины и эффективному их удалению из организма.
Эта таблица с меню на неделю поможет составить представление о характере питания больного подагрической болезнью.
Что такое подагра: симптомы, причины и лечение болезни
Подагра – это заболевание, которое поражает суставы из-за повышенного уровня в них солей мочевой кислоты. Раньше эта болезнь поражала в основном мужчин 40-60 лет, но последние десятилетия подагрой чаще страдают женщины и молодые люди.
Врач-терапевт и врач-эндокринолог медицинской группы компаний ADONIS Наталья Ляшенко назвала симптомы, причины возникновения подагры, а также методы лечения.
Причины возникновения подагры
Тело человека вырабатывает мочевую кислоту, когда она разрушает пурины – вещества, которые есть в организме. Пурины также находящихся в определенных продуктах, таких как стейк и морепродукты. Другие продукты также способствуют повышению уровня мочевой кислоты, например, алкогольные напитки, особенно пиво, и напитки, которые подслащены фруктовым сахаром (фруктозой).
Обычно мочевая кислота растворяется в крови и проходит через почки в мочу. Но иногда тело вырабатывает слишком много кислоты или же почки выделяют ее слишком мало. Когда это происходит, мочевая кислота может накапливаться, образуя острые кристаллы в суставе или окружающих тканях. Это вызывает боль, воспаление и отек.
- Гипертония ( повышение артериального давления).
- Сахарный диабет.
- Почечная недостаточность.
- Дислипидемия ( повышение холестерина и триглицеридов крови).
- Ожирение.
- Анемия.
- Наследственность.
- Пол (мужчины).
- Прием некоторых медикаментов ( тиазидных диуретиков).
Факторы риска
Человек больше склонен к развитию подагры, если у него высокий уровень мочевой кислоты. Факторы, повышающие уровень мочевой кислоты в организме, включают:
- Рацион
Еда, богатая мясом и морепродуктами, а также напитки, которые содержат фруктовый сахар (фруктозу). Потребление алкоголя, особенно пива, также повышает риск подагры. - Ожирение
Если у вас избыточный вес, то ваш организм производит больше мочевой кислоты, соответственно, почки имеют большую нагрузку. - Болезни
Некоторые заболевания и состояния повышают риск подагры. К ним относят высокое кровяное давление и хронические заболевания, такие как диабет, метаболический синдром, болезни сердца и почек. - Определенные препараты
Применение тиазидных диуретиков, которые обычно используется при лечении гипертонии, и низких доз аспирина также может повысить уровень мочевой кислоты.
- Генетика
Если другие члены вашей семьи имели подагру, вы более склонны к развитию этой болезни. - Возраст и пол
Подагра встречается чаще у мужчин, прежде всего, потому, что женщины имеют более низкий уровень мочевой кислоты. После наступления менопаузы уровне мочевой кислоты у женщин приближаются к уровням мужчин. В последних подагра чаще развивается в возрасте от 30 до 50 лет. - Недавние операции или травмы
Недавнюю операцию или травму связывают с повышенным риском развития подагры.
Симптомы подагры
Признаки и симптомы подагры почти всегда возникают внезапно, чаще всего ночью. Они включают:
1. Интенсивная боль в суставах. Подагра обычно поражает суставы большого пальца ноги, но болезнь может возникать и в любом другом суставе. Это могут быть щиколотки, колени, локти, запястья и пальцы. Боль обычно острее в течение первых 4-12 часов.
2. Затяжной дискомфорт. После острой боли неприятные ощущения уменьшаются. Некоторый дискомфорт сустава может длиться от нескольких дней до нескольких недель. Более поздние приступы подагры могут длиться дольше и больше будут влиять на суставов.
3. Воспаление и покраснение. Пораженные суставы или суставы становятся отечными, теплыми и красными.
4. Ограниченный диапазон движения. Когда подагра прогрессирует, вы не сможете нормально перемещать суставы.
Диагностика заболевания
Для того, чтобы выявить наличие подагры необходимо:
1. Определить уровень мочевой кислоты в крови, а также в суточной моче.
2. Сделать анализ синовиальной жидкости сустава.
3. Сделать рентген.
4. При необходимости – сделать компьютерную томографию или же магнитно-резонансную томографию.
Как выявить подагру
Лечение подагры
Лечение подагры обычно включает медицинские препараты, которые выбирает врач и пациент, основываясь на текущем состоянии здоровья человека.
Препараты для лечения острых приступов и предотвращения будущих приступов включают нестероидные противовоспалительные средства (препараты на основе кохлицина, кортикостероиды).
Врачи могут назначить препараты для предотвращения осложнений подагры – лекарства, блокирующие производство мочевой кислоты (Аллопуринол, фебуксостат) и лекарства, улучшающие удаление мочевой кислоты (пробенецид, лезинурад).
Диета при подагре
Лекарство является наиболее эффективным способом лечения острой подагры и может предотвратить повторные приступі подагры. Однако нужно изменить некоторые пищевые привычки и образ жизни.
1. Исключите или ограничьте употребление алкогольных напитков и напитков, которые содержат фруктозу. Вместо этого пейте много безалкогольных напитков, особенно воды.
2. Ограничьте потребление мяса, рыбы и птицы в рационе. Особенно, это касается сырокопченых и вареных колбасок, сарделек, сосисок, консерв.
3. Ешьте больше продуктов из цельного зерна, фруктов, овощей и меньше рафинированных углеводов, таких как кремовые торты, пирожные, конфеты, изделия из слоеного и сдобного теста, белый хлеб.
Диета при подагре
4. Регулярно тренируйтесь. Поддержание тела в здоровом весе снижает риск подагры.
5. Пейте много жидкости.
6. Употребляйте молочные продукты с низким содержанием жирности. Можно употреблять нежирный кефир, несоленый творог, яйца ( не более одного в день).
7. Что касается круп, то ограничьте себя в употреблении только бобовых. Все потому, что они содержат мочевую кислоту в большом количестве.
8. Не пейте кофе, крепкий чай, какао.
9. Старайтесь использовать как можно меньше соли.
Врачи советуют придерживаться диеты №6 (стол №6).
- Диета
- Ограничение алкоголя
- Употребление достаточного количества жидкости
- Поддержание нормальной массы тела
- Профилактический осмотр врача
Больше новостей, касающихся лечения, медицины, питания, здорового образа жизни и многое другое – читайте в разделе Здоровье.
Питание при подагре

Подагра – тяжелое заболевание суставов, которое поражает преимущественно большой палец ноги, но может обнаруживаться и в других сочленениях, например, в локтевом. Патология связана с повышенным уровнем мочевой кислоты в организме, она протекает с периодами обострения и ремиссии и требует комплексного лечения, в том числе и диетического питания больных. Ввиду того, что подагра является метаболическим заболеванием, чрезвычайно важно контролировать то, что поступает в организм больного человека с пищей. Диета при подагре – важный этап лечения заболевания.
Чтобы пить как можно меньше лекарственных препаратов, но в то же время успешно лечить подагру или подагрический артрит, необходимо неукоснительно соблюдать пищевые рекомендации врачей. При постановке диагноза врач расскажет пациентам о том, что нельзя есть при подагре, а какие продукты, наоборот, полезны и помогут нормализовать уровень мочевой кислоты в организме. Соблюдение диеты поможет продлить период ремиссии, и на этом тоже акцентирует внимание доктор.
Особенности питания
При подагре и повышенной мочевой кислоте пациентам рекомендована диета номер 6. Она должна строго соблюдаться пациентами, страдающими метаболическими нарушениями, такими, как подагра. При помощи соблюдения диеты есть возможность нормализовать объем пуринов – продуктов распада мочевой кислоты. Это поможет уменьшить образование солей в организме и их отложение в суставных сочленениях.
Многие пациенты недоумевают, почему именно диетическому питанию уделяют такое большое внимание лечащие врачи. Ведь проще назначить медикаменты, пить их какое-то время и победить болезнь без ограничения в питании. К сожалению, при подагре обмануть организм не получится, ведь основная причина появления заболевания – неправильный питательный рацион, поэтому без коррекции рациона о выздоровлении речи не может быть.
Наличие такого заболевания, как подагра, требует от больного постоянной консультации у врача-ревматолога, а также обсуждения с доктором результатов диетического питания. Доктор поможет составить меню на неделю, а также даст памятку для подагриков с примерным рационом. При необходимости, врач откорректирует питание, но все равно ведущим будет оставаться стол 6 по Певзнеру. Кроме этого, доктор поможет подобрать адекватную физическую нагрузку на суставы, чтобы не спровоцировать обострения подагры.
Почему гипопуриновая диета так важна для подагриков и как разорвать патологический механизм возникновения воспаленных суставов пальцев ног? Пациенты должны знать, что при повышении в крови уровня мочевой кислоты в сочленениях накапливаются ураты натрия, которые выглядят в виде кристалликов.
При их появлении окружающие ткани отвечают активным воспалительным процессом, стараясь отторгнуть кристаллы, как инородное тело. Этот процесс сопровождается типичными признаками для воспаления косточки на ногах – покраснением, болью, отечностью, повышением температуры в суставе. Терпеть такую боль тяжело, пациентам невозможно подобрать обувь из-за косточки.
Происходит такой процесс, несмотря на то, что мочевая кислота – вполне естественный продукт метаболизма, который содержится во всех продуктах. Но при его избытке реакция организма становится агрессивной, и вредные пурины становятся причиной воспалительного процесса в ступне.
Другие пурины, наоборот, не оказывают на организм никакого вредного влияния и продукты с их содержанием можно есть. К таким пуринам можно отнести кофеин, теофиллин, теобромин – эти элементы содержатся в чае и кофе, также какао и шоколаде. Они являются растительными по происхождению и не опасны, поскольку помогают ощелачивать организм, поставляют органические кислоты и способствуют эвакуации из организма излишнего количества мочевой кислоты.
Подагра диета как лечить


Лечебное питание при подагре
Описание
Подагра – заболевание, в основе которого лежит нарушение обмена пуриновых оснований, связанное с наследственной (семейной) предрасположенностью и клинически проявляющееся острым или хроническим поражением суставов и внутренних органов вследствие отложения солей мочевой кислоты.
Подагра не является синонимом гиперурикемии, так как увеличение содержания мочевой кислоты в плазме может привести к заболеванию только в 10–50% случаев. В то же время, клинические проявления подагры иногда могут встречаться и при нормальном уровне мочевой кислоты в плазме . Подагру считают полиорганной болезнью, что подтверждается поражением почек, нервной системы, сердца, а также ожирением, мигренью , аллергией.
Уровень мочевой кислоты в плазме зависит от возраста, массы тела человека, а также от уровня физической нагрузки. Показано, что с возрастом, при недостаточном или при чрезмерно выраженном физическом напряжении уровень урикемии возрастает.
В организме здорового человека обмен мочевой кислоты составляет около 1000–1200 мг. Из этого количества 2/3 объема выделяется через почки. Таким образом, организм за сутки выделяет 400–800 мг соединений мочевой кислоты. У больных подагрой “обменный фонд” резко увеличен и составляет 2000–4000 мг. В условиях повышенного содержания мочевой кислоты в плазме может происходить отложение ее солей в различные ткани, в первую очередь суставные.
При резком снижении рН мочи или при большой концентрации пуриновых оснований в моче создаются условия для возникновения мочекаменной болезни. Отложение уратов в почечные ткани приводит к развитию “подагрической почки” и в конечном итоге почечной недостаточности, а отложение в суставные ткани – к развитию острых подагрических приступов, разрушению костной структуры и деформации суставов.
Ведущими причинами гиперурикемии являются:
- Увеличение образования мочевой кислоты в результате избыточного потребления пищевых продуктов, содержащих пуриновые основания и (или) их увеличенный синтез генетического происхождения (врожденный дефицит фермента гипоксантин-гуанин-фосфорибозилтрансферазы).
- Нарушение выведения мочевой кислоты почками.
До того, как появились эффективные лекарственные средства, диета являлась единственным способом лечения подагры.
Цель диетотерапии – снижение мочекислых соединений в организме.
Диетологические подходы в лечении больных должны различаться в зависимости от остроты процесса, частоты возникновения кризов, уровня мочевой кислоты в плазме , массы тела.
Принципы диетотерапии при подагре:
- Ограничение количества продуктов, богатых пуриновыми основаниями (мясо, рыба).
- Введение продуктов, бедных пуриновыми основаниями (молоко, крупы).
- Введение достаточного количества жидкости.
- При наличии избыточной массы тела требуется ее уменьшение.
Лечебное питание при обострении подагры
При возникновении острого подагрического приступа больному необходимо обеспечить строгий постельный режим с полным выключением из движения пораженной конечности. В эти дни очень важно соблюдать строгую диету и адекватную медикаментозную терапию.
На весь период обострения назначается диета № 6е, состоящая преимущественно из жидкой пищи: молоко, молочнокислые напитки, кисели, компоты, овощные и фруктовые соки (цитрусовые), овощные супы и жидкие каши.
На период обострения подагры категорически запрещаются любые мясные и рыбные продукты. Необходимо следить, чтобы больной не страдал от голода и употреблял до 2 л жидкости в сутки. Особенно полезно в такие дни употребление щелочных минеральных вод. Такая диета назначается на 1—2 недели.
В период обострения подагры нередко отмечаются пищеварительные расстройства, которые часто отягощаются лекарственными средствами, раздражающе действующими на желудочно-кишечный тракт, в связи с чем, необходимо соблюдать щадящую диету.
В период затихания обострения разрешается ограниченное количество мясных блюд (один-два раза в неделю по 100—150 г отварного мяса). В остальные дни рекомендуются молочные продукты, яйца, крупы, картофель, овощи и фрукты.
Лечебное питание при подагре вне острого приступа
Для лечения подагры вне обострения применяется диета № 6.
Суть этой диеты заключается в том, что из рациона исключают продукты, богатые нуклеопротеинами, щавелевой кислотой, и вводят продукты, бедные нуклеопротеинами.
Очень важно с помощью лечебного питания повлиять на кислотную реакцию мочи, сдвинув ее в щелочную сторону. Это приведет к повышению растворимости мочевой кислоты и тем самым к предупреждению возникновения или прогрессирования подагрической мочекаменной болезни.
Для диеты № 6 характерно некоторое ограничение белков, жиров (особенно тугоплавких). При наличии сопутствующего ожирения следует ограничить и легкоусвояемые углеводы. Умеренно ограничивается поваренная соль (до 5—7 г вместе с содержащейся в продуктах), увеличивается процентное соотношение в суточном рационе овощей, фруктов и молочных продуктов, которые приводят к сдвигу показателей мочи в щелочную сторону.
Для коррекции нарушений водно-солевого обмена рекомендуется употребление большого количества жидкости (при отсутствии противопоказаний со стороны сердечно-сосудистой системы). Количество свободной жидкости должно достигать 2 л в день.
Всех больных с подагрой следует обеспечить адекватным количеством витамином С (аскорбиновой кислотой), В 1 (рибофлавином) и ниацином .
Из питания больного подагрой исключают продукты, содержащие большое количество пуринов (более 150 мг на 100 г продукта). К ним относятся: говяжьи внутренности (мозги, почки, печень, сладкое мясо: зобная и поджелудочная железы), мясные экстракты, сардины, анчоусы, мелкие креветки, скумбрия, жареные бобовые культуры.
Сокращают потребление продуктов, содержащих в 100 г 50–150 мг пуринов – мясные изделия (говядина, баранина), птичье мясо, рыба, ракообразные, овощи (горох, фасоль, чечевица). Особо следует подчеркнуть, что мясо молодых животных более богато пуринами, чем мясо взрослых, поэтому его также следует избегать. Считается, что гипопуриновая диета должна содержать в суточном рационе не более 200 мг пуриновых оснований. При беспуриновой диете за сутки с мочой выделяется 450 мг мочевой кислоты.
Всем больным рекомендуется снижение массы тела, особенно при наличии ожирения. Поскольку потребление избыточно калорийной пищи ведет к повышению уровня мочевой кислоты в плазме, то общее ежедневное ее потребление не должно превышать соответственно 30 калорий на 1 кг массы тела.
При этом уменьшение массы тела должно происходить постепенно примерно 1 кг/мес, так как выраженная гипокалорийная диета, приводит к повышенному образованию кетоновых тел и вместе с ними к гиперурикемии.
Для этой цели используют гипокалорийные диеты и контрастные разгрузочные рационы с низким содержанием пуринов:
- Творожно-кефирные – 400 г нежирного творога, 500 г кефира.
- Молочные или кефирные – на сутки 1,2 л молока или кефира.
- Овощные – 1,5 кг овощей, любой набор, любая обработка.
- Фруктовые – 1,5 кг яблок или апельсинов.
С другой стороны лечение голодом и назначение “голодных” дней, наоборот, строго противопоказано. Голодание уже в первые дни приводит к резкому повышению содержания мочевой кислоты в крови с последующим возникновением приступа подагры.
Лечебное питание при подагре вне приступа на фоне ожирения
Рекомендована диета №8 с использованием разгрузочных дней. Снижение энергетической ценности рациона при подагре осуществляется за счет резкого ограничения хлебобулочных изделий и сахара.
Лечебное питание при сочетании подагры с сахарным диабетом
При сочетании подагры с сахарным диабетом большее внимание уделяют общей калорийности рациона, количеству потребленного жира и холестерина в диете.
Лечебное питание при подагре на фоне поражения почек
Важно увеличить потребление овощей и уменьшить потребление соли.
Лечебное питание при сочетании подагры с артериальной гипертензией или ИБС
Если подагра сочетается с артериальной гипертензией или Ишемическая болезнь сердца Ишемическая болезнь сердца (ИБС) – патологическое состояние, характеризующееся поражением миокарда в результате его недостаточного абсолютного или относительного кровоснабжения. По сути ишемическая болезнь сердца развивается в результате несоответствия поступающего количества кислорода метаболическим потребностям миокарда. , то показана гипокалорийная диета с низким содержанием холестерина, насыщенных жиров и натрия .
Содержание пуринов в 100 г пищевых продуктов:
-
Высокий уровень – 150–1000 мг.
Цыплята, телятина, печень, почки, мясные бульоны, сардины, анчоусы, шпроты, копчености, сельдь “иваси” (в масле).
Умеренный уровень – 50–150 мг.
Мясо, рыба, мозги, свиной шпик, мидии, крабы, фасоль, горох, соя, цветная капуста, шпинат, щавель, грибы.
Низкий уровень – 0–15 мг.
Молоко, сыр, яйца, икра рыб, крупы, орехи, мед, овощи, фрукты.