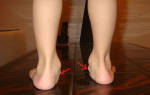
Чем вредно плоскостопие
Плоскостопие
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.

Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопия.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей, избыточного веса и других неблагоприятных влияний.
Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три.
Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока еще слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается ее распространение к области лодыжек, а также к голени. Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Третья степень плоскостопия проявляется в еще более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. 3 степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации.

Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в:
- Неравномерно стертой обуви, внутренняя часть подошвы и каблук стерты сильнее;
- Увеличением стопы в размере, особенно по ширине, часто возникает необходимость приобретать обувь на размер больше;
- Изменением походки: тяжелая, неестественная походка, появляется косолапее, нарушается осанка.
Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени.
Лечение врожденного плоскостопия консервативное. С первых дней жизни накладывают этапные гипсовые повязки, назначают ортопедическую обувь, лечебную гимнастику, физиотерапевтическими процедурами и массаж.
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребенка только начинают формироваться полностью.
Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и ее форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъем сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе.
При установленном врачом плоскостопии, необходимо делать лечебную гимнастику. Приблизительный комплекс упражнений представлен ниже:
1) Ноги установить на ширине плеч. Далее стопы разворачиваются, сначала соединяются пятки, потом носки. Сделать не меньше 12 повторений.
2) Вращение. Сидя на кресле либо стоя, установите пятки на ширину плеч. Вращайте стопы необходимо в две стороны. Сделайте 12 повторений.
3) Установка стоп. Выполняется в сидячем или стоячем положении. Ставьте стопы на внешнюю, а потом на внутреннюю поверхность поочередно. Сделайте 15 раз.
4) Низкие выпады. Встаньте ровно. Выполните передний выпад ногой. Далее переворачиваетесь в другую сторону и делаете то же самое. В обязательном порядке удерживайте спину прямой. Следует повторить 15 раз.
5) Ходим на месте. Делайте быстрые шаги. Стопы смотрят во внутрь, ноги сгибаемы в коленях. Не двигайте плечами, держитесь ровно, ноги при этом активно задействованы. Дыхание спокойное, упражнение выполняется полминуты.
Для детей весь комплекс ЛФ выполняется в игровой форме.
Показания к хирургическому лечению:
- Неэффективность консервативных методов лечения
- Тяжелое течение плоскостопия с грубыми осложнениями
Чем опасно плоскостопие?
Стопа при плоскостопии теряет амортизирующее свойство, и ударная волна распространяется вверх по скелету. В результате повышается нагрузка на позвоночник и суставы, возникает защемление межпозвоночных дисков. У человека меняется походка, он начинает косолапить. В запущенных случаях стопа деформируется, возникает «косточка» на большом пальце ноги, нарушается кровообращение ног.
Профилактика плоскостопия:
- Формирование правильной походки, не разводить носки при ходьбе – это перегружает внутренний край стопы и его связки.
- С предрасположенность к плоскостопию правильно выбирать место работы (работу, не связанную с длительными нагрузками на ноги).
- Отдых при длительном стоянии или хождении.
- Правильно подобранная обувь, на толстой и мягкой подошве, каблук не более 4 см.
- Ношение стелек-супинаторов при длительных нагрузках.
- В свободное время давать отдых ногам, не менее 30 секунд, 3-4 раза в день вставать на внешние стороны стоп.
- После работы рекомендуется принять теплые ванны для ног, с их последующим массажем.
- Хождение босиком по неровной поверхности, по камешкам, по песку, ходьба на пятках, внутренней поверхности стоп, цыпочках, подвижные игры.
- Максимально ограничит ношение обуви на высоком каблуке
- Правильно дозировать физическую нагрузку, избегать чрезмерных нагрузок
Несколько советов для профилактики плоскостопия у детей:
- Как можно больше давайте ребенку ходить босиком по песку, гравию, траве и другим неровным поверхностям.
- Детям, рожденным в осенне-зимний период, а также при недостаточном пребывании на солнце применять меры, направленные на профилактику рахита (достаточное употребление витамина D3, употребление кормящей матерью или ребенком продуктов, содержащее достаточное количество кальция).
- Не покупать ребенку обувь пока он не научится ходить.
- Обувь должна быть:
– гибкой, просторной, каблук не более 1-1,5 см;
– плотно фиксировать стопу, но не сдавливать ножку;
– минимальное количество внутренних швов;
– изготовлена из натуральных материалов;
– задник высокий жесткий, хорошо фиксирует ножку;
– подошва устойчива, не скользить;
– до 2 лет не должно быть в обуви супинатора, до этого времени его роль выполняет жировая подушечка стопы;
– обувь должна быть с запасом 1-1,5 см;
– менять чаще обувь, следить за ростом ножки.
- Не перегружать ребенка спортом, все нагрузки должны соответствовать возрасту ребенка и степени развития его опорно–двигательного аппарата.
- Делать ребенку гимнастику и массаж ног
Детям старше 2 лет, будут благоприятны упражнения для развития мышц и сухожилий стопы (брать предметы пальчиками ног, ходить на носочках, пяточках, внешней стороне стоп; можно делать прыжки на месте, карабкаться по гимнастической лестнице).
Нельзя забывать так же, что в профилактике плоскостопии немалую роль играет здоровый образ жизни, рациональное питание, пища богатая витаминами и микроэлементами в особенности кальцием.
Чем опасно плоскостопие и как от него уберечься


Стопа человека — сложный по строению орган, предназначенный для опоры и амортизации при ходьбе. Принято выделять два свода стопы — продольный и поперечный. Продольный свод выражен намного больше поперечного и выполняет роль пружины, смягчая толчки при ходьбе и беге.
Наиболее частый вид деформации стопы — плоскостопие. Оно выражается в уплощении одного или всех сводов стопы. В зависимости от того, какой свод стопы изменен, плоскостопие бывает продольным, поперечным или продольно-поперечным.
Основная опасность плоскостопия — нарушение функции амортизации. Интенсивные вибрации тела во время бега или ходьбы не гасятся стопой, а передаются на тазобедренные суставы и позвоночник. Изменения в костной системе со временем сказываются на состоянии организма в целом. Они становятся причиной сколиоза, артроза, ноющей боли в ногах и быстрой утомляемости.
Всего от плоскостопия страдает до трети населения Земли.
«Около 30% людей имеют плоскостопие, — отмечает ортопед Виктор Приск. — Симптомы проявляются у каждого десятого».
Исследование 2017 года, проведенное в Испании, подтверждает эти данные: среди 835 осмотренных добровольцев плоскостопие наблюдалось у 27%. Преимущественно это были пожилые люди с избыточной массой тела.
У всех маленьких детей есть плоскостопие в той или иной степени. Оно связано не с отклонениями, а с тем, что нога ребенка еще растет и формируется. Поэтому до пяти-шести лет диагноз этот диагноз не ставится.
Врожденное плоскостопие встречается редко и составляет лишь около 3% случаев. Практически всегда болезнь приобретается на протяжении жизни.
Иногда плоскостопие возникает вследствие травм и заболеваний, но в более чем 80% случаев обусловлено иными причинами — увеличением массы тела, связанной с профессией, перегрузкой стоп (длительное нахождение в стоячем положении во время работы способствует развитию заболевания), ношением неподходящей обуви (узкой, неудобной, на высоком каблуке), ослаблением мышц, вызванным старением организма.
Другие сопутствующие факторы риска развития плоскостопия — гипертония и диабет.
Также плоскостопие нередко возникает во время беременности из-за повышенной растяжимости связок и мышц женщины.
Диагноз ставится преимущественно на основании результатов рентгенографии. Также для предварительной диагностики может использоваться подоскоп — устройство для визуальной оценки состояния стоп. Наиболее эффективны цифровые подоскопы, оценивающие множество геометрических параметров.
В зависимости от состояния стопы выделяют три степени плоскостопия. При плоскостопии первой степени высота свода стопы составляет до 35 мм, деформаций стопы не наблюдается. При второй степени плоскостопия могут появляться признаки деформирующего артроза. При третьей они присутствуют практически всегда, а высота свода стопы не превышает 17 мм.
Когда стопа неспособна пружинить и нормально распределять нагрузку при ходьбе и беге, она ложится на другие суставы: коленные, тазобедренные. Они болят, у человека меняется походка. Позвоночник тоже страдает. Плоскостопие может привести к серьезным проблемам вплоть до грыжи межпозвоночных дисков.
Плоскостопие даже на ранней стадии чревато болями и тяжестью в ногах, быстрой утомляемостью.
На следующих стадиях присоединяются отеки, уменьшается пластичность походки, постепенно сглаживаются своды стопы. Далее в процесс вовлекаются коленные суставы, а потом и вся нога, позвоночник. Присоединяются симптомы варикозного расширения вен нижних конечностей: отеки, боли, чувство жжения, тяжести, зуд, визуально выступающие, синие вены, а также боли в спине, особенно в поясничном отделе. Стопа заметно деформируется, большой палец значительно отклоняется наружу.
Полностью обратимы изменения лишь в самом начале заболевания или в детстве, когда стопа еще не до конца сформирована. Обычно для этого используются специальные упражнения для стоп — в частности, перекатывание предметов или рисование ногами. В более запущенных случаях, впрочем, все равно можно улучшить самочувствие больного и не дать заболеванию развиться дальше. В ход помимо упражнений идут лекарства, которые снимают боль и напряжение, курсы массажа, специальная обувь и стельки.
В тяжелых случаях течения болезни, при серьезных деформациях пальцев, сильных болях пациентам показано хирургическое лечение плоскостопия.
Профилактика плоскостопия проста — достаточно не перегружать ноги (не набирать слишком большой вес, заниматься спортом в специальной обуви, отказаться от регулярного ношения обуви на высоком каблуке), регулярно ходить босиком по песку, траве, гальке (в условиях города для этого можно использовать специальные коврики) и, по возможности, делать массаж стоп и выполнять упражнения, направленные на укрепление мышц стопы.
ЗдоровьеПлоскостопие: Откуда оно берётся и нужно ли его лечить
Может ли оно появиться от каблуков и правда ли, что всем нужны ортопедические стельки

Текст: Ксения Акиньшина
Плоскостопие — явление, вроде бы знакомое всем, но окружённое противоречивыми мнениями. С одной стороны, считается, что стопа просто не может быть идеальной у человека, живущего в городе и носящего обувь, и плоскостопие в той или иной степени есть у каждого. С другой — нас часто убеждают, что без индивидуальных ортопедических стелек со временем пострадают не только ноги, но позвоночник, а осанка необратимо испортится. Мы попробовали разобраться, как устроена стопа, когда ей необходим особый уход и какую обувь лучше не носить.

Что это вообще такое?
Когда на стопе с внутренней стороны отсутствует мягко изогнутая внутрь арка — так называемый свод стопы — это состояние называют плоскостопием. Если свод стопы присутствует только в тот момент, когда человек стоит, но исчезает, когда нога поднята — такой вид плоскостопия называется мобильным. Если форма стопы не меняется, когда нога на весу, — это ригидное, или жёсткое, плоскостопие.
Мобильное плоскостопие считается нормальным у маленьких детей — они не рождаются с нормальным сводом стопы. У новорождённых стопа как бы выгнута наружу — там находится жировой комочек, который со временем рассасывается; он нужен для того, чтобы смягчать нагрузки. В некоторых случаях формирование свода стопы завершается к семи-десяти годам, но обычно это происходит раньше. У взрослых мобильное плоскостопие отмечается в 15–25 % случаев — и чаще всего никакого беспокойства не вызывает. У многих взрослых с мобильным плоскостопием это состояние является наследственным, и у таких людей обычно чрезвычайно гибкие и очень подвижные суставы. Плоскостопие может развиться и в зрелом возрасте из-за заболеваний суставов, например ревматоидного артрита.
Ригидное плоскостопие, в отличие от мобильного, часто является результатом более серьёзной проблемы, влияющей на структуру или положение костей, составляющих свод стопы. Например, оно может возникать из-за редкой врождённой ситуации, в которой кости стопы не выровнены надлежащим образом, или состояния, когда произошло сращение нескольких костей вместе, — это значительно нарушает гибкость. Это редкие наследственные состояния, которые часто могут наблюдаться у нескольких поколений одной семьи. При изначально нормальном своде стопы приобретённое плоскостопие может развиться в результате травмы — например, вывиха таранной кости. Это обычно происходит из-за повреждения в результате падения с высоты, автомобильной аварии или спортивной травмы.
Может ли обувь спровоцировать или предотвратить плоскостопие?
Свод стопы — это генетически запрограммированный элемент анатомии. Изначально наша стопа предназначена для хождения босиком — то есть природа не знает, что такое обувь, супинатор, ортопедическая стелька. В советской педиатрии считалось, что, если задать некую канву для развития ступни в виде супинатора и жёсткого задника, то нога ребёнка будет развиваться по заданным параметрам — и, к сожалению, таких рекомендаций до сих пор придерживаются многие врачи, заставляя родителей покупать детям жёсткую обувь с самых первых шагов. Тем не менее форма свода стопы заложена генетически, изменить её супинаторами невозможно, и нет ни одного исследования, которое подтверждало бы обратное.
Супинатор нужен в обуви по самой простой причине: гораздо удобнее носить обувь, которая повторяет анатомическую форму ноги. Например, спортивная обувь всегда с супинатором — он нужен для того, чтобы ногам спортсмена было удобно и они были стабильны, но супинатор в беговых кроссовках точно не формирует свод стопы бегуна. Обувь с подходящим супинатором и точно подобранная по размеру — это вопрос удобства и профилактики других проблем, вроде врастания ногтей или появления мозолей.
Обувь на высоких каблуках не деформирует кости стопы (если, конечно, правильно подобран размер), но сильно увеличивает напряжение множества мелких мышц. У тех, кто носит каблуки более сорока часов в неделю, эффективность работы мышц при ходьбе нарушается, накапливается их усталость. В норме нервные окончания постоянно определяют положение наших мышц в пространстве и относительно друг друга — это называется мышечным чувством, или проприоцепцией. При малейшем нарушении равновесия мозг мгновенно получает информацию об этом и направляет импульс к выравниванию позиции. При долгом хождении на каблуках утомлённые мышцы могут подать сигнал о том, что равновесие нарушилось, с небольшим запозданием, и нервная система не успеет среагировать вовремя — так что возрастает риск падения или травмы даже при ходьбе по гладкому полу.

Почему во время беременности нога может увеличиться?
Часто говорят, что во время беременности нога «вырастает» на размер — на самом деле, конечно, речь не о росте, а о деформации за счёт быстрого увеличения массы тела. В 2014 году было проведено исследование с участием 49 беременных женщин; размеры свода стопы измеряли в разных состояниях (в покое и в движении), сначала в первом триместре беременности, а потом — через 19 недель после родов. За время беременности высота и жёсткость свода стопы значительно уменьшались, и это сопровождалось удлинением стопы — тем самым увеличением размера обуви. Во время первой беременности изменения были более значительными.
В другом исследовании, проведённом в России, изучались изменения стоп после циклических физических нагрузок у бегунов. Сто двадцать спортсменов выполняли специальное упражнение — длительный бег по наклонной плоскости. В результате отмечалось значительное уменьшение высоты свода стопы. Интересно, что у мужчин это уменьшение свода было поперечным, а у женщин — продольным. При этом возникшее плоскостопие было двух типов: компенсированное (или динамическое) и истинное. При компенсированном плоскостопии после специального периода реабилитации параметры стопы возвращались к исходным, а вот при истинном плоскостопии своды стоп так и оставались сниженными.
Что касается связи формы стопы с осанкой — при обследовании 58 детей семилетнего возраста выяснилось, что плоскостопие само по себе на осанку не влияет. Зато на неё влияет избыточная пронация (заваливание стопы); требует внимания и коррекции во избежание последующих проблем. Это происходит и у взрослых — учёные выяснили, что у женщин с избыточной пронацией стопы риск появления болей в нижней части спины выше, чем у ставящих ногу в нейтральном положении.
Когда всё-таки нужно к врачу?
Коррекция и лечение нужны только в тех случаях, когда есть связанный с плоскостопием дискомфорт — боль или, например, избыточная пронация стопы (состояние, когда стопа слишком «заваливается» внутрь или наружу при ходьбе). Первым рекомендуется нехирургическое лечение, хотя в некоторых случаях может потребоваться и оперативное вмешательство. Врач может рекомендовать носить удобную обувь, которая хорошо поддерживает ногу, использовать специальные стельки, которые поддерживают стопы и не дают им заваливаться, принимать болеутоляющие средства при дискомфорте, нормализовать массу тела, если она избыточная, делать растяжку мышц ног.
Нужно понимать, что эти процедуры не изменят форму стоп, но могут помочь уменьшить некоторые проблемы, связанные с плоскостопием. Если эти меры не помогают, следующий шаг — обратиться к хирургу-ортопеду за консультацией насчёт возможной операции. Предотвратить плоскостопие невозможно — это наследственное явление. Всё, что можно сделать, — это носить удобную обувь, чтобы ногам было комфортно, а ещё не повышать нагрузку на ступни.
Плоскостопие: причины и последствия для организма
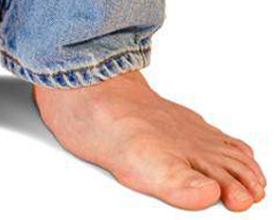
Плоскостопие – это патология, связанная с нарушенным развитием стопы, состояние которой влияет на деятельность опорно-двигательного аппарата. В процессе ходьбы стопа больного плоскостопием не амортизирует, полностью соприкасаясь с полом. В результате суставы и кости испытывают недостаток кровоснабжения. Последствия заболевания могут приводить к серьезным отклонениям в состоянии здоровья организма. Наличие симптомов плоскостопия требует своевременной диагностики болезни.
Признаки и симптомы патологии
Отражаясь болью при ходьбе или сидении, плоскостопие приводит к усилению нагрузки на область позвоночника. Происходят сбои в работе суставов, испытывающих наибольшее давление, чем стопы. Патология оказывает влияние на следующие виды суставов:
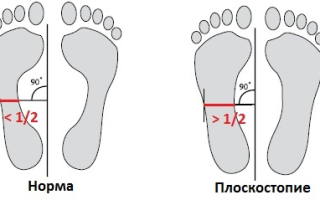
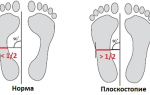
Основной симптом плоскостопия связан с тем, что человек при ходьбе плохо удерживает равновесие. Мышцы и связки стопы утрачивают прочность, что приводит к нарушению формы стопы. Обнаружить его можно при осмотре изгибов свода стопы или после проведения теста. Вначале смазывают стопы красителем, который можно легко смыть. Затем анализируют отпечаток, немного постояв на листке бумаги. В центре он не должен занимать 2 участка, образованных линией, проходящей вдоль стопы посередине.
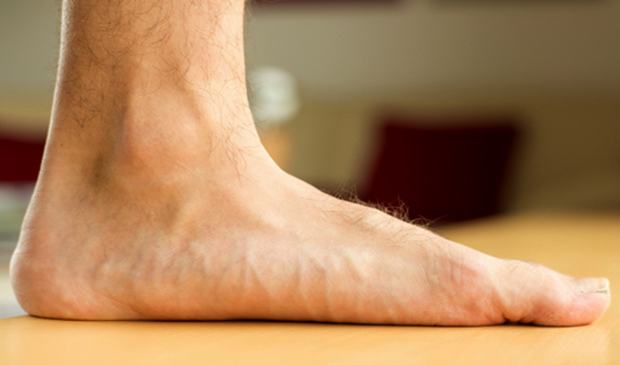
Признаком плоскостопия можно считать деформацию стопы. В процессе ходьбы человек делает упор на всю поверхность стопы. Различают следующие симптомы плоскостопия в зависимости от стадии заболевания:
- 1 степень — слабо выраженное плоскостопие, болезненные ощущения при надавливании на стопу, появление отеков стоп по вечерам, сильная усталость после физических нагрузок.
- 2 степень — усиление и учащение болей в стопе, свод которой практически отсутствует, эластичность мышц исчезает.
- 3 степень — появление отеков из-за усиленной деформации стопы, сильные головные и поясничные боли, трудности с передвижением.
Патология вызывает уменьшение длины стопы, деформации в области большого пальца в виде костной шишки, затрудняющей ходьбу.
Причины и виды плоскостопия
Формирование патологии чаще происходит у детей и подростков, но в 5 или 6 лет врачи не ставят такой диагноз. У маленьких детей плоскостопие есть от рождения. Если со временем оно не проходит, то исправить положение позволит только своевременный диагноз. Среди причин и видов плоскостопия можно выделить:
- Чрезмерную нагрузку на стопы из-за неподходящей обуви или большого веса, а также работу в вертикальном положении (приобретенное).
- Заболевание рахитом в детстве (рахитическое).
- Перенесенный паралич (паралитическое).
- Последствие лечения перелома (травматическое).
- Генетическая предрасположенность (врожденное).
В группу риска входят не только дети и подростки, но и люди пожилого возраста.
Диагноз абсолютного плоскостопия ставят в редких случаях. Оно бывает поперечное и продольное, комбинированное или поперечно-продольное. Стопа, состоящая из связок, предполагает наличие элементов, формирующих 2 дуги, образованные поперечным и продольным сводами. Последний проходит через внутренний край стопы, а для поперечного характерно расположение у основания пальцев.
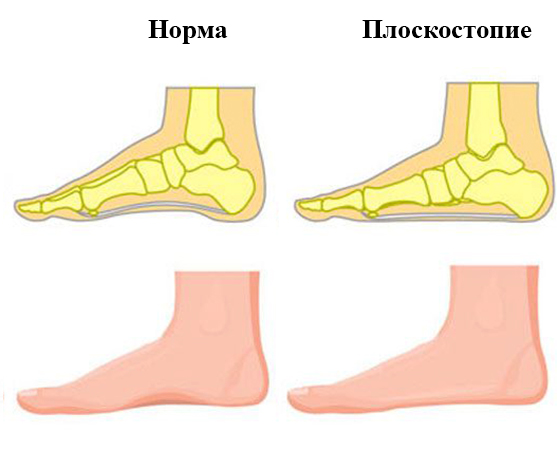
Последствия
Патология может быть опасной не только для здоровья, но и жизни. С таким диагнозом не возьмут служить в армию, поскольку повышенный уровень физических нагрузок приводит к травмам позвоночника. Вес тела при усиленной нагрузке на ноги человек при ходьбе переносит на колени, позвоночник и таз, что заставляет его немного наклоняться вперед.
У взрослых
Последствия плоскостопия у взрослых связаны со следующими заболеваниями:
- Неврома Мортона — появление возле 3 или 4 пальцев ног опухоли нервов в доброкачественной форме из-за неправильного перераспределения нагрузки на стопы, что вызывает ощущение жжения, онемение пальцев ног.
- Деформация Тейлора — деструктивное состояние хрящевой ткани, что вызывает грыжу.
- Межпозвонковая грыжа — сдавливание нервных окончаний, что причиняет боль в ногах, ягодицах и спине.
- Остеохондроз — заклинивание позвонков из-за изменений высоты межпозвонковых дисков, при котором трудно разогнуть спину либо поднять тяжелый предмет, приводит к застыванию в неестественной позе (встречается у взрослых).
- Спондилез — сдавливание позвоночной артерии, что приводит недостаточному снабжению мозга кислородом (возникает у взрослых и детей).
- Сколиоз — смещение отделов позвоночника при нарушении осанки, возникающее у детей, которые носят слишком тяжелые портфели, что вызывает головокружение из-за кислородного голодания мозга.
Если патологию не лечить, то может произойти усиление деформации стоп, появление пяточных шпор, болезненных косточек на больших пальцах, натоптышей, мозолей, вросшего ногтя. Взрослые с диагнозом плоскостопия часто болеют варикозом вен. Поэтому из-за застоя в них крови пациент страдает повышенной нагрузкой на почки, что вызывает почечную недостаточность.
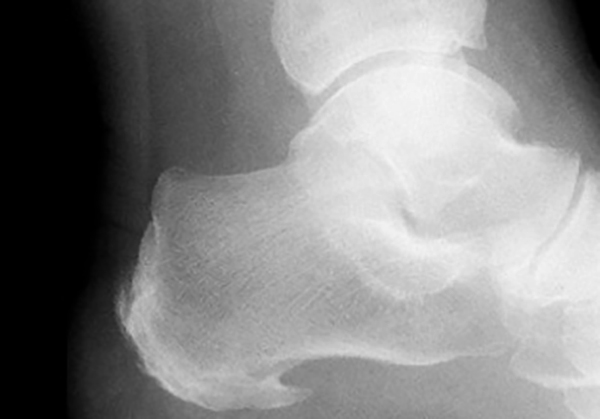 Пяточная шпора
Пяточная шпора
У детей
Отрицательное последствие плоскостопия у детей часто бывает связано с недостатком белка в рационе. Происходит потеря мышечного тонуса ребенка при повышенной физической активности. В конце дня его ноги болят и отекают.
Маленькие пациенты с плоскостопием страдают от нарушения функций связок. Максимальная часть нагрузок на стопы у ребенка перераспределена на подкожный жир, препятствующий повреждению ступней до начала передвижения ногами. Если ребенку 2 года и более, то отклонения в развитии связочного аппарата могут стать причиной затруднений при выборе обуви. Педиатры советуют родителям в таких случаях отдавать предпочтение ортопедическим стелькам.
Эффективные методы лечения плоскостопия предполагают проведение следующих медицинских процедур:
- Физиотерапии.
- Лечебного массажа.
- Мануальной терапии.
- Специальных ванн.
- Физических упражнений.
Проведение оздоровительных процедур должно происходить под наблюдением врачей. Лекарственные препараты могут быть назначены только после консультации у специалиста, который назначает медикаменты в зависимости от симптомов заболевания. Если у пациента избыточная масса тела, то он должен следить за своим весом. В этом случае врач должен назначить ему диету для похудения.