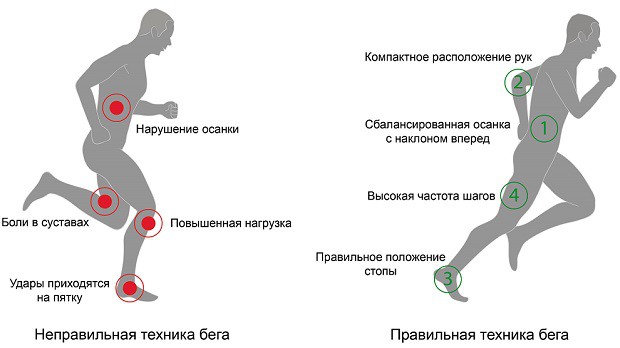
При беге болит колено с внешней стороны
Боль в колене с внешней стороны
Содержание
Дифференциальный диагноз [ править | править код ]
- Разрывы менисков.
- Бурсит коленного сустава.
- Усталостный перелом.
- Остеоартроз коленного сустава.
- Синдром подвздошно-большеберцового тракта.
- Тендовагинит полуперепончатой мышцы.
- Повреждения связок.
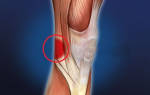
Синдром подвздошно-большеберцового тракта [ править | править код ]
Синдром подвздошно-большеберцового тракта — наиболее частая причина боли в наружном отделе коленного сустава. Преимущественно синдром возникает у бегунов на длинные дистанции, но возможен и у других спортсменов, вынужденных часто сгибать колени, — велосипедистов, футболистов, теннисистов, регбистов и лыжников. В развитии синдрома играют роль как внутренние, так и внешние факторы. К первым относятся анатомические особенности, ко вторым — особенности тренировок и нагрузок в конкретном виде спорта.
Основные признаки [ править | править код ]
- Анамнез и жалобы
- В анамнезе часто можно встретить занятия видами спорта, требующими бега под уклон,
- Жалобы на тупую боль по наружной поверхности коленного сустава, чуть выше суставной щели.
- Боль возникает при беге и обычно отсутствует до и после бега.
- Физикальные признаки
- Боль при надавливании на латеральный надмыщелок бедренной кости,
- Положительная проба Обера, свидетельствующая о натяжении подвздошно-большеберцового тракта.
- Лучевая диагностика
- На рентгенограммах обычно изменений нет, но рентгенография необходима для исключения других заболеваний.
- КТ и МРТ также бесполезны для диагностики синдрома, но иногда нужны для оценки состояния других структур.
Патогенез [ править | править код ]
Синдром подвздошно-большеберцового тракта характерен для бегунов и спортсменов, у которых бег входит в тренировочную программу. Следует уточнить срок начала тренировок, их длительность и интенсивность. Типично возникновение синдрома при беге под уклон, когда сгибание коленного сустава при соприкосновении стопы с землей уменьшается, а трение подвздошно-большеберцового тракта о латеральный надмыщелок бедра увеличивается. Наибольшее трение возникает при сгибании колена на 30°.
Клиническая картина [ править | править код ]
Анамнез и жалобы [ править | править код ]
До и после нагрузки больных обычно ничего не беспокоит. Симптомы, как правило, возникают вскоре после начала бега и сохраняются во все время тренировки. После отдыха они исчезают, а затем вновь возникают при нагрузке. Выраженность симптомов обычно соответствует длительности и интенсивности тренировки.
Физикальное исследование [ править | править код ]
Как было указано выше, для исключения сопутствующих повреждений необходимо полностью обследовать коленный сустав. Диагноз можно поставить уже по данным осмотра. Важно выявить предрасполагающие анатомические особенности: О-образное искривление ног, наклон пяточной кости внутрь, супинацию переднего отдела и компенсаторную пронацию остальных частей стопы. При пальпации обнаруживают болезненность в области наружного надмыщелка бедренной кости, на 2— 3 см выше суставной щели. С помощью пробы Обера часто выявляется избыточное натяжение подвздошно-большеберцового тракта. Для проведения пробы больного укладывают на здоровый бок, попросив согнуть нижнюю ногу в тазобедренном суставе, а верхнюю ногу, согнутую под прямым углом в коленном суставе, отводят и разгибают в тазобедренном суставе, после чего отпускают. Если нога не опускается полностью, а остается слегка отведенной, это говорит о натяжении подвздошно-большеберцового тракта. Подтвердить диагноз можно с помощью провокационной пробы Нобеля. Для этого больного кладут на спину и сгибают колено пораженной ноги. Затем, надавливая на наружный надмыщелок, разгибают колено. Пробу считают положительной, если при сгибании коленного сустава на 30—40° возникает боль. Проводят и другие пробы, например просят больного попрыгать на поражен ной ноге с согнутым коленом — боль в наружном отделе коленного сустава подтверждает диагноз.
Лучевая диагностика [ править | править код ]
На рентгенограммах, КТ и МРТ обычно нет изменений, однако эти исследования необходимы для исключения других причин боли в наружном отделе коленного сустава.
Лечение [ править | править код ]
Консервативное лечение [ править | править код ]
Лечение синдрома подвздошно-больше-берцового тракта в основном консервативное и направлено на устранение внутренних и внешних предрасполагающих факторов. На первом этапе снимают воспаление с помощью отдыха, ледяных компрессов, НПВС и ультразвука или фонофореза. После исчезновения острых симптомов начинают курс лечебной физкультуры, включающий упражнения для всех отделов нижней конечности. Кроме растягивания подвздошно-большеберцового тракта, напрягателя широкой фасции и мышц, обеспечивающих наружный разворот бедра, следует также укреплять и растягивать приводящие мышцы бедра. Для устранения внешних факторов изменяют программу тренировок: исключают бег по холмистой местности, сокращают длительность и интенсивность тренировок, меняют сторону дорожки или направление движения. Велосипедистам полезно поменять высоту сиденья или пользоваться педалями без фиксаторов стопы. При избыточной пронации стопы рекомендуют жесткие клинообразные супинаторы или стандартный ортез.
Хирургическое лечение [ править | править код ]
В литературе описаны хирургические вмешательства при синдроме подвздошно-большеберцового тракта, но на практике их применяют редко. Оперативное лечение состоит в удалении небольшой части тракта, расположенной прямо над наружным надмыщелком, при сгибании колена на 30е. Такой подход оправдан при неудаче консервативного лечения и сохранении выраженных симптомов.
Прогноз и возвращение к спорту [ править | править код ]
Следует провести все четыре фазы реабилитации. При выполнении упражнений, характерных для соответствующего вида спорта, у больного не должно возникать значительной боли, функциональных ограничений и других симптомов. При соблюдении этих условий спортсмен может вернуться к занятиям.
Что делать, если болят колени после бега?

Беговые упражнения составляют неотъемлемую часть кроссфита. Они развивают сердечно-сосудистую систему, увеличивают жизненную ёмкость легких и при этом отлично стимулируют выносливость. Но далеко не каждому спортсмену полезен бег. У многих возникают выраженные боли в ногах, которые практически невозможно купировать во время бега. Почему болят колени во время и после бега и что с этим делать? На этот вопрос вы получите подробный ответ в нашей статье.
Причины болей
В первую очередь стоит учесть, что боли в колене отличаются как по своим ощущениям, так и по очагам воспаления. Бывают:
- боли в коленном суставе;
- боли, вызванные растяжением или повреждением связок;
- болезни, связанные с повреждением сухожилий;
- системные заболевания.
И это далеко не полный список причин, по которым болят колени при беге.
В первую очередь рассмотрим, что происходит с коленями при беге. Понимая эти процессы, легче понять причину болевого синдрома. Во время бега колени подвергаются серьезной нагрузке. Они ощущают серьезную компрессионную перегрузку импульсного характера. Каждый ваш шаг во время бега – это «удар», который передается от голеностопного сустава к коленному и далее к позвоночнику.
Примечание: во многом благодаря этому людям с излишним весом крайне не рекомендуют заниматься бегом для похудения. Вместо этого лучше заменить их на те упражнения, при которых на ноги не будет воздействовать полный вес тела.
Если ваш вес небольшой, то вся эта перегрузка не вызовет серьезных осложнений. Поэтому молодые спортсмены редко страдают от болей в коленных суставах.
Но почему именно колено, ведь наибольшую нагрузку получает голеностопный сустав? Все дело в точке крепления костей. В то время как голеностопный сустав получает равномерную вертикальную нагрузку вдоль всего сустава, точка крепления костей в области колена обуславливает неестественный угол давления. По сути каждый ваш шаг – пытается выломать колено. Конечно, этого импульса недостаточно, чтобы нанести действительно серьёзную травму, однако долговременное воздействие в постоянной импульсной форме может привести к серьезным осложнениям.
Кроме этого, боли в колене могут быть вызваны травмами. Например, падениями. Не стоит забывать и том, что сама боль в колене может быть вызвана не самим бегом, а например, серьезными перегрузками, который атлет испытывает во время тяжелого приседа и т. п.
Когда может возникнуть?
Когда болят колени от бега? В первую очередь – во время самого бегового упражнения. Во-вторых, такая боль может возникнуть, если перед беговыми упражнениями в вашем тренировочном WOD находился тяжелый сед, или даже становая.
Иногда колени болят не во время бега, а после него. Почему это происходит? Все очень просто. Наш организм во время тренировки находится в состоянии стресса. Любой стресс впрыскивает в нашу кровь гормоны адреналиновой группы. А адреналин — не только мощный стимулятор, но и довольно эффективное обезболивающее.
Кроме того, после бега организм запускает восстановительные процессы, которые и могут привести к болевым синдромам. Не стоит забывать и о том, что даже когда вы перестаете бегать, во время кроссфит упражнений или ходьбы ноги все равно берут на себя львиную долю нагрузки. То есть на вопрос, почему болят колени после бега, однозначного ответа нет. Но вероятнее всего, это перегрузка или травма.

Как купировать боль при беге
Если разобраться, почему болят колени во время бега, можно вовремя купировать болевой синдром. Но что делать, если боль уже возникла? В первую очередь устраните основной источник боли – само беговое упражнение. В дальнейшем используйте правильную обувь и коленный бандаж. Коленный бандаж в совокупности с обезболивающими средствами в краткосрочном периоде избавит вас от болевого синдрома в коленном суставе. Однако помните, что приспособление сильно ограничивает амплитуду движений: вряд ли у вас получится достичь максимальной скорости во время бега.
Важно: если вы страдаете от болевого синдрома во время бега, крайне не рекомендуем употреблять болеутоляющие средства. Исключение — ситуация, когда боль в коленях застигла вас прямо во время соревнований.
Что делать при хроническом болевом синдроме?
Примечание: раздел носит исключительно ознакомительный характер. Если вы страдаете от хронических болей во время бега, мы крайне рекомендуем обратиться к врачу и пройти полное диагностическое обследование, чтобы выявить истинную причину возникновения болевого синдрома.
В случае возникновения постоянных болей в суставах коленей после бега рекомендуется в первую очередь определить тип повреждения. Если это связано с падением, то на некоторое время откажитесь от бега. Если это вызвано перегрузкой, возможно, поможет использование коленного бандажа.

Часто коленный бандаж помогает не только купировать симптоматику, но и со временем восстановить поврежденные участки. Кроме того, при возникновении постоянных болей стоит пропить курс минералов, в частности – кальция. Если вы используете препараты, которые тем или иным способом сушат ваши связки и суставную жидкость, рекомендуется перестать использовать их.
К таким препаратам относятся:
- диуретики;
- термодженики;
- некоторые виды ААС.
В любом случае необходимо определить причину коленных болей прежде чем переходить к радикальным методам. Иногда боли в колене свидетельствуют о серьезных травмах сухожилий и связок. Это частая проблема, которой пренебрегает большинство профессиональных кроссфит атлетов во время соревновательного сезона.
Профилактика
Лучшей профилактикой от болей в коленях от бега будет отсутствие самого бега. Однако если ваша программа предусматривает постоянную нагрузку, примите меры предосторожности.
| Профилактическая мера | Как помогает? |
| Коленный бандаж | Его рекомендуется носить не только во время бега, но и во время любых упражнений с вертикальной нагрузкой. Он уменьшает трение в коленном суставе, сохраняет связки и сухожилия. |
| Амортизирующая обувь | Амортизирующая обувь уменьшает импульс, который связан с беговыми упражнениями. Фактически весь ударный импульс принимает на себя подошва, которая, пружиня, передает более мягкий импульс всему телу. Такая обувь защищает не только колени, но и позвоночник. |
| Прием витаминов и минералов | Часто во время сушки и приема специальных медицинских препаратов организм испытывает недостаток витаминов и минералов, в особенности кальция, который влияет на состояние костей. Прием витаминно-минерального комплекса решает эту проблему. |
| Снижение интенсивности беговых упражнений | нередко бег используют как метод похудения. При этом интенсивность и длительность беговых упражнений превышают допустимые нормы. Если ваша основная специализация не связана с достижением максимальной скорости и выносливости в беговых упражнениях, рекомендуется снизить интенсивность бега. |
| Прием специальных препаратов | Есть специальные медицинские процедуры и препараты, повышающие прочность суставов и связок. Перед приемом таких препаратов проконсультируйтесь с врачом. |
| Временный отказ от беговых упражнений | Не стоит использовать бег как инструмент снижения веса. В большинстве случаев достаточную кардионагрузку легко получить при помощи других упражнений, будь то эллиптический тренажер, или велосипедная езда. |
| Уменьшение собственного веса | Если у вас лишний вес, приведите показатели в норму — это снизит нагрузку на коленный сустав, связки и сухожилия. |
Итоги
Итак, амортизирующая обувь и компрессионный бандаж это:
- профилактика коленных болей;
- лечение причин болевой симптоматики;
- экстренный способ купировать боль.
Всегда используйте наколенники и специальную обувь для бега, так вы однозначно застрахуете себя от ударного импульса, возникающего во время бега.
Нельзя однозначно ответить на вопрос, почему от бега болят колени. Если это краткосрочная боль, значит, всё дело в обуви или перегрузке. Если хроническая, возможно, вы столкнулись с более серьезными проблемами. Помните: если вы только начали страдать от коленных болей во время бега, проще устранить причину, а не запускать патологию до тех пор, пока не станет поздно.
Почему болит колено?

Колено — сложная и восприимчивая ко многим типам травм часть тела человека. Это самый большой сустав его скелета. Здесь могут возникать переломы, растяжения, разрывы, вывихи и другие травмы, если спортсмены не используют безопасную технику и правильное для своего вида спорта снаряжение. Знание того, какие травмы колена возможны в конкретном виде спорта, является важной частью профилактики подобных травм.
Боль в колене возникает сразу после травмы или постепенно и может влиять на переднюю, заднюю, внутреннюю (медиальную) или внешнюю (латеральную) часть сустава. Внезапные или острые травмы коленного сустава обычно являются результатом вывиха или сильного удара и, вероятно, могут быть связаны с повреждением связок, сухожилий или хрящей. Далее приведена информация о распространенных травмах коленного сустава, об оказании первой помощи, а также описаны ситуации, при которых необходимо незамедлительно обратиться к врачу.
Острая боль в коленном суставе после травмы
Острая боль в колене обычно возникает внезапно вследствие травмы. При этом боль в коленном суставе может ощущаться по-разному в зависимости от её тяжести — от очень легкой до очень сильной. Это зависит от механизма травмирования (как случилась травма). Настоятельно рекомендуется не продолжать занятия спортом, если у вас возникла сильная боль в колене, так как это с высокой вероятностью может перейти в хроническую боль или привести к более серьезной травме. Далее представлены наиболее распространенные острые травмы коленного сустава.
- Разрыв передней крестообразной связки
- Разрыв медиальной связки
- Разрыв латеральной связки
- Разрыв медиального мениска
- Разрыв задней крестообразной связки
- Разрыв сухожилий мышц задней поверхности бедра
- Ушиб коленного сустава
- «Несчастная триада» коленного сустава
- Повреждение коронарных связок
- Отрыв сухожилия двуглавой мышцы бедра
- Острая травма надколенника (коленной чашечки)
- Остеохондральный перелом
- Повреждение суставного хряща
- Перелом плато (суставной поверхности) большеберцовой кости
- Вывих коленного сустава
- Вывих надколенника (коленной чашечки)
- Разрыв собственной связки надколенника
Боль в передней части колена
Боль в колене спереди может охватывать надколенную область или коленную чашечку. Две наиболее распространенные причины боли в передней части коленной чашечки — пателлофеморальный синдром и тендинит собственной связки надколенника. Иногда трудно сказать, какая из этих двух причин имеет место, а порой они могут возникать одновременно. Далее представлены основные причины боли в передней части колена.
- Пателлофеморальный болевой синдром
- Тендинит собственной связки надколенника («колено прыгуна»)
- Супрапателлярный бурсит
- Болезнь Осгуд-Шляттера (остеохондропатия бугристости большеберцовой кости)
- Болезнь Синдинга-Ларсена-Йохансона (остеохондропатия надколенника)
- Хондромаляция надколенника
- Препателлярный бурсит
- Пателлофеморальная нестабильность (нестабильность надколенника)
- Тендинит четырехглавой мышцы бедра
- Инфрапателлярный бурсит
- Болезнь Гоффа (воспаление жировой ткани)
Боль в задней части колена
Рассмотрим наиболее распространенные причины боли в задней части колена (подколенная боль), менее распространенные причины, а также основные травмы, которые не следует упускать из вида. Наиболее распространенной травмой, которая вызывает боль колена сзади, является тендинит мышц задней поверхности бедра (двуглавая, полусухожильная и полуперепончатая мышцы), возникающий вследствие чрезмерных нагрузок, хотя вероятными причинами боли могут быть и другие травмы и патологические состояния, к примеру, тромбоз глубоких вен.
- Тендинит икроножной мышцы
- Тендинит двуглавой мышцы бедра
- Киста Бейкера
- Разрыв икроножной мышцы
- Повреждение подколенной мышцы
- Разрыв задней крестообразной связки
Боль в колене с внутренней стороны (медиальной)
Боль в колене сбоку с внутренней стороны возникает из-за ряда причин. Основной причиной является сильная травма колена, однако боль может также развиваться постепенно в связи с нарушениями биомеханики и чрезмерной нагрузкой. Далее представлены наиболее распространенные травмы, характерной особенностью которых является боль c внутренней стороны колена.
- Остеоартроз коленного сустава
- Синдром медиопателлярной складки
- Анзериновый бурсит
- Тендинит гусиной лапки
- Разрыв медиальной связки
- Разрыв медиального мениска
- Ушиб коленного сустава
Боль в колене с внешней стороны (латеральной)
Обычно боль в колене сбоку с внешней стороны возникает постепенно, однако причиной может быть и острая травма. Наиболее частыми причинами боли с внешней стороны коленного сустава являются синдром трения илиотибиального тракта и повреждение латеральной части хряща. Далее приведены основные травмы, вследствие которых возникает боль с внешней стороны колена.
- Синдром илиотибиального (подвздошно-большеберцового) тракта
- Разрыв латерального мениска
- Повреждение малоберцового нерва
- Вывих проксимального межберцового сустава
- Остеоартроз коленного сустава
- Пателлофеморальный болевой синдром
- Тендинит двуглавой мышцы бедра
- Синовит коленного сустава
- Эпифизеолиз головки бедренной кости
- Болезнь Пертеса
Первая помощь при травме колена
Что следует делать при травме колена и когда нужно обратиться к врачу? При всех острых травмах коленного сустава следует применять комплекс ПЛДП — покой, лёд, давящая повязка и приподнятое положение ноги — в домашних условиях в течение 3 дней после травмы. В первую очередь защитите травмированное колено от дальнейшего повреждения. Сразу же прекратите тренировки, приложите лёд и зафиксируйте сустав.
- Покой. Воздерживайтесь от тренировок, а чтобы ускорить восстановление коленного сустава после травмы, постарайтесь уменьшить повседневную активность. Это касается не только длительного отказа спортсмена от соревнований, но и периода времени сразу же после травмы. Спортсмен должен дать возможность поврежденным тканям восстановиться, иначе повторная травма может привести к более тяжелым последствиям, которые надолго прервут спортивную активность атлета.
- Холод. Локальное применение льда в области травмы может способствовать уменьшению отека и боли.
- Фиксация. Фиксатор (бандаж) для колена может существенно помочь уменьшению отека после травмы.
- Приподнятое положение. По возможности следует приподнимать колено в положение выше уровня сердца, чтобы способствовать уменьшению отека под действием силы тяжести.

Когда следует обратиться к врачу?
Большинство травм колена, особенно незначительных, можно лечить дома. Однако следует обратиться за медицинской помощью, если у вас возникла острая боль, сильный отёк, болезненность при надавливании, ограничение подвижности сустава, потеря чувствительности или какие-либо из перечисленных далее симптомов:
- Сильная боль внутри или в области колена, особенно при ходьбе.
- Сильная припухлость (отек) в области колена.
- Явно слышимые болезненные «щелчки» или «треск» в коленном суставе при сгибании/разгибании.
- Ощущение нестабильности в колене при ходьбе или подъеме/спуске по лестнице.
- Ощущение «покалывания» (парестезии) или отсутствие чувствительности (анестезии) в нижней части ноги.
- Невозможность выполнять обычные ежедневные нагрузки по истечении 72 часов после травмы.
Если вы применяли комплекс ПЛДП (см. выше) в течение 72 часов после травмы и по-прежнему не в состоянии ходить или всё еще ощущаете сильную боль, которая не стихает, в первую очередь следует посетить местное отделение травматологии для оценки ситуации. Если же в колене есть ощущение «нестабильности» при ходьбе или зажатости (нет возможности двигаться из-за боли в колене), то следует обязательно проконсультироваться с профильным специалистом.
Если вы применяли комплекс ПЛДП и по-прежнему ощущаете боль, которая длится более 2 недель, или имеет место постоянный дискомфорт в колене, настоятельно рекомендуется обратиться к специалисту, который составит надлежащую программу лечения и реабилитации.
- Упражнения для реабилитации коленного сустава
- Краткий анатомический обзор коленного сустава
Почему болят ноги ниже колен?
Люди, которые профессионально занимаются легкой атлетикой или лыжами, часто сталкиваются с появлением боли ниже коленной чашечки после бега. Пока они интенсивно тренируются, наличие болезненности обычно списывают на банальное переутомление и небольшие травмы. Но по истечении нескольких лет боль в ноге сохраняется и начинает беспокоить даже после быстрой ходьбы.
Длительное время люди пытаются лечиться самостоятельно, используя различные мази и растирки. Но, в конце концов, неприятные ощущения ниже колена приводят их к врачу.
Заболеваний, проявляющихся такими признаками, насчитывают всего два – это тендинит (воспаление) сухожилия коленной чашечки и болезнь Осгуд-Шляттера.
Тендинит надколенниковой связки
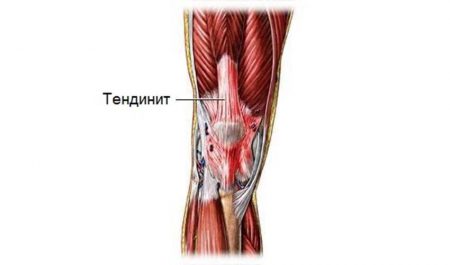
Это заболевание по праву считается профессиональным, другое его название – «колено бегуна». Его развитие характерно для спортсменов, которые испытывают чрезмерные нагрузки на ноги (при беге или прыжках). Но подвержены ему не все атлеты – должны быть предрасполагающие травме особенности строения кости надколенника.
В основе лежит недостаточное окостенение нижнего края коленной чашечки. Как результат, связки мышц бедра недостаточно прочно к нему прикрепляются. При интенсивных тренировках происходят постоянные небольшие разрывы волокон сухожилия. Регулярные микротравмы и нагрузка на ноги не позволяют связкам восстановить свою целостность. Это приводит к хроническому воспалительному процессу в толще тканей.
Симптомы
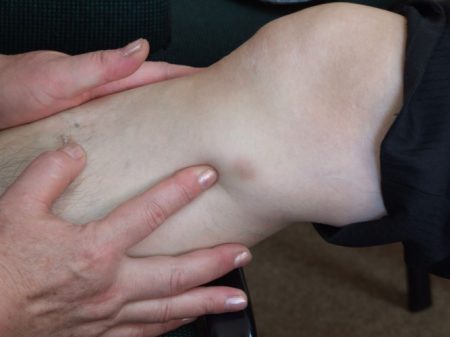
Почему признаки появляются не сразу и имеют свойство прогрессировать? Это связано с постепенным развитием изменений ниже коленной чашечки. Поэтому выделяют 4 стадии заболевания, в зависимости от яркости проявлений (боль и нарушения подвижности).
- Для первой характерно возникновение боли ниже коленной чашечки только после сильной нагрузки на ноги. После бега, приседаний или прыжков спортсмен почувствует её только в раздевалке или уже дома.
- Во второй стадии боль под коленом спереди возникнет не только после упражнений, но и во время. Но нормальная подвижность в суставе и сила мышц еще позволяют их выполнять.
- Третья стадия характеризуется болями при нагрузке и после неё, в том числе при обычной ходьбе. Неприятные ощущения при беге или прыжках уже не позволяют нормально их выполнять.
- Последняя, четвертая степень приводит к развитию осложнений – разрушению части надколенника или разрыву его связок. Подвижность в коленном суставе сильно ограничена (хромота при ходьбе или беге). Форма сочленения становится более округлой вследствие воспаления.
Подтверждающим методом исследования является рентгенография коленного сустава в двух проекциях. На снимке, в зависимости от стадии, отмечаются изменения нижнего края коленной чашечки – от его истончения до удлинения.
Длительное течение приводит к формированию характерного «зуба» ниже прикрепления связки к краю надколенника. Это происходит из-за формирования костной ткани в месте постоянных надрывов сухожилия. Для более точной оценки состояния связочного аппарата используют МРТ-исследование.
Консервативное лечение
Применяется только на начальных стадиях заболевания (первой и второй).
- Для снятия болевых ощущений используют противовоспалительные средства (диклофенак, кетопрофен). Их используют в виде уколов, таблеток или мазей. Предпочтительнее комплексное введение – начинают с приема внутрь, а завершают мазевыми формами или гелями.
- Стоит прекратить серьезные нагрузки минимум на 2 недели, но разминочные упражнения будут полезны (улучшение кровотока).
- Всегда необходим хороший разогрев ног перед тренировками в виде десятиминутной разминки. Дополнительно показано нанесение согревающих мазей на колено (капсикам).
- Необходимо предварительно надевать мягкий наколенник или фиксировать сустав эластичным бинтом при беге или прыжках.
При устранении болей можно начинать физиолечение. Используют методики, улучшающие местный кровоток – токи УВЧ, ультрафиолетовое облучение, лазер на область колена. При отсутствии эффекта всех мероприятий – принимают решение о прекращении занятий спортом.
Хирургическое лечение
При длительном течении заболевания и отсутствии осложнений всегда сначала выполняют курс «пробной терапии». Она включает полный отказ от тренировок и прием противовоспалительных препаратов. Если через 2 недели боль сохраняется при умеренной нагрузке (быстрой ходьбе или беге трусцой), тогда пациент направляется на операцию.
Проведение операции будет подразумевать полный отказ от спортивных нагрузок или их сильное ограничение. Обязательными условиями для её выполнения являются:
- Последняя стадия заболевания с развитием осложнений (перелом, разрыв).
- Отсутствие или недостаточный эффект консервативного лечения третьей стадии.
Суть вмешательства заключается в удалении измененных участков связок ниже надколенника. Оставшиеся концы сухожилия прочно сшивают после сопоставления. Часто для ускорения восстановления просверливают отверстия в надкостнице. После операции на ноге накладывается гипсовая повязка на один месяц.
Затем начинают восстановительные мероприятия, используя методы физиотерапии и лечебной физкультуры. Физиолечение направлено на улучшение местного кровотока (токи УВЧ, лазер, разогревающий массаж ног, электростимуляция мышц). Укрепляющие упражнения делают в течение 2 месяцев, после чего переходят к умеренным тренировкам ног (спортивная ходьба, бег трусцой).
Возвращение к спортивным нагрузкам возможно только при полном восстановлении нормальной подвижности в колене и силы мышц.
Болезнь Осгуд-Шляттера
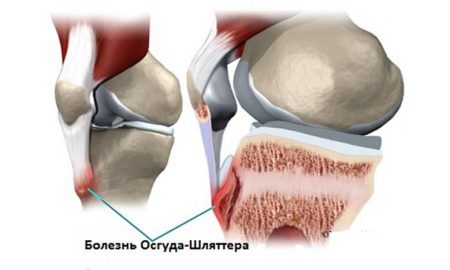
Почему она обычно возникает в подростковом возрасте? В большинстве случаев к этому заболеванию приводят нарушения формирования костей голени. Нормальные процессы окостенения в отдельных частях скелета могут идти до 25 лет. Наиболее интенсивно они проходят в период полового созревания, когда максимально увеличивается рост человека.
Кости голени имеют трубчатое строение – поэтому у подростков их центральные части уже прочные, а концы еще имеют остатки хряща. Иногда такие участки имеются в области бугристости костей голени, к которой крепится сухожилие надколенника. Вследствие этого волокна связки коленной чашечки будут непрочно держаться. Любая чрезмерная нагрузка на ноги будет приводить к их отрыву и образованию воспаления в этом месте.
Частые повреждения и длительное воспаление еще более усугубляют нарушения формирования кости.
Симптомы

Начало заболевания могут определить немногие, так как оно развивается постепенно. Ощутимые проявления всегда возникают только на фоне какого-либо внешнего воздействия (переохлаждение, длительная нагрузка).
- Первым признаком всегда является боль, которая определяется ниже коленной чашечки. Она усиливается при напряжении мышц бедра – ходьбе, беге, прыжках.
- На коже ниже надколенника отмечается небольшой отек и покраснение.
- Если в том же месте надавить пальцем – то болезненность усилится и можно прощупать плотную шишечку. Это отек бугристости большеберцовой кости, к которой крепятся связки.
- При длительности заболевания больше года будет заметно уменьшение объема мышц бедра, особенно рядом с коленом. Возможно нарушение разгибания в суставе с развитием прихрамывания на больную ногу.
Подтверждают диагноз рентгенологическим исследованием. На снимке (в боковой проекции) мы увидим увеличение и изменение формы бугристости большеберцовой кости. На поздних стадиях её часть может даже отрываться.
Для описания состояния сухожилия выполняют магнитно-резонансную томографию.
Лечение
В большинстве случаев удается обойтись без операции, так как болезнь редко прогрессирует и приводит к осложнениям. Применяются методы консервативной терапии в течение длительного времени (не менее года).
Осуществляют двигательную разгрузку больной ноги. Запрещается длительно и чрезмерно нагружать её, выполнять упражнения с резкими движениями. В повседневной жизни необходимо использовать эластичный бинт, наколенник или ортез для прочной фиксации коленного сустава.
Физиотерапия включает в себя прогревающие и рассасывающие методы (УВЧ, лазер, электрофорез).
Хирургическое лечение выполняют только при неэффективности перечисленных методов и сохранении боли. Костные выросты и поврежденные участки сухожилия удаляют, на кости делают отверстия для ускорения восстановления. После этого делают на ноге гипс на месяц и затем приступают к стандартной реабилитации.