Бурсит препателлярный колена
Этиология, клиника и терапия препателлярного бурсита коленного сустава
 Берегите себя и свои колени, при первых симптомах обращайтесь к врачу
Берегите себя и свои колени, при первых симптомах обращайтесь к врачу
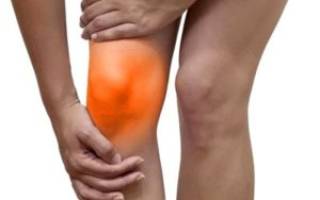
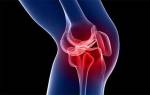
Наиболее распространенной формой бурсита колена является воспалительный процесс, протекающей в синовиальной сумке, которая находится в передней части сочленения. Препателлярная бурса находится между кожей и коленной чашечкой. Локализованное воспаление и припухлость приводят к ограничению движений. Препателлярный бурсит коленного сустава проявляется чуть выше надколенника. Слизистая сумка представляет собой тонкий мешочек, который заполнен экссудатом. Главная цель синовиальной сумки — обеспечить скольжение. Она снижает трения между костью и окружающими сустав мягкими тканями. Патологический процесс в бурсе приводит к ее утолщению, мешочек заполняется экссудатом.
Причины развития заболевания
Условиями, приводящими к развитию воспаления являются прямой удар или падение на колено, сильное соприкосновение с твердой поверхностью приводит к повреждению слизистого мешочка. Это, как правило, вызывает кровоизлияние в бурсу, потому что кровеносные сосуды в тканях, составляющие бурсу, повреждаются или разрываются. На кожных покровах коленного сочленения заметно небольшое покраснение, означающее ушиб, бурса в это время заполняется кровью. Заболевание коленного сустава может быть вызвано некоторыми факторами, приводящими к тому, что некоторые личности становятся более склонными к формированию заболевания. К числу распространенных причин и факторов риска относятся:
- Ранее полученные травмы.
- Бурсит часто вызван мини-травмами, которые пациент получает в течение всей жизни. Развитию заболевания подвержены личности, чья профессиональная деятельность связана с постоянным стоянием на коленях, например, сантехники, чистильщики ковров, уборщики.
- Инфекционные патологии. Часто бурсит появляется в результате ранее перенесенной гонореи, туберкулеза, сифилиса. В этом случае, вместо крови или воспалительной жидкости, синовиальную сумку заполняет гнойный экссудат.
- Воспалительный процесс возникает по причине прямого попадания инфекции через царапины и раны на коленном суставе.
Слишком высокие физические нагрузки служат спусковым механизмом к началу развития препателлярного бурсита коленного сустава. Запустить формирование патологии могут аутоиммунные патологии.
Клинические проявления воспаления
Препателлярный бурсит вызывает ощущение боли и отечность в области передней части коленной чашечки и чуть ниже колена. Если причиной заболевания является ушиб или травмирование, отечность появляется в течение суток, она выглядит как синяк. Если же возникновение заболевания связано с мини-травмами, симптомы развиваются медленней, в течение нескольких дней или недель. Препателлярному бурситу коленного сустава характерны такие признаки:
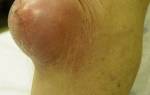
- Локализованная отечность. Синовиальная сумка начинает увеличиваться в размере. По мере прогрессирования болезни коленный сустав становится вдвое больше. Распухшая область кажется мягкой. В диаметре отечность может достигать размеров лимона и даже больше.
- Некоторые пациенты испытывают болезненность постоянно. Другие пострадавшие жалуются на появление боли при прикосновении. Если бурсит гнойный, боль сопровождается покалыванием и онемением, она может иметь дергающий характер.
- Амплитуда движений не ограничена, хотя при тяжелом течении препателлярного бурсита, опухшая синовиальная сумка затрудняет полное выпрямление или сгибание ноги в коленном суставе.
- Температура кожи над пораженным сочленением повышается. На ощупь коленный сустав горячий. Кожные покровы приобретают розовый или красный цвет.
- Повышение температуры тела до 38 градусов означает наличие гнойного содержимого в бурсе. Чувство озноба и усталости являются признаками гнойного бурсита. Если инфекцию не лечить может образоваться абсцесс, гной начнет просачиваться наружу.
Заболевание инфекционного характера — серьезная угроза здоровью пациента. Важно своевременно обратиться за помощью, чтобы предотвратить распространение инфекции на другие бурсы в коленном суставе.
Диагностические исследования воспаленной синовиальной сумки
Воспаленная синовиальная сумка заметна даже без физического и визуализационного обследования. Медицинский осмотр необходим для исключения других возможных проблем. Важно провести дифференциальную диагностику, чтобы исключить артрит, подагру, тендинит, опухоль. После постановки диагноза «препателлярный бурсит коленного сочленения», лечащий доктор должен установить характер болезни. Заболевание может быть асептическим и инфекционным. Диагностический процесс состоит из следующих этапов:
- Во время посещения медицинского учреждения врач или другой медицинский персонал проводит сбор анамнеза пострадавшего, осматривает колено.
- Аспирация — удаление жидкости из суставной капсулы с помощью иглы и шприца. Такая процедура уменьшит давление в колене. Пункция необходима для подтверждения характера болезни. Иногда лабораторные тесты могут быть отрицательными даже при наличии инфекции. Поэтому врач, подозревающий инфекционное заражение бурсы, может назначить пациенту антибактериальные препараты без окончательных положительных лабораторных анализов.
- На инфекцию могут указывать уровни глюкозы в организме пациента. Если глюкоза ниже нормы, значит, инфекция присутствует.
- Повышенное количество лейкоцитов в синовиальной жидкости тоже указывает на наличие инфекции.
Бурсит коленного сустава легко диагностируется, часто не требует лабораторных анализов и методов визуализации. Тем не менее, врач может дать направление на рентгенологическое исследование, МРТ и ультразвук.
Консервативные способы терапии
Основная цель терапии — борьба с воспалением. В период лечения людям, которые устанавливают кафельные и ковровые покрытия, чья деятельность связана с длительным пребыванием на коленях, должны отказаться от работы или стараться становиться на колени реже. Необходимо избегать действий, усугубляющих симптомы заболевания. Врачи рекомендуют надевать эластичный медицинский бандаж, он помогает уменьшить отечность, поддерживает колено. При асептическом бурсите назначают нестероидные противовоспалительные медикаменты. НПВС способны уменьшить болевые ощущения, отек, снимают воспаление. Лечение проводится такими лекарствами этой группы: «Ибупрофен», «Кетопрофен», «Целебрекс», «Напроксен» и другие. Пациентам следует получить консультацию у лечащего доктора перед применением НПВП.
Актуальные медикаменты, например, кремы, спреи, гели и пластыри, нанесенные непосредственно на кожу коленного сустава, облегчают боль. Такие препараты — хороший выбор для пациентов, которые хотят минимизировать побочные действия со стороны ЖКТ, вызываемые пероральными НПВС. Актуальные анальгетики содержат противодействующие вещества, стимулирующие нервные окончания и отвлекающие мозг от боли в коленях. Только по рецепту можно приобрести лидокаиновые пластыри. Адгезионные пластыри, содержащие 5% лидокаина, наносят на больное колено, они снимают боль путем прерывания передачи сигналов в мозг. Кортикостероидные инъекции нежелательно использовать, при препателлярном бурсите лечение ими назначают, если пациент не отвечает на другие способы терапии.
Окончательный диагноз состояния обычно может быть сделан после того, как была получена клиническая история пациента. Физическое обследование также поможет прояснить картину болезни. Лечение ПБКС зависит от тяжести симптомов. Мягкие случаи могут требовать только отдыха. Определенные варианты лечения используются для тяжелых септических случаев, включая внутривенные антибиотики, хирургическое орошение сумки и бурсэктомию.
 Бурсэктомия
Бурсэктомия
ПБКС различают небактериальной (мягкая) и бактериальной формы. Асептический бурсит вызван хронической перегрузкой или тупой травмой. Бактериальный бурсит обычно развивается на основе открытого нарушения бурсы с вторичной бактериальной инвазией. Иногда заболевание развивается вследствие других патогенных микроорганизмов.
Почему возникает препателлярный бурсит?
Точная частота этого состояния неизвестна. Трудно оценить эпидемиологию расстройства, поскольку только тяжелые септические случаи требуют госпитализации. ПБКС чаще встречается у мужчин, чем у женщин. Он влияет на все возрастные группы, но с большей вероятностью в септической форме возникает у детей.
В организме имеются синовиальные сумки в разных местах, которые позволяют костям, мышцам и сухожилиям не тереться друг о друга. Сумка также защищает кости от износа и повреждений. Сумка может воспаляться из-за перегрузки, падения или инфекции. В результате она набухает.
Бурсит возникает особенно часто у людей, которые лежат на коленях. Состояние может появляться и у тех, кто молится на коленях. ПБКС встречается в практике определенных видов спорта, таких как дзюдо.
В человеческой анатомии сумка представляет собой небольшой мешочек, наполненный синовиальной жидкостью. Ее цель – уменьшить трение между смежными структурами. Надколенная сумка является одной из нескольких сумок коленного сустава. Она располагается между коленной чашечкой и кожей. Сумки легко воспаляются при раздражении, поскольку их стенки очень тонкие.
Бурсит вызывается либо единичной острой травмой колена, либо множественными микротравмами. Травма может привести к экстравазации соседних жидкостей в сумку, что стимулирует воспалительную реакцию. Этот ответ происходит в две фазы: сосудистая, в которой увеличивается поток крови к окружающей области, и клеточная, в которой лейкоциты мигрируют из крови в пораженный участок. Другие возможные причины включают подагру, саркоидоз, сахарный диабет, злоупотребление алкоголем, уремию и хроническую обструктивную болезнь легких. Некоторые случаи являются идиопатическими, хотя могут быть вызваны травмой, которую пациент не помнит.
Преднадколенниковая и локтевая сумки чаще всего подвержены септическому бурситу. [10] Септический ПБКС обычно возникает, когда травма колена вызывает абразию, хотя также возможно, что инфекция может быть вызвана бактериями, перемещающимися через кровь. Приблизительно в 80% септических случаев инфекция вызвана Staphylococcus aureus. Другими распространенными инфекциями являются Streptococcus, Mycobacterium и Brucella. Крайне редко септический бурсит вызывается анаэробами, грибами или грамотрицательными бактериями. В отдельных случаях инфекция может быть вызвана туберкулезом.
 Золотистый стафилококк
Золотистый стафилококк
Признаки хронической формы болезни
Первичным симптомом бурсита является отек области вокруг коленной чашечки. Обычно он не вызывает значительной боли, если не оказывается давление непосредственно на опухшее место. Опухшая область может быть красной (эритема), теплой на ощупь или окруженной целлюлитом. В таких случаях бурсит часто сопровождается лихорадкой. В отличие от артрита, предварительный бурсит обычно не влияет на подвижность колена, хотя это может вызвать некоторый дискомфорт, когда колено полностью согнуто.
Диагностика заболевания
Существует несколько видов воспалений, которые могут вызвать боль в колене, включая растяжения, бурсит и травмы мениска. Диагноз препателлярного бурсита может быть сделан на основе физического осмотра и наличия факторов риска в истории болезни человека. Отек и нежность в передней части колена, в сочетании с профессией, которая требует частых стояний на коленях, указывают на бурсит. Отечность множественных суставов наряду с ограничением подвижности может указывать на артрит.
Физического осмотра и истории болезни обычно недостаточно, чтобы дифференцировать инфекционный и неинфекционный бурсит. Часто требуется аспирация суставной жидкости, а также определение клеточной культуры. Диагноз «септический преднадколенниковый бурсит» может быть поставлен, если обнаружено, что жидкость содержит больше 1500 нейтрофилов на микролитр – порог, значительно меньший, чем у септического артрита (50 000 клеток на микролитр). Туберкулезную инфекцию можно подтвердить рентгенографией и анализом мочи.
Как лечить хронический бурсит колена?
Асептический бурсит можно лечить с помощью отдыха, применения льда и противовоспалительных препаратов, особенно ибупрофена. Тяжелые случаи могут потребовать тонкоигольной аспирации жидкости из сумки, иногда в сочетании с инъекциями кортизона. Некоторые исследования показали, что инъекции стероидов не могут быть эффективным вариантом лечения. После лечения бурсита реабилитационные упражнения могут помочь улучшить суставную механику и уменьшить хроническую боль.
Нестероидные противовоспалительные препараты ингибируют ЦОГ-1 и ЦОГ-2. Торможение может быть постоянным или обратимым. Фермент участвует в синтезе простагландинов и тромбоксанов. НПВП оказывают три важных эффекта, которые достигаются за счет снижения синтеза воспалительных медиаторов:
- Противовоспалительный эффект: ингибирование воспалительных признаков;
- Антипиретический эффект: снижение температуры тела;
- Анальгетический эффект: подавление боли.
Мнения различаются в зависимости от того, какие варианты лечения наиболее эффективны для септического бурсита. Многие ученые рекомендуют курс пероральных антибиотиков, обычно оксациллина натрия или цефрадина. Также они утверждают, что операции и дренаж не нужны. Уилсон Макдональд считает, что пероральные антибиотики неэффективны и рекомендует внутривенные антибиотики для лечения инфекции. Некоторые авторы предлагают хирургическое орошение сумки с помощью подкожной трубки. Другие предполагают, что бурсэктомия может потребоваться для трудноразрешимых случаев; данная операция – амбулаторная процедура, которая может быть выполнена менее чем за полчаса.
Получать рекомендации по лечению можно только от врача. Не рекомендуется обращаться за консультацией к целителям или людям без медицинского образования. Неправильное лечение может ухудшить течение болезни, поэтому требуется соблюдать осторожность в применении медикаментов.
Как предотвратить заболевание?
Можно предотвратить начало бурсита или ухудшение симптомов, избегая травмы колена или частых стояний на коленях. Защитные коленные подушечки также могут помочь предотвратить бурсит пациентам, чьи профессии требуют частой работы на коленях. В баскетболе, американском футболе и других видах спорта требуется в обязательном порядке носить наколенники.
 Футбол
Футбол
Совет! Не рекомендуется заниматься терапией гнойного бурсита в домашних условиях непроверенными народными средствами или нетрадиционными лечебными мерами. Некоторые препараты могут усугубить симптоматику болезни (проявления) и замедлить процесс заживления. При любых заболеваниях сочленений костей рекомендуется обращаться к доктору за консультацией. Необдуманное применение лекарств может привести к непредсказуемым последствиям.
Как лечить препателлярный бурсит коленного сустава
Препателлярный бурсит называют «коленом горничной» из-за специфики воспаления суставной сумки. Бурса находится между коленной чашкой и вышележащей кожей, потому легко травмируется. Назначение мешочка, заполненного жидкостью – обеспечить плавное скольжение надколенника при сгибании и разгибании сустава.
Что такое препателлярный бурсит коленного сустава?
Бурситом называется воспалительный процесс, который только в 30% является инфекционным. Воспаление может быть обусловлено подагрой, ревматоидным артритом, туберкулезной инфекцией, стафилококком. Остальные 70% случаев провоцируются травмами различной степени.

Надколенник – это треугольная кость, которая собственным скольжением обеспечивает сгибание коленного сустава. Коленная «чашка» располагается на сухожилии прямой мышцы бедра, сокращение которой вызывает ее перемещение вверх. Причиной нагрузки на сухожилие и бурсу может быть мышечная дисфункция.
Бурсит вызывает кровоизлияние в суставной сумке из-за разрыва кровеносных сосудов в тканях. На коже в результате падения образуется ушиб, но бурса заполняется кровью. В этом случае надколенник выглядит резиновым мячиком, наполненным жидкостью.
 При длительном сохранении воспалительного процесса стенки суставной сумки утолщаются, отекают, что и называют препателлярным бурситом. Через некоторое время под кожей пальпируются небольшие уплотнения, которые напоминают плавающие осколки.
При длительном сохранении воспалительного процесса стенки суставной сумки утолщаются, отекают, что и называют препателлярным бурситом. Через некоторое время под кожей пальпируются небольшие уплотнения, которые напоминают плавающие осколки.
Их часто называют «солями». На самом деле – так прощупываются утолщенные складки сумки, образованные в ответ на хроническое воспаление.
Чаще всего препателлярный бурсит развивается под действием факторов:
- хроническое раздражение тканей в положении «стоя на коленях»;
- резкое падение на колено;
- распространение инфекции в суставы у детей.
Препателлярный бурсит возникает больше у мужчин, чем у женщин, развивается в любом возрасте. Профессиональный фактор один из самых распространенных при поражении бурсы надколенника. Септические воспаления возникают чаще у детей, что вызвано легкостью распространения инфекции.
Симптомы и диагностика препателлярного бурсита коленного сустава
Выделяют два основных симптома бурсита – боль и отечность. Воспаление может возникнуть сразу после удара или накапливаться на протяжении нескольких недель из-за ежедневного трения. Боль проявляется во время движения и ночью в состоянии покоя. Проявления варьируются от легкого дискомфорта до острой жгучей боли. В период воспаления коленная чашечка также болезненная при нажатии и касании.

При септическом бурсите возможно повышение температуры тела. Однако воспаление не всегда меняет диапазон движения в суставе. Только при серьезном отеке нарушается сгибание и разгибание колена из-за болевого синдрома. При этом пассивное движение не причиняет боли пациенту.
Врач осматривает колено, изучает болезненность, диапазон движения и отечность. Кожа над пораженной бурсой теплее, чем на других участках. Отек иногда затрудняет полное разгибание сустава. Лихорадка, озноб и тошнота являются признаками септического бурсита.
В случае падения пациента отправляют на рентген, чтобы убедиться в отсутствии перелома. При ограниченной подвижности сустава проводят пункцию синовиальной жидкости и сразу отправляют ее на исследование. При подозрении на инфекцию извлеченную жидкость также анализируют. Проводят клинический анализ крови:
- повышенный уровень лейкоцитов указывает на инфекцию;
- снижение показателя глюкозы также является показателем инфицирования;
- повышение СОЭ указывает на воспаление;
- уровень мочевой кислоты повышается при подагре.
Отдельно проводят бактериоскопическое исследование для выявления бактерий. Для постановки диагноза хватает осмотра. Обычно симптомы предопределяют лечение препателлярного бурсита коленного сустава .
Лечение препателлярного бурсита коленного сустава
Тактика лечения бурситов зависит от интенсивности воспаления и его природы. Используют лекарственные средства, дренаж, физиотерапию. В тяжелых случаях требуется хирургическое вмешательство.
Медикаменты
Препателлярные бурситы неинфекционной природы лечатся временной иммобилизацией конечности на возвышении, наложением холодных компрессов. Лед прикладывают не более чем на 15-20 минут с интервалом в час.
 Медикаментозная терапия направлена на снижение воспаления и обезболивание:
Медикаментозная терапия направлена на снижение воспаления и обезболивание:
- Нестероидные противовоспалительные средства (Ибупрофен, Напроксен) назначают в повышенных дозах.
- Против затяжного воспаления проводят дренаж суставной сумки, вводят глюкокортикостероиды длительного действия. Средство смешивают с местным анестетиком.
- Назначают прием Преднизолона на три дня в дозировке 15-30 мг в сутки.
При препателлярном бурсите септической природы требуется многократные пункции для полного дренажа. Назначают антибиотики, к которым чувствителен возбудитель инфекции: Цефалолотин или Оксациллин по 4-6 г в сутки или Клиндамицин по 2 г в день. Антибактериальные средства не вводят в суставную полость.
При хроническом воспалении в случае обострений назначают Ибупрофен или вводят в сумку глюкокортикостероды.
Физиопроцедуры
 Физиотерапия помогает тканям регенерировать быстрее, но противопоказана при острых воспалениях и гнойном поражении суставной сумки.
Физиотерапия помогает тканям регенерировать быстрее, но противопоказана при острых воспалениях и гнойном поражении суставной сумки.
Одним из распространенных методом является электрофорез с Кортизоном, позволяющий добиться противовоспалительного эффекта, снижения отека и восстановления метаболизма тканей.
Ударно-волновая терапия влияет на обменные процессы, кровообращение, снижает отечность и болевые ощущения. Парафиновые аппликации способствуют профилактике застоя и напряжения в тканях, что работает при хронических бурситах.
Физиотерапия включает легкий массаж и пассивную гимнастику для сустава. Проводится специалистом в клинике или родственниками. После того, как объем движения вернулся, можно выполнять активные движения: сидя на кровати, свесив ноги, разгибать колено. Доказано, что тренировка разгибателя колена ускоряет восстановление при бурсите. Показано мягко растягивать сухожилие четырехглавой мышцы бедра. Физическая реабилитация продолжается до четырех недель.
Хронический препателлярный бурсит иногда будет рецидивировать, а потом снова исчезать на несколько недель или месяцев. Заполненный жидкостью мешочек, который не вызывает боли и не ограничивает движения – это не всегда повод для тревоги или лечения. Жидкость в сумке может накапливаться и исчезать при изменении активности.
Операции
 Эндоскопические процедуры требуются при травмах для устранения патологических очагов. Проводят удаление кальцинатов при хронических воспалительных процессах, очищая поверхности суставной сумки.
Эндоскопические процедуры требуются при травмах для устранения патологических очагов. Проводят удаление кальцинатов при хронических воспалительных процессах, очищая поверхности суставной сумки.
Операция при препателлярном бурсите проводится при частых и повторяющихся воспалениях, когда удаляется вся суставная сумка. После операции разрезы заклеиваются лентами, требуется носить эластичный бандаж.
Спустя неделю после операции сустав надо восстанавливать активно, укрепляя мышцы для его стабилизации. В качестве метода реабилитации используют кинезиотейпирование.
Методы лечения народными средствами
В комплексной терапии редко советуют использовать народную медицину. Например, нельзя нагревать сустав при воспалении. Среди рецептов лечения препателлярного бурсита коленного сустава народными средствами есть такой метод как прикладывание разогретых мешочков с семенами льна. Средство подойдет только при хронической форме вне рецидива. В качестве компрессов применяют отвары корней лопуха и капустные листья.
Заключение
Препателлярный бурсит чаще вызван острой или хронической травмой тканей над коленной чашкой. Его проявления зависят от заражения и накопления жидкости в сумке. Лечение направлено на снижение воспаления, заживление тканей с помощью физиотерапии и покоя.
Препателлярный бурсит колена
Препателлярный бурсит коленного сустава – это заболевание, характеризующееся воспалением препателлярной бурсы (сумки). Она наполнена жидкостью, защищающей коленный сустав от трения и способствующей свободному скольжению во время движения.
Патогенез
При развитии воспалительных процессов, нормальное движение жидкости в околосуставной сумке нарушается. Скапливается экссудат, просачивающийся сквозь стенки кровеносных сосудов. Иммунная система в борьбе с инфекцией вырабатывает большое количество лимфоцитов, которые провоцируют появление отека пострадавшего коленного сустава.
Скапливающаяся лимфа давит на окружающие ткани и нервные клетки. Развивается болевой синдром в больном колене. При отсутствии лечения существует риск развития нагноения в коленном суставе.
Причины развития
Код препателлярного бурсита по МКБ 10 —, М70.4. Другие виды бурсита в международной классификации проходят под шифром М70-М71:
- Анзериновый (размещается ниже щели коленного сустава на 40 мм),
- Инфрапателлярный (расположен под наколенником и связкой),
- Подколенный (образуется в подколенной ямке),
- Супрапателлярный (располагается над наколенником).
Распространенные условия, провоцирующие развития воспалительных процессов в коленном суставе – это падение, во время которого происходит кровоизлияние в бурсу. Кровеносные сосуды повреждаются или разрываются, нарушается микроциркуляция. Происходит застой крови и развитие воспаления – бурсита.
Причины и факторы риска препателлярного бурсита:
- Спортивные или бытовые травмы коленного сустава.
- Профессии, в которых происходит регулярная нагрузка или травмирование сочленения – сантехники, уборщики или паркетчики,
- Артрит,
- Инфекции – гонорея, бруцеллез или сифилис приводят к заполнению синовиальной сумки коленного сочленения гнойной жидкостью.
- Попадание инфекционных возбудителей через открытые раны на колене,
- Системная красная волчанка,
- Нарушения обменных процессов – ожирение, подагра и сахарный диабет.
Формируется патология под воздействием чрезмерных физических нагрузок.
Симптоматика
Общие симптомы препателлярного бурсита – это отечность через 1-2 дня от начала заболевания и болевой синдром, локализирующийся в коленном суставе. Визуально на травмированной конечности отмечается гематома (синяк). В случае микротравмы симптомы препателлярного бурсита развиваются в течение нескольких недель.
Характерные признаки препателлярного бурсита:
- Болезненность при пальпации,
- Боли и жжение в области воспаления при нагноении экссудата,
- Ограничение подвижности (невозможность полностью выпрямить или согнуть коленный сустав),
- Хромота,
- Местная гиперемия (в области воспаления кожные покровы горячие, визуально отмечается покраснение),
- Повышение температуры тела (характерный признак препателлярного бурсита инфекционного характера, когда в сумке скапливается гной).
На ранних стадиях заболевания болезненность в коленном суставе воспринимается как норма. При ограничении нагрузок болевой синдром снижается. Часто пациент обращается к специалисту после присоединения воспалительной симптоматики.
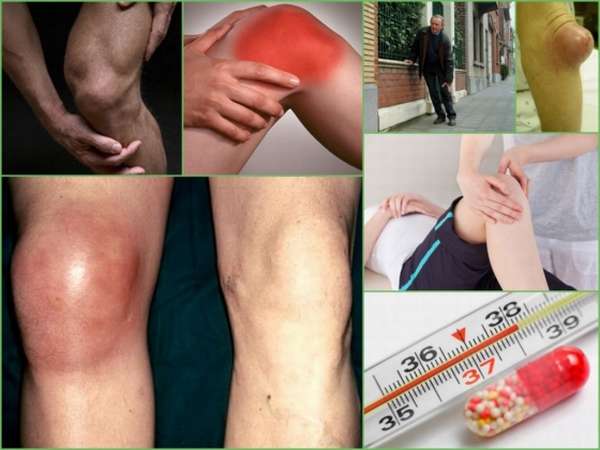
По клиническим проявлениям препателлярный бурсит колена подразделяется на следующие формы:
- Острый – симптомы проявляются сразу после травмы или физической нагрузки. Длится от 2-3 до 5 дней. В сумке диагностируется серозная жидкость, признаки воспаления имеют выраженный характер,
- Хронический – отток лимфы и кровообращение в травмированном колене нарушается, процесс протекает длительное время, отсутствуют яркие клинические проявления. Затем формируются кистозные образования внутри коленного сустава, что приводит к ограничению работоспособности.
К осложнениям препателлярного бурсита относится сепсис, образование свищей, остеомиелит. При отсутствии лечения заболевание приведет к инвалидности.
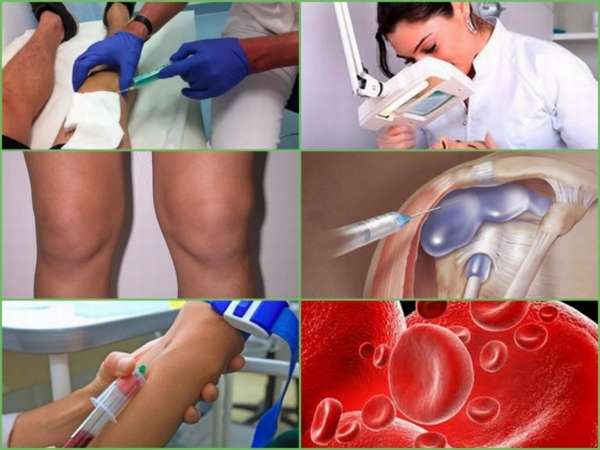
Диагностика
Симптомы воспаления бурсы диагностируются визуально, другие методы обследования необходимы для исключения других заболеваний (подагры, артрита, онкологической опухоли) и возможных осложнений.
Поэтапный процесс диагностики:
- Осмотр сбор анамнеза, выяснение симптоматики препателлярного бурсита,
- Пункция суставной капсулы. При удалении жидкости давление на окружающие ткани снижается, что облегчает болевой синдром. Полученный аспират исследуется на наличие инфекционного возбудителя, при его выявлении подбирается антибактериальная терапия,
- Биохимическое исследование крови – отмечается повышение лейкоцитов и СОЭ.
Дополнительно диагностика проводится с помощью рентгенографии, МРТ или УЗИ. Аппаратное исследование позволяет увидеть изменения синовиальной оболочки. Она утолщается, образуется складки или карманы с некротическим содержимым.
Лечение
Лечение препателлярного бурсита коленного сустава проводится комплексно. Сначала удаляют всю скопившуюся жидкость в синовиальной сумке через прокол шприцем. Полость воспаленной бурсы промывают антисептическими препаратами.
Медикаментозное и физиотерапевтическое лечение
Цель проводимой терапии – это купирование боли и признаков воспаления, восстановление функций коленного сустава. Для снятия мышечного спазма назначаются миорекласанты.
Обязательно обеспечение покоя и неподвижности поврежденной конечности путем наложения давящей повязки или фиксатора.
Основные группы препаратов:
- Гидрокортизон – уменьшает приток лейкоцитов к очагу воспаления, применяется в виде суспензии для инъекций. Для взрослых дозировка 5-10 мг периартикулярно, в один коленный сустав введение лекарства невозможно более 3 раз. Противопоказания: перелом кости, кровоточивость, инфекционное воспаление бурсы,
- Баклофен (миорелаксант) – не оказывая воздействия на нервно-мышечную передачу импульсов, снижает проводимость нервных волокон, угнетает работу промежуточных нейронов. Принимается перорально: 15мг/сутки в течение 10-14 дней. Не назначается средство при эпилепсии, болезнях почек,
- Диклофенак – обладает обезболивающим эффектом, борется с гипертермией. Схема лечения: 25-50 мг перорально 3 р/сутки в течение 5 суток. Из побочных эффектов возможно нарушение работы ЖКТ, головная боль.
При гнойных осложнениях антибактериальные препараты вводят инъекционно и накладывают давящую повязку и назначают физиотерапевтическое лечение.
Физиотерапия восстанавливает подвижность сустава, снимает отечность и воспаления. К основным методам лечения препателлярного бурсита относится:
- Электрофорез,
- Ультразвук,
- Гирудотерапия,
- СВЧ- терапия.
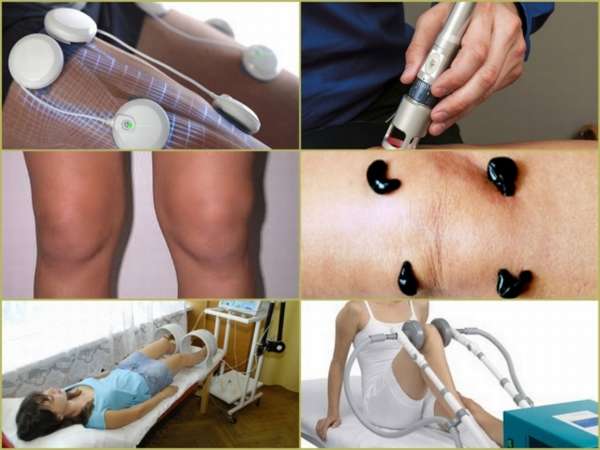
Длительность проведения процедур – 2-3 недели, методики лечения могут комбинироваться, при отсутствии эффекта применяют другие способы лечения. Улучшает трофику тканей курс иглорефлексотерапии.
Оперативное вмешательство проводится при неэффективности консервативного лечения, в ходе которого гнойник вскрывается, сумку промывают и обрабатывают антибактериальными препаратами.
Народные рецепты
В комплексе с другими методиками лечения допустимо использовать народные методы. Они снимают отечность и болевой синдром, улучшают трофику тканей.
- 2ст.л. сушеного корня лопуха залить 1 л воды и кипятить в течение 5 минут, настаивать 20мин. В отваре смочить марлю и обернуть ею больное колено. Укрыть конечность шалью и оставить компресс на 2 ч. Курс терапии – не меньше 3 недель,
- Капустные листья отбить молотком до появления сока и разместить их на колене, зафиксировав бинтом и утеплив тканью. Листья менять через 4ч, продолжать в течение 7 дней,
- Хвойная ванна – иглами и молодыми шишками сосны заполнить наполовину 3-литровую кастрюлю и залить водой, оставить на 2 ч. По истечении времени прокипятить отвар 30 мин и настаивать 12 ч. Готовый концентрат добавить в воду для ванны. Длительность процедуры – 20 мин.
Профилактика препателлярного бурсита предусматривает ограничение чрезмерной физической нагрузки, использование фиксаторов и наколенников во время занятий, своевременное лечение травм.
При грамотной терапии прогноз препателлярного бурсита благоприятный. Необратимые последствия возможны в случае развития сепсиса, остеомиелита.