Некротический фасциит что это
Некротизирующий фасциит: причины заболевания, основные симптомы, лечение и профилактика

Гнойный воспалительный процесс, поражающий фасции и подкожную клетчатку. Возбудителями заболевания являются стрептококки и микробные ассоциации. Патология проявляется отеком, общей интоксикацией, изменением цвета кожи, уплотнением подлежавших тканей и болевым синдромом. По мере прогрессирования недуга в области очага поражения исчезает чувствительность, а также может развиться сепсис. Болезнь диагностируют на основании анамнеза, физикального осмотра, клинической картины, рентгенографии, компьютерной или магнитно-резонансной томографии, общего и биохимического анализа крови, гистологического и микробного исследования. Недуг лечат в стационарном отделении больницы. Терапевтическая тактика может включать инфузии водно-солевых растворов и гормональных средств, оперативное вмешательство (некрэктомию), антибактериальные препараты, витамины, вливание донорской плазмы и гипербарическую оксигенацию. Болезнь быстро развивается и имеет высокий риск летального исхода.
Причины некротизирующего фасцита
Воспалительный процесс вызывают полимикробные ассоциации и стрептококки. Ассоциации бактерий могут состоять из золотистого стафилококка, бактероидов, энтеробактерий. Инфекция проникает в организм в месте повреждения кожного покрова. Вероятность заражения повышается при укусах, ссадинах, потертостях, пролежнях, проколах и ранах. В медицинской практике бывали случаи, когда болезнь возникала после таких оперативных вмешательств как: лапароскопия, торакотомия, гастроскопия. В группу риска также входят люди, страдающие сахарным диабетом, алкоголизмом, злокачественными новообразованиями, ожирением, иммуносупрессивными состояниями, субкомпенсированными хроническими соматическими заболеваниями, наркозависимостью, истощением. Кроме того, высока вероятность образования некротизирующего фасцита на фоне длительного приема глюкокортикоидов или восстановительного процесса после хирургической операции. Заболевание чаще встречается у пожилых людей.
Симптомы некротизирующего фасцита
Гнойное воспаление может возникнуть в любой части тела, но чаще всего поражаются конечности, передняя брюшная стенка, ягодицы и половые органы. Заболевание внезапно манифестирует усиливающимися болями и отеком в зоне воспалительного процесса. Затем формируется ограниченное интенсивное покраснение кожи, которое вскоре покрывается геморрагической сыпью. Когда буллы вскрываются, появляются некротические очаги. По мере прогрессирования болезни на участке поражения гибнут нервные окончания и исчезает чувствительность. Также патология выражается повышением температуры тела до фебрильных значений, общей слабостью, сильными головными болями, бессонницей, заторможенностью, тошной, рвотой, отсутствием аппетита, тахикардией, гипотонией, учащенным дыханием, кровью и гноем в моче, дегидратацией и парезом кишечника. У пациента также могут образоваться острые язвы желудка, вызывающие кровотечение. При гангрене Фурье гнойный воспалительный процесс повреждает половые органы и проявляется отеком мошонки, болью и гипертермией. Заболевание может осложняться сепсисом.
Диагностика некротизирующего фасцита
Для установки диагноза доктор анализирует клиническую картину, собирает анамнестические данные, проводит физикальный осмотр и направляет больного на дополнительные обследования. Как правило, в рамках диагностики выполняют рентгенографию, компьютерную и магнитно-резонансную томографию, общий и биохимический анализ крови, ОАМ, гистологические и микробиологические исследования образца ткани. Недуг отличают от индуративной эритемы и клостридиального мионекроза.
Лечение некротизирующего фасцита
Пациента размещают в стационарном отделении больницы, однако при тяжелом течении его могут перевести в реанимацию. Сперва назначается инфузионная терапия на основе водно-солевых растворов, гормональных и антибактериальных препаратов. Если у больного наблюдаются дыхательные нарушения, проводят экстренную интубацию трахеи. Очаг гнойного воспалительного поражения удаляют методом некрэктомии, но если недуг прогрессирует, специалисты могут выполнять ампутацию. Чтобы стимулировать иммунитет и ускорить заживление, показано введение донорской плазмы и проведение гипербарической оксигенации.
Профилактика некротизирующего фасцита
Специфические методы профилактики не разработаны. Необходимо предупреждать нарушения иммунной системы и минимизировать другие факторы риска.
Некротический фасциит: причины, лечение
Некротический фасциит — крайне опасная патология, которая связана с инфицированием мягких тканей и их дальнейшим быстро прогрессирующим некрозом. Стоит отметить, что данное заболевание в современной медицине регистрируется не так уж и часто. С другой стороны, крайне важно знать об основных причинах и симптомах болезни. Ведь чем раньше будет начато лечение, тем выше шансы на успешное выздоровление.
Что представляет собой заболевание?
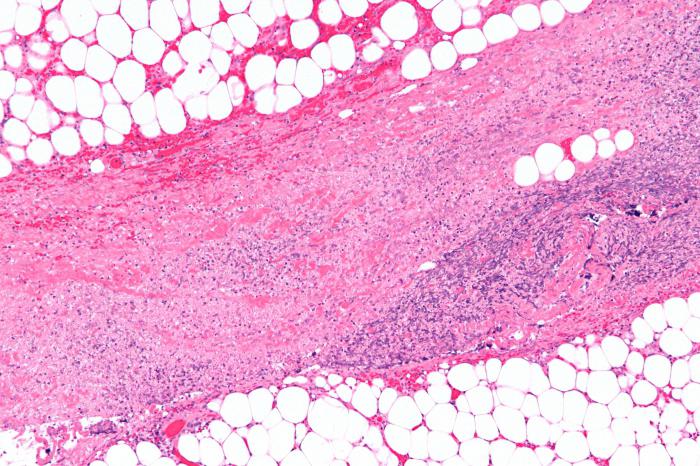
Современной медицине известны многочисленные случаи бактериального поражения поверхностных и глубоких фасций (соединительнотканные оболочки мышц, сосудов и внутренних органов), а также подкожной клетчатки. Это и есть некротический фасциит. Плотоядных бактерий, которые способны вызывать подобную патологию, на самом деле очень много. Иногда во время диагностики в очагах некроза обнаруживают более 15 различных штаммов.
Безусловно, некротический фасциит может поражать любой участок тела, но наиболее подвержены инфекции нижние конечности, область паха и брюшная стенка. Активность патогенных микроорганизмов приводит к развитию некроза (гангрены), быстрого отмирания тканей, образования гноя и т. д. Отсутствие лечения в данном случае приводит к сепсису и смерти пациента.
Основные типы и причины некротического фасциита
Основной причиной данного заболевания являются специфические бактерии. В большинстве случаев фасции и подкожная клетчатка поддаются губительному воздействию сразу целого комплекса патогенных микроорганизмов. В зависимости от разновидности возбудителя и особенностей некротического процесса принято выделять два типа болезни:
- Первый тип — это полимикробный некротический фасциит. Причины в данном случае кроются в поражении тканей комплексом аэробных и анаэробных бактерий, в частности, это могут быть представители групп Enterobacteriaceae, Peptostreptococcus, Bacteriodes, а также стрептококки, не принадлежащие к группе А. Чаще всего в ране во время исследований можно определить не мене пяти штаммов различных микроорганизмов. Кстати, довольно часто данная форма болезни развивается при проникновении в рану соленой воды, содержащей в себе морские грамотрицательные организмы рода Vibrio.
- Некротический фасциит второго типа представляет собой мономикробную инфекцию. Возбудителем в данном случае является Streptococcus pyogenes. Гораздо реже к данному возбудителю присоединяется золотистый стафилококк.
Существуют ли факторы риска?
Безусловно, есть некоторые факторы, наличие или воздействие которых повышает вероятность развития некротического фасциита. Вот самые распространенные из них:
- сахарный диабет;
- избыточный вес;
- тяжелые болезни периферический сосудов и прочие нарушения кровотока;
- хронический алкоголизм и развивающийся цирроз;
- наличие пролежней;
- недоедание, дефицит питательных веществ и витаминов;
- повреждения мышц;
- абсцесс органов женской репродуктивной системы;
- травмы, проникающие ранения брюшной стенки и области паха;
- послеоперационный период;
- недавно перенесенные роды.
Стоит отметить, что чаще всего данное заболевание диагностируется у пациентов старше 40 лет, хотя не исключено его развитие и в более раннем возрасте.
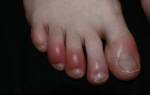
Некротический фасциит: фото и симптомы
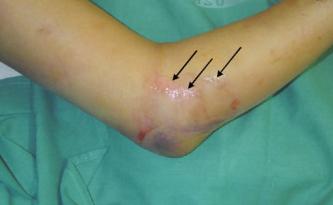
Стоит отметить, что данное заболевание отличается быстрым и бурным развитием. На начальных этапах единственным симптомом является боль в месте локализации некротического процесса, которая усиливается при надавливании. Кроме того, у пациента повышается температура тела, что связано с воспалением и интоксикацией.
В дальнейшем можно отметить появление отека, который быстро увеличивается в размерах. Кожа на его поверхности краснеет и становится горячей на ощупь. Наряду с этим на поверхности кожи могут образовываться пузыри с жидким содержимым. По мере развития заболевания кожа приобретает синюшный, а иногда и фиолетовый цвет. Кроме того, появляется весьма характерный хруст в тканях, что связано с активностью анаэробных бактерий. Активность микроорганизмов приводит к формированию пузырьков газа в тканях, которые лопаются с характерным звуком.
Естественно, сильная интоксикация влияет на работу нервной системы: пациенты жалуются на спутанность сознания. Также гангренозный процесс сопровождается тахикардией и значительным снижением артериального давления (более чем на 20%).
Основные методы диагностики
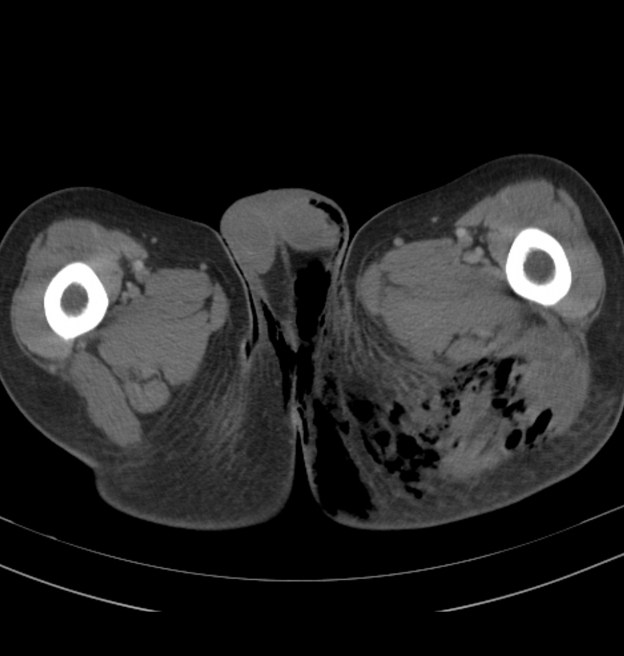
При наличии вышеописанных симптомов нужно сразу же обратиться к врачу. Диагностика в данном случае важна, но только вовремя предпринятое хирургическое вмешательство может гарантировать успешное лечение.
Безусловно, проводятся стандартные лабораторные тесты, хотя в данном случае результаты их не специфичны. Иногда пациентам назначают рентгенографию. На снимках можно увидеть симптомы подобного заболевания только в том случае, если в тканях присутствуют пузырьки воздуха. Более информативной является магнитно-резонансная томография: это исследование позволяет определить размеры очагов поражения. Также проводятся дополнительные тестирования, позволяющие выяснить природу и вид бактерии.
Некротический фасциит можно подтвердить уже во время хирургической процедуры: как правило, при рассечении тканей видно тусклые, отекшие фасции сероватого цвета с тонкими и длинными участками некроза, а также наличие гноя водянистой консистенции с крайне неприятным запахом.
Некротический фасцит: лечение
В данном случае крайне важно вовремя начать лечение. Смертность при подобном заболевании составляет около 30%, хотя стоит отметить, что летальный исход более вероятен при наличии дополнительных факторов риска, например, сахарного диабета и некоторых других заболеваний.

Некротический фасциит требует хирургического вмешательства. В первую очередь проводится иссечение омертвевших тканей. Крайне важно удалить все участки некроза. Как правило, на следующий день после операции очаг снова обнажают, чтобы проверить, не распространился ли некроз, и при необходимости проводят удаление тканей еще раз. В некоторых случаях процедура по иссечению повторяется несколько раз до полного устранения некротических очагов. Особо тяжелые случаи требуют ампутации пораженной конечностей.
Наряду с хирургическим вмешательством проводится терапия с помощью антибиотиков широкого спектра воздействия. В частности, пациентам нередко назначают прием комплекса антибактериальных препаратов: “Пенициллина”, “Цефтриаксона” и “Клиндамицина”. С другой стороны, выбор антибиотиков зависит от разновидности возбудителя и его чувствительности к тому или иному препарату, что определяют во время диагностики.
Что такое некротический фасциит: причины и лечение
Некротизирующий фасциит – это инфекционное заболевание, при котором происходит воспаление фасции (система соединительной ткани, образующая связь между пяточной костью и фалангами пальцев ног) через открытые раны анаэробными бактериями или гемолитическим стрептококком.


Что такое и особенности заболевания
Фасциит – болезнь, которую сложно диагностировать и лечить в запущенной стадии. Она редко встречается, хотя может возникнуть из-за малейшего пореза на коже.
Микроорганизмы стремительно размножаются в подкожной жировой клетчатке и начинают разносить инфекцию по всему телу. Помимо конечностей, чаще всего поражается паховая область, от которой болезнь распространяется на бедра и живот. На развитие этого вида фасциита могут повлиять внутренние язвы и наличие в организме бактерии стрептококка, которая быстро расходится по кровотоку.
Причины и симптомы
Главной причиной возникновения некротического фасциита являются порезы и раны, которые становятся благоприятной средой для болезнетворных бактерий. Остальными факторами, определяющими риск развития заболевания, являются:
- пожилой возраст;
- сахарный диабет;
- кожные заболевания;
- алкоголизм;
- наркомания;
- лишний вес;
- вич-инфицирование;
- отсутствие стерильности игл для нанесения тату, проколов для пирсинга, хирургических операций.


Этиология осложняет диагностику, первичными симптомами являются только повышение температуры тела и боль в центре пятки. Лишь когда заболевание начинает прогрессировать, появляются остальные признаки:
- кожа на ноге начинает краснеть, затем приобретает синеватый или серый оттенок;
- возникают отеки, при пальпации прощупываются пузыри, наполненные жидкостью;
- лихорадка;
- нестерпимая боль при надавливании;
- учащенное дыхание;
- падение артериального давления;
- крепитация (в месте воспаления лопаются пузырьки газа, являющиеся результатом жизнедеятельности бактерий, появляется характерный звук);
- интоксикация организма;
- рана увеличивается в размере, начинается процесс гниения;
- некротизирующий тромбоз возникает на конечной стадии, сосуды разрушаются, кожа начинает чернеть и появляется трупный запах;
- человек может терять сознание.
Формы и виды
Фасциит некротический различается от вида возбудителя:
- Стрептококковый.
- Полимикробный тип развивается от контакта с грязной соленой водой.
- Мионекроз характеризуется присутствием анаэробных бактерий, которые обладают диффузным эффектом, могут спровоцировать образование газовой гангрены.
Фасциит имеет две формы, в зависимости от степени тяжести:
- легкая стадия заключается в ишемии подкожной клетки, когда возникает воспаление, нарушено кровообращение;
- средняя стадия характеризуется трофическими изменениями кожи;
- тяжелая степень обозначена тем, что клетки начинают некротизировать, возникает гангрена ступни.
Малейшее промедление в лечении может угрожать жизни, не стоит самостоятельно искать причины появления недуга, использовать средства народной медицины или купленные в аптеке, особенно если это касается здоровья ребенка. Следует немедленно обратиться за помощью к врачу, чтобы вовремя начать комплексное лечение.


Диагностика и лечение
Чтобы поставить точный диагноз, нужно пройти полное обследование, при котором врач проводит визуальный осмотр, выясняет клиническую картину заболевания. Необходимо сделать развернутый анализ крови, чтобы отследить поведение эритроцитов и лейкоцитов. Дополнительно проверяется чувствительность к антибиотикам. Для уточнения диагноза применяется биопсия среза поврежденной ткани, чтобы определить тип возбудителя, измеряется уровень газов в подкожном слое.
Современная хирургия применяет ультразвуковую кавитацию, химическую некрэктомию, прием антибактериальных препаратов (Бензилпенициллин, Диоксидин) направлен только на уничтожение болезнетворных бактерий. Оперативное вмешательство нужно, чтобы остановить заражение здоровых клеток, путем удаления погибших фрагментов тканей. Хирург проводит санацию, пока не отделит от здоровой кожи все пораженные участки. Разрезы делаются глубокими, заходят за пределы некротизированной области, чтобы максимально сократить риск рецидивов. Послеоперационное восстановление проходит в условиях стационара, заключается в регулярной смене стерильных повязок, нанесением антисептических и ранозаживляющих препаратов. Если после осмотра продолжается инфицирование тканей, проводится повторная операция. Продолжается лечение антибиотиками, чтобы не допустить заражения дополнительной инфекцией, этиотропными средствами для полного уничтожения возбудителя в организме.
Возможные осложнения и прогноз выздоровления
Медики называют эту болезнь «пожиратель плоти» за скорость распространения инфекции по телу и риск ампутации конечностей в запущенной стадии. Осложнения могут появиться в виде почечной недостаточности, проблем с сердцем, пневмонии, холецистита. Люди с пагубными пристрастиями, игнорирующие медицинскую помощь, могут скончаться от сепсиса.
Благоприятный прогноз полного выздоровления существует лишь при своевременном обращении к специалистам на ранней стадии заболевания, когда инфекция не успела охватить большую площадь поверхности тела. На эффективность лечения влияют возраст, физиологические особенности больного, локализация, наличие хронических заболеваний.
Следует внимательно относиться к собственному здоровью, соблюдать меры предосторожности:
- лечение хронических заболеваний;
- соблюдение диеты для снижения веса;
- отказ от вредных привычек;
- избегать появления кровавых мозолей на ногах, путем ношения качественной обуви;
- экстренная обработка ран, порезов антисептическими средствами;
- принимать витамины, чтобы повысить защитные функции организма.
Некротический фасциит считается редким заболеванием. На данный момент зафиксировано более 500 случаев возникновения болезни по всему миру, 30 % из которых оказались смертельными.
Молниеносный некротический фасциит после травяных компрессов
Молодая женщина с болью в ноге и лихорадкой поступила в стационар — беспокоившая её 3 года язва после местного использования травяных компрессов начала увеличиваться
По материалам: Fulminant necrotizing fasciitis following the use of herbal concoction: a case report
Aidigun I. A., Nasir A. A., Aderibigbe A. B.
Journal of Medical Case Reports 2010, 4:326
Двадцатилетняя студентка народа игбо (Нигерия) поступила с жалобами на боли и прогрессирующий в течение трех дней отек правой голени. По данным анамнеза, пациентку три последних года беспокоит хроническая трофическая язва правой голени, в связи с которой была проведена кожная пластика. Язва начала увеличиваться после местного использования компрессов из смеси трав за две недели до поступления.
При поступлении, помимо болей в ноге, пациентку беспокоили чувство жажды и одышка. При осмотре: лихорадка, температура тела 38,2 °С, кожные покровы и видимые слизистые оболочки сухие и несколько желтушные, отек обеих ног, справа более выраженный и достигавший бедра. Не удалось пальпаторно определить пульсацию тыльной артерии стопы справа. Пульс регулярный с частотой до 132 ударов в минуту, АД=90/50 мм. рт. ст. На правой голени — множественные язвы с мутным гнойным отделяемым.
Электролитный состав сыворотки крови был в пределах нормы.
Начато лечение: цефтриаксон 1 г в/в капельно 2 раза в сутки, инфузии кристаллоидов, метронидазол 500 мг 3 раза в сутки, трансфузировано три единицы эритроцитной массы. Проведена фасциотомия, которая, однако, не принесла улучшения.
На фоне проводимой терапии развился обширный некроз кожи правой голени, пальпаторно определялась подкожная крепитация от стопы до верхней трети голени. На четвертый день после поступления проведена экстренная радикальная хирургическая обработка ран передней, латеральной и задней поверхностей правой голени. В ходе операции обнаружены и иссечены обширные внутримышечные абсцессы, а также некротизированные участки икроножной и передней большеберцовой мышц. В послеоперационном периоде проводились перевязки и была продолжена хирургическая обработка, однако некротический процесс распространился на большую и малую берцовые кости с развитием сепсиса. Вследствие угрожающего состояния проведена надколенная ампутация правой ноги.
При бактериологическом исследовании раневого материала выявлен рост бактерий родов Klebseilla и Pseudomonas. При гистологическом исследовании тканей удаленной конечности описан обширный некроз жировой, соединительной и поперечнополосатой мышечной тканей с очаговыми скоплениями мононуклеарных клеток.
Послеоперационный период протекал без осложнений, состояние пациентки после ампутации улучшилось, и была начата подготовка к протезированию.
Обсуждение
Некротический фасциит (НФ) — редкое, но тяжелое быстро прогрессирующее инфекционное поражение мягких тканей, характеризующееся обширным некрозом поверхностной фасции и подкожного жира. НФ распространяется по поверхности фасции, как правило, не затрагивая кожу и мышцы, однако в тяжелых случаях в процесс вовлекаются все выше- и нижележащие органы и ткани [1, 2]. Критически важно раннее подозрение на НФ, поскольку выживаемость при этой патологии тем ниже, чем больше времени прошло от инфицирования до начала соответствующей терапии [1]. НФ может развиваться после хирургического вмешательства, небольших травм, царапин, как на фоне хронического поражения кожи, так и у ранее здоровых лиц [3, 4]. Описаны случаи развития этой патологии после терапии кортикостероидами [5] и после внутримышечной инъекции НПВС [2], однако случай НФ после травяного компресса описан впервые. В развивающихся странах различные народные средства растительного происхождения и неустановленного состава используются местным населением при многих заболеваниях, однако наложение растительных компрессов на открытые раны встречается не так часто.
Состав возбудителей инфекций мягких тканей разнообразен и включает высоковирулентные штаммы Streptococcus, Staphylococcus, или комбинации грам-негативных и анаэробных бактерий [3, 6]. В описанном случае выявлен рост бактерий Klebseilla и Pseudomonas.
Заболевание начинается неспецифично, больного беспокоит лихорадка, боли в ноге и её отек, может возникнуть локальное покраснение, нарушение чувствительности или подкожная крепитация. Может обратить на себя внимание и насторожить несоответствие между интенсивностью боли и минимальными местными изменениями [7].
На более поздних стадиях инфекционный процесс распространяется локально по фасциям, вызывая тромбозы и нарушая васкуляризацию кожи. После попадания в кровоток бактерий и токсинов развивается сепсис [8]. При вовлечении подлежащих мышц развивается некротический миозит, который можно выявить при КТ- и МРТ-исследовании [1].
Основной метод лечения инфекций мягких тканей — ранняя радикальная хирургическая обработка и резекция всех некротических тканей на фоне полноценной антибактериальной терапии. Молниеносные случаи с тяжелым течением могут потребовать ампутации пораженной конечности.