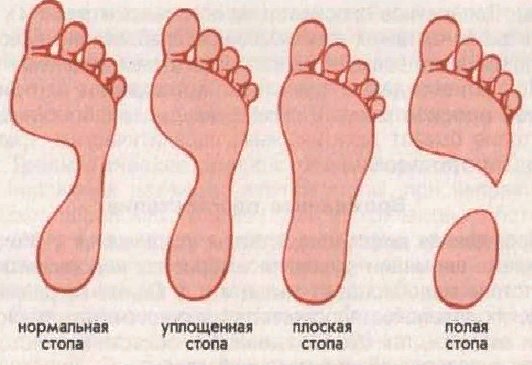
Полная стопа
Что такое полая стопа и как ее лечить
Поражение мышечно-связочного аппарата приводит не только к плоскостопию. Полная противоположность этого заболевания – полая стопа. При такой патологии пациенты отмечают сложности подбора обуви в связи с «высоким подъемом», изменение формы пальцев и быструю утомляемость при физических нагрузках.
Что это такое
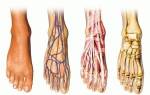
Стопа человека состоит из 26 костей, соединенных связками и мышцами. Мягкие ткани обеспечивают прочность, возможность изменять конфигурацию при нагрузке, перераспределение давления на отдельные участки.
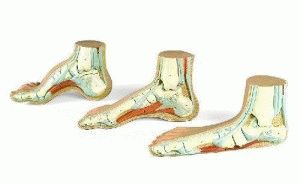
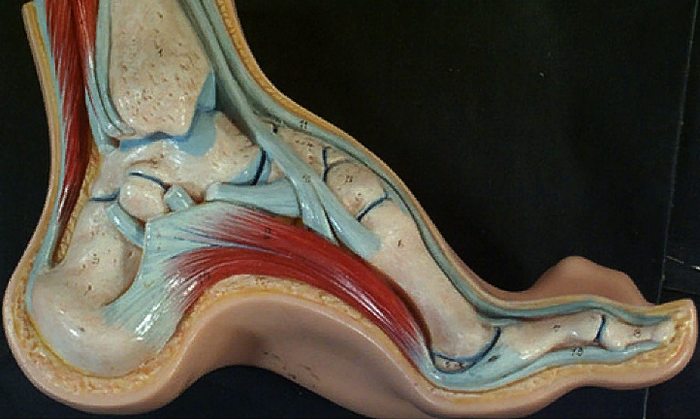
Стопа имеет два продольных и один поперечный свод. В проекции подошвы они начинаются и заканчиваются из 3 основных точек опоры: головки первой и пятой плюсневых и пяточная кость.
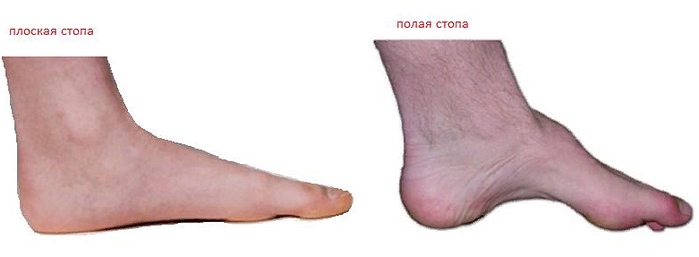
Увеличение кривизны продольного свода приводит к росту его высоты, контакт с опорой в средней части подошвы отсутствует. Это и называют полой стопой. Вся опора приходится на пальцы ног и пятку. Средняя часть не нагружена.
Почему развивается такая деформация
Образование высокого свода стопы возникает вследствие различных причин. Существует гипотеза, что перераспределение мышечного тонуса связано с патологией нервной системы или травмами. Среди наиболее распространенных этиологических факторов называют такие болезни и состояния:
- детский церебральный паралич;
- полиомиелит;
- врожденные нейропатии;
- мышечные дистрофии;
- наследственные патологии мозжечка;
- тяжелые ожоги;
- последствия переломов костей ступни.
У каждого пятого пациенты полая деформация возникает на фоне неврологического благополучия и при отсутствии травм в анамнезе. В таком случае предполагают наследственную предрасположенность, которую чаще ассоциируют с длиной связок.
В МКБ 10 полая стопа имеет шифр Q66.7. 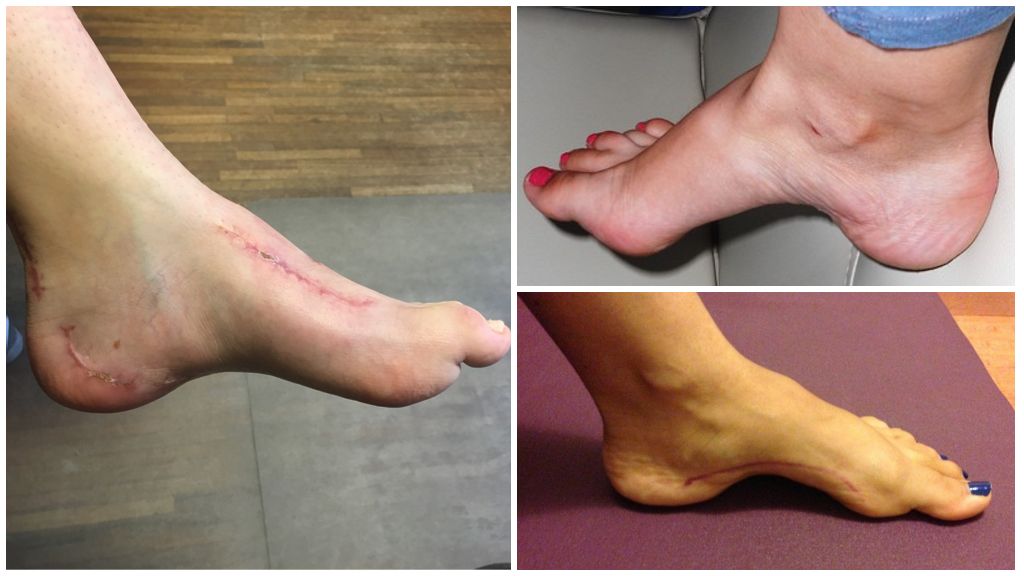
Виды и стадии
По локализации наибольшей деформации выделяют три вида полой деформации:
- Передний. Опора идет на кончики пальцев, стопа находится в вынужденно разогнутом положении. Пятка приподнята.
- Задний. Слабость икроножных мышц приводит к подошвенному сгибанию. Основная опора идет на пятку, она опускается ниже других отделов. Часто этот вид деформации сочетается с вальгусной установкой, которая происходит из-за контрактуры длинного разгибателя мышц ступни.
- Средний. У пациента укорочен подошвенный апоневроз или есть контрактуры мышц ступни.
Ортопеды указывают, что заболевание имеет 2 стадии:
- Изменить конфигурацию стопы можно за счет воздействия на мягкие ткани.
- Деформации носят стойкий характер, избавиться от них можно только путем хирургического вмешательства.
Выделение стадий позволяет понять, когда пациенту можно рекомендовать консервативные методы лечения, а в каких случаях они окажутся неэффективными.
Симптомы и осложнения
Обычно пациенты с полой стопой обращаются к врачу с такими жалобами:
- Боли в области голеностопных суставов, утомляемость после нагрузки.
- Боли в области центра подошвы, особенно после ношения неудобной обуви.
- Образование плотных мозолей на ногах – в области основания 1 и 5 пальцев.
- Сложности с подбором обуви – пациент отмечает, что может удобно чувствовать себя лишь в моделях с высоким подъемом, шнуровкой, чтобы отрегулировать пару по высоте. С трудом переносит обувь без каблука (когда средняя часть ступни не находит опоры и «провисает»).
- Привычка неправильно ставить ногу – с опорой на наружный край. О такой особенности свидетельствует неравномерный износ подошвы обуви.

При осмотре врач обратит внимание на следующие признаки:
- Изменение конфигурации стопы: отсутствие контакта с опорой среднего отдела, когтеобразные или молоткообразные пальцы, характерное расположение мозолей.
- Чтобы оценить стадию заболевания, травматолог-ортопед пропальпирует ступни, потянув кверху пятку и стараясь разогнуть пальцы ноги. Если деформация не является стойкой, она проходит от надавливания на первую плюсневую кость со стороны подошвы при осмотре, опоре на пол. При подъеме ноги стопа снова принимает патологическую форму.
- В случае необратимой деформации в средней части стопы врач пальпирует плотный тяж мышечного сухожилия, в ряде случаев наблюдают фиксацию в патологическом виде даже измененной кожей.
- При возникновении полой стопы на фоне неврологической патологии состояние ног будет вписываться в общую картину заболевания: конская деформация с опорой на носки, паралитическая ступня с переразгибанием в области подошвы.
Если родители подозревают полую стопу у ребенка или подростка, они должен обратить внимание на расположение ног. Вальгусная деформация на фоне плоскостопия также приводит к нарушению опоры: малыш будет вставать на наружный край стопы. Если зафиксировать ступню на опоре, она приобретет типичный для плоско-вальгусной деформации вид.
При отсутствии лечения заболевание будет прогрессировать, разовьются осложнения:
- нарушается походка;
- беспокоят боли в ногах и спине;
- снижается устойчивость к физическим нагрузкам;
- возникает стойкая деформация пальцев.
Диагностика
Установить верный диагноз помогут:
- Беседа: выявление жалоб, уточнение их связи с какими-либо заболеваниями, семейный характер заболевания.
- Осмотр ног пациента, анализ походки.
- Рентгенодиагностика полой стопы позволит выявить увеличение высоты продольных сводов, костных изменений.
- Плантография: выполнение отпечатков стопы с оценкой, чтобы выявить степень и признаки патологии.
- МРТ и электромиография при неврологических заболеваниях.
При необходимости пациента направляют на консультацию невролога.

Полая стопа и военная служба
Пациента с болезнями стоп могут освободить от армии. Годность к военной службе при полой стопе определяют исходя из того, может ли призывник носить обувь установленного образца. Армейские сапоги или ботинки изготавливают для здоровых ног, использование особой обуви или стелек недопустимо. От службы освобождают призывников, у которых продольные своды фиксированы в патологическом положении. Так называемые скрученные ступни должны иметь:
- приведенный, распластанный и широкий передний отдел;
- характерные натоптыши под головками плюсневых костей;
- молотообразную или когтеобразную деформацию пальцев.
Если ношение военной обуви затрудненно, но грубых стойких изменений стопы нет, призывник может быть признан ограниченно годным к некоторым родам войск (категория Б).
Лечение полой стопы
При заболевании применяют консервативные и хирургические методы.
Если патологической фиксации стопы еще нет, ортопед может посоветовать исправление с помощью безоперационного лечения. Это поможет при полой стопе у ребенка, молодого человека без тяжелого неврологического заболевания.
Консервативное лечение
Массаж. Процедуры направлены на расслабление мышц, снятие болевого синдрома. Приемы зависят от локализации поражения, так как они связаны с нарушением работы различных групп мышц. При наиболее распространенном среднем виде выполняют поглаживание и разминание подошвы в области натянутого апоневроза, глубокое поглаживание в проекции плюснево-фалангового соединения и поверхностное со стороны тыла стопы.

Ортопеды рекомендуют изготовление стелек для полой стопы на заказ. Только так можно сконструировать приспособление, которое будет подходить конкретному пациенту. Стандартные модели стелек обычно оказываются неэффективными и неудобными.
Обувь для пациентов должна фиксировать голеностопный сустав, иметь жесткую пятку и небольшой широкий каблук. Дополнительно для фиксации предлагают ношение ортезов.
Комплекс ЛФК при полой стопе назначает врач. Перечень упражнений зависит от причины заболевания и направлен на его коррекцию. После освоения основных приемов пациент может повторять их дома.
Физиолечение также назначают симптоматически. Оно направлено на уменьшение болей, нормализацию мышечного тонуса. Среди методов терапии применяют: магнитолечение, электрофорез, парафиновые аппликации.
Хирургическая коррекция
При неэффективности консервативных методов коррекции полой стопы у взрослых или детей назначают операцию. Тактика хирурга зависит от локализации поражения, причины болезни. Ортопеды используют:
- Формирование анкилоза в суставе (артродез).
- Рассечение костей (остеотомия).
- Резекция части кости.
- Пересадки сухожилия.
- Рассечение плантарной фасции.
Заболевание возникает при травмах, нервных и мышечных заболеваниях. У части пациентов это состояние является вариантом нормы. Стойкие деформации с невозможностью подбора военной обуви при полой стопе – основание для освобождения от службы в армии.
Консервативное лечение рекомендовано лицам, у которых еще не сформировалась патологическая фиксация ступни.
Полая стопа — что это такое, симптомы, лечение этой деформации
 Сегодня мы поговорим о такой деформации, как полая стопа, расскажем на alter-zdrav.ru о вероятных причинах ее возникновения, характерных симптомах патологии и возможном лечении.
Сегодня мы поговорим о такой деформации, как полая стопа, расскажем на alter-zdrav.ru о вероятных причинах ее возникновения, характерных симптомах патологии и возможном лечении.
Свод стопы – очень важная часть вашей анатомии. (Конечно, все части стопы важны, но свод имеет первостепенное значение).
Своды «работают» лучше, когда их высота средняя: если она слишком мала, у Вас возникает плоскостопие, если свод слишком высок – формируется полая (вогнутая) стопа. (Высокий свод может быть как на одной ноге, так и на двух сразу, загадывая тем самым загадки клиницистам).
Полая стопа — что это, фото, ее влияние на организм
Высокие своды встречаются не так часто как низкие и могут быть обусловлены различными патологическими состояниями. Например, возникнуть, после травм голеностопа. Полые стопы могут быть симптомом некоторых неврологических заболеваний, например, болезни Шарко-Мари-Тута, детского церебрального паралича, полиомиелита, менингоэнцефалита, опухолях головного и спинного мозга различной этиологии, полинейропатии, мышечной дистрофии и даже инсульта.
При этих неврологических болезнях изменяется мышечный тонус, некоторые мышцы стопы могут ослабнуть или стать полностью парализованными, при этом другие мышцы сохраняют свою функцию.
Словно какой-то сумасшедший ученый выстрелил из пушки лучом, вызывающим мышечную слабость, а мишенью воздействия оказались отдельные мышцы или сухожилия. В случае полой стопы, мышцы, которые поднимают свод относительно пятки остаются сильными, а мышцы, опускающие свод оказываются слабыми или парализованными.
Если формирование высокого свода связано с неврологической патологией, то данная ортопедическая проблема может прогрессировать.
Высокие своды встречаются не только при неврологических заболеваниях. Сам по себе высокий свод может быть генетически наследуемым из поколения в поколение признаком. В отличие от неврологической патологии высокие своды могут быть Вашей генетической особенностью и, в этом случае, как правило, не отмечается значимой отрицательной динамики в течение жизни.
Иногда крайне высокие своды стоп не вызывают никаких проблем (пожалуй, за исключением трудности в выборе подходящей обуви), но в других случаях могут быть интенсивные боли, быстрая утомляемость и другие неприятные симптомы в области стопы.
Симптомы полой деформации стоп, признаки
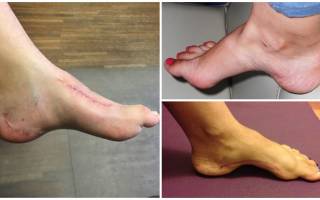
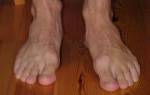
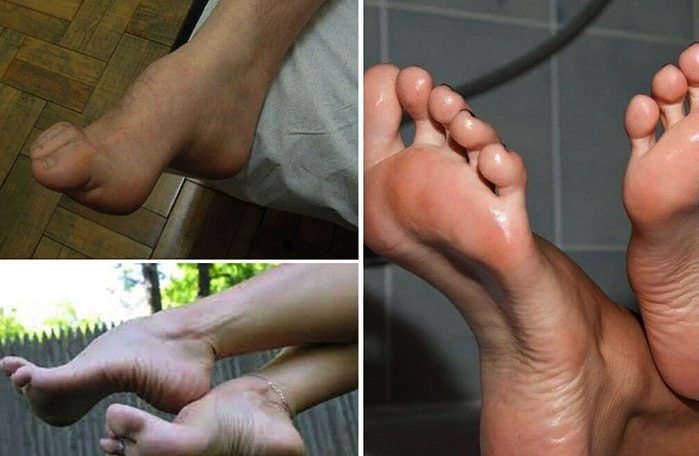
- Одним из самых ярких симптомов полой стопы является наличие высокого свода, который не исчезает даже в положении стоя.
- Пальцы на ноге могут сжиматься подобно пальцам кисти в кулак, что образно называется «когтеобразными пальцами» (Будьте уверены, Ваш подиатр, может назвать так эту деформацию пальцев не для того, чтобы пошутить над Вами. Этот значимый клинический симптом действительно так называется).
- Или же пальцы могут изгибаться в другую сторону, что называется «молоткообразными пальцами».
- Вы также можете отметить, что внешний край Вашей пятки опускается вниз по отношению к высокому внутреннему своду.
- В дополнение к этому, в положении сидя с опущенными ногами без опоры на пол, передняя часть стопы окажется ниже задней. (Это объясняется тем, что мышцы, поворачивающие Вашу стопу кнутри сильнее, мышц, разворачивающих ее кнаружи).
- Ваша стопа также может быть немного укороченной и жесткой. Так как вес тела перераспределяется на подъем стопы и пятку, в этих местах могут формироваться мозоли, так же как и на боковой поверхности, противоположной внутреннему своду (внешняя сторона стопы).
- При ходьбе может появиться болезненность или тугоподвижность, вследствие неправильного распределения нагрузки на стопу.
- Ношение обуви при подобной деформации также может стать некомфортным, так как большинство моделей обуви не подходит для стоп с высоким сводом.
- Кроме того, стабильность в голеностопном суставе снижается, потому что Вы вынуждены балансировать на пятке и подъеме стопы, что само по себе небезопасно. Вследствие этой нестабильности могут возникать растяжения связок лодыжки (что часто бывает при ходьбе у пациентов, перенесших инсульт).
Диагноз, код по МКБ, берут ли в армию
Когда высокие своды являются причиной боли, вызывают нестабильность голени, или же Вы отметили, что их высота постоянно остается высокой необходимо проконсультироваться с подиатром. Чтобы поставить диагноз, врач должен уточнить Ваш семейный анамнез. (Это не означает, что врач будет расспрашивать Вас о том, какие невероятно вкусные пирожки пекла Ваша пра-прабабушка. Врача, в данном случае, интересуют факты, имеющие отношение к медицине).
- Подиатр или ортопед, также обследует Вашу стопу при ходьбе и в покое, проведет клиническое тестирование, оценку высоты сводов, наличие когтеобразной или молоткообразной деформации пальцев, омозолелости в области стоп.
- Врач осмотрит Вашу обувь, чтобы понять, как Вы стаптываете ее (и сделать комплемент относительно Вашего безупречного вкуса).
- Рентгенография и плантография (отпечатки подошв) необходимы ортопеду, чтобы оценить структурные особенности костей.
- Если врач заподозрил неврологическую причину Вашей проблемы, он более детально обследует Вашу ногу и в большинстве случаев рекомендует консультацию невролога.
Код по МКБ 10 — Q66.
Что касается призыва в армию, то все зависит от степени выраженности деформации, а, самое главное, способен ли призывник носить обувь установленного образца. Если способен, то грозит категория Б (с незначительными ограничениями в службе), на что в реальности, на плацу или утреннем кроссе, может оказаться, никто смотреть не будет.
Полая стопа — лечение, упражнения, массаж
Лечение при высоком своде стопы определяется причиной возникновения этой патологии. Если состояние со временем не ухудшается (в этом случае, как правило, нет неврологической патологии), может быть эффективным консервативное лечение, спасающее Вас от боли. Как правило, всегда назначают физиотерапию (электрофорез, грязевые ванны, различные прогревания), лечебную физкультуру и массаж.
Упражнения ЛФК направлены большей частью на укреплению связочного аппарата — вращение, вытягивание носка, выставление пятки, прокатывание стопой палки, хождение по массажным коврикам и аналогичным приспособлениям.
Массаж стопы снимает спазм, уменьшает тугоподвижность и усталость, делают его, начиная от нижней части голени и растирающими движениями вниз по голеностопу, стопе, особое внимание пальцам и области их присоединения. Также для расслабления и снятия напряжения показаны теплые ножные ванночки с морской солью (1 столовая ложка соли на 2 литра воды). На имеющиеся мозоли и натоптыши накладывают масляные компрессы на ночь.
Ваш подиатр может использовать различные устройства для стабилизации стопы и обеспечения поддержки свода. Это могут быть ортезы (индивидуальные стельки, изготовленные специально для Вас), брейсы (изделия, одеваемые как носок, обеспечивающие стабильность стопы и лодыжки) и специальная обувь (как правило с высоким верхом и широкой подошвой для дополнительной стабильности и поддержки).
Подиатр также может лечить сопутствующие симптомы: ликвидировать омозолелости в области стоп или использовать специальные подушечки для перераспределения нагрузки на стопу.
Когда консервативное лечение неэффективно в отношении болевого синдрома или же состояние сводов стоп прогрессивно ухудшается, возможно, в Вашем случае хирургическое вмешательство будет наиболее адекватным, особенно если причиной формирования полой стопы послужило неврологическое заболевание.
В этих случаях хирургическое лечение является профилактической мерой, также как уборка сантиметрового слоя снега с дороги, по которой Вы планируете ехать, даже если снег продолжает идти, чтобы не пришлось позже разгребать сугробы полметра высотой. (Другими словами, хирургическое лечение на начальном этапе выполнить проще, чем в запущенном случае). В любом случае, Ваш подиатр поможет решить, какое лечение будет оптимальным для Вас.
Полая стопа
Термином «полая стопа» обозначается деформация стопы, характерной чертой которой является высокий свод. Происхождение полой стопы может быть различным.
Выделяются следующие формы полой стопы:
-
Идиопатическая полая стопа. Встречается в виде наследственной патологии. У больных с наследственной формой патологии степень деформации левой и правой стоп оказывается одинаковой. Деформация стоп представляет собой один из признаков дисплазии.
Полая стопа имеет ряд характерных клинических проявлений:
-
Большая высота свода за счет повышенного сгибания переднего отдела стопы в среднеплюсневом или предплюсне-плюсневых суставах. Увеличение высоты свода приводит к его укорочению, то есть уменьшению расстояния между точками опоры стопы в области пятки и в области головок плюсневых костей.
 |
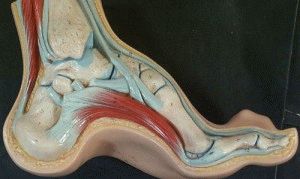
Симптомами выступают острые и довольно интенсивные боли в голеностопном суставе, быстрое утомление во время ходьбы. Обычно людям с подобной аномалией тяжело выбрать подходящую обувь, обеспечивающую комфорт и удобство. При этом старая, давно разношенная обувь способна внезапно показаться дискомфортной. Диагностика полой стопыВ большинстве случаев специалисты диагностируют заболевание, просто осмотрев стопы. Плантография является основным методом диагностики. Способ предельно прост: как на мокром песке, след стопы переносится на особую бумагу, по характеру отпечатка судят о наличии заболевания. Если отпечатались пятки и пальцы, а между ними – пустота, налицо очевидное проявление полой стопы. Поставить точный диагноз поможет рентгеновский снимок, становится хорошо заметна интенсивность деформации, типичные признаки. Компьютерная томография – метод диагностики, применяемый при старых травмах. Часто, если постановлен диагноз «полая стопа», пациента направляют на обследование к врачу неврологу. Обследование у доктора – электромиография и МРТ, помогут установить, стало ли изменение стопы симптомом болезни позвоночника. Если болезнь диагностируется у пациента старше 35, для исключения наличия опухоли в спинном мозге лучше проконсультироваться с врачом онкологом.
Лечение патологииПри выборе методики лечения полой стопы медики опираются на факторы:
Этапы формирования деформации:
Если обнаружена слабая или умеренно проявленная деформация, назначают консервативное лечение: массаж, физиотерапия, ЛФК (несложные упражнения). Специальные методы лечения обычно не применяются. Закрепить костно-мышечные элементы свода стопы – главная задача консервативного лечения. Помимо устранения симптомов конкретного заболевания, массаж стоп комплексно укрепляет организм, развивает мышцы. Массаж назначают курсами, длительность курса – 2 недели. Опытный мастер поможет быстро справиться с симптомами болезни.
Отличный результат дают совмещение лечебной физкультуры и ношение ортопедической обуви. Упражнения для ЛФК подбираются индивидуально, основываясь на рекомендации лечащего врача. Приведены простые упражнения:
Если пациент – ребёнок, в большинстве случаев деформация не успела перейти в устойчивую фазу. Эффективно используют курс физиотерапии, лечебный массаж, специальные упражнения и ортопедические стельки. Для нормализации стопы полезны тёплые ванночки и парафиновые аппликации. Хирургическое вмешательство показано, когда наблюдается серьёзная патология, причиняющая больному беспокойство. Зависимо от вида патологии применяются:
По статистике, используют комбинацию перечисленных методик. После оперативного вмешательства требуется зафиксировать кости в правильном положении, для чего движения между ними блокируют.
После операции больным показаны:
Положительные прогнозы возможны при своевременно начатом лечении. Возможные осложненияВ ряде случаев наблюдаются осложнения:
Профилактика полой стопыК сожалению, первичной профилактики полой стопы не найдено. К вторичной профилактике специалисты относят проведённые своевременно диагностику и лечение заболеваний, вызывающих развитие патологии (полиомиелит, парез, паралич). Врачи рекомендуют через некоторое время после лечения повторить массаж. Помимо курса, пройдённого у специалиста, допустимо периодически выполнять массаж стопы самостоятельно. Следует распарить стопы перед самомассажем. Лучше проводить манипуляцию перед сном. Перед началом полезно пошагать по массажному коврику. В случае отсутствия последнего, его роль выполняет мелкая галька либо бобовые, расположенные в коробке. Нужно переходить с одной ноги на другую до притупления болезненных ощущений. Перед массажем разогрейте руки. Не менее важно, чтобы во время процедуры нога не оставалась напряжена. Для самомассажа рекомендуют несколько положений:
Для профилактики полой стопы лечебные упражнения полезны, как и массаж. Повторить в домашней обстановке курс, пройдённый в больнице, обычно не составляет труда. Обязательная рекомендация – ношение ортопедической обуви. Женщинам следует предпочесть широкую платформу, забыть про каблуки выше трёх сантиметров. Обувь на платформе помогает надёжно зафиксировать ногу в правильном положении. Оптимально носить обувь на низком каблуке. Тёплую обувь, ботинки либо сапоги лучше выбрать с большим верхом, внутренний край при этом оказывается приподнят. Перед выбором ортопедической обуви стоит обязательно проконсультироваться с лечащим врачом. С задачей фиксации отлично справляются брейсы – особые планки-фиксаторы, оказывающие корректирующее и разгрузочное действие на ноги. Брейсы одеваются на носки. Поддержать свод стопы помогут ортезы – специальные ортопедические стельки, обычно изготавливаются индивидуально. Мозоли и натоптыши, сопровождающие полую стопу, показано срезать. В качестве альтернативы допустимо подложить под мозоль подушечки, они помогут перераспределить нагрузку на стопу, уберут чувство боли, возникающее при ходьбе. Основная задача – пресечь развитие болезни. Выполнение профилактических мер поможет предотвратить возвращение болезни. Adblockdetector Для любых предложений по сайту: arta-ug@cp9.ru
|