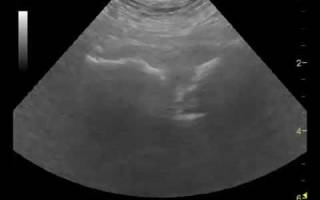
Узи костей таза
Зачем делать УЗИ лонного сочленения при беременности?
Явление расхождения костей и тянущая боль в области таза во время беременности знакомо практически каждой женщине, которая вынашивала ребенка. У некоторых боль слабее, терпеть ее можно, а иным с трудом удается поддерживать минимальную физическую активность. Однако нужно понимать, что этовременные изменения в опорно-двигательном аппарате, цель которых в том, чтобы создать условия для появления ребенка на свет.
Кости таза, в частности, лонные, подвздошные и седалищные, а также связки и хрящи «размягчаются» под воздействием гормонов. В этом участвует гормон релаксин. Благодаря этому кости подстраиваются под размеры головки малыша еще до родов. Все болевые ощущения сосредоточены именно в лонном сочленении, в народе это место называют лобком. Вне беременности тазовые кости поддерживают внутренние органы.
Что такое лобковый симфиз?
Второе название указанного соединения – это лонное сочленение. Чтобы лучше понять, где оно расположено и что с ним происходит в период гестации, нужно знать, как устроен таз.
Он представляет собой кольцевое соединение костей: крестцовых, тазовых и копчика. В свою очередь, кости таза — это не единая кость, а совокупность из нескольких. Она состоит из лонных, подвздошных и седалищных костей. Соединение лонное расположено вертикально по срединной линии между верхних ветвей одноименных костей.
Расхождение лонного сочленения именно во время беременности обусловлено тем, что хрящ, откликаясь на гормон релаксин, становится весьма подвижным и способствует подстройке размеров костей под габариты ребенка. Но иногда гормона много и сочленение излишне «разбалтывается». Это объясняет тянущую боль области лобка.
Если болевые ощущения в области лобка чрезвычайно сильные, то говорят о симфизите. Что это? Воспалительный процесс, протекающий в области лонного сочленения, называют симфизитом. Он может указывать как на растяжение, так и на разрыв.
Под воздействием релаксина хрящевой диск чрезмерно размягчается, и дистанция между костями увеличивается больше чем на полсантиметра. Сколько миллиметров считается нормальным расстоянием для костей таза? Для сравнения, у тех, кто не ждет ребенка расстояние между лонными костями должно быть не больше 20 мм. Именно эту цифру принято брать за норму.
Симфизит делят по степени тяжести. Для этого на аппарате УЗИ наблюдают расстояние расхождения костей таза и состояние лонного сочленения.
Так, если на УЗИ аппарате видно, что кости разошлись на 50–90 мм, то говорят о первой легкой стадии симфизита. Расстояние до 2 см считается средней степенью тяжести, а уже больше 2 см – это тяжелая форма. Дисфункция лонного сочленения, то есть размягченное состояние диска может повлечь за собой еще большее растяжение или разрыв во время родовой деятельности.
Состояние при лёгкой и средней степени тяжести редко вызывает серьезные осложнения. Проблема болей в лобковой области исчезает после снижения релаксина по окончании беременности. Опасность для здоровья наступает в том случае, если расхождение между костями лонного сочленения превышает 4–5 см или при разрыве. Могут быть повреждены внутренние органы, расположенные близко к костям.
Симптомы симфизита
Коварность симфизита в том, что часто боль чувствуется субъективно. К примеру, у женщины может быть серьезное расхождение костей лонного сочленения, а она при этом испытывает слабую боль. Но чаще, наоборот, даже малейшее расхождение дает о себе знать сильными болевыми ощущениями. Поэтому при симфизите при беременности очень важно наблюдение в динамике.
По каким признаками обнаруживается воспаление в лонном сочленении?
- Боль тянущая или периодически стреляющая в области лобка;
- Женщине сложно отвести бедро в сторону, повернуться, встать с кровати;
- Боль при ощупывании в подвздошно-крестцовой области;
- Характерная походка беременных «уточкой», особенно после родов;
- Болевые ощущения при движении и их отсутствие в покое.
Подобные ощущения в слабой форме сопровождают всех беременных, их диагностируют как норму. А вот если у беременной женщины наступают исключительно сильные болевые ощущения, сложно двигаться и невозможно дотронуться до костей таза, то в этом случае уже говорят о воспалительном процессе лонного сочленения.
Эти симптомы обычно появляются в последние недели перед родами.
Однако у некоторых беременных женщин дисфункция лонного сочленения может дать о себе знать на ранних сроках, во втором и даже в первом триместре.
Растяжение средней и сильной степени тяжести, разрыв могут дать о себе знать и во время и после родов. Женщина может испытывать боль от абсолютно любого движения. Чаще говорят о том, что сложно самостоятельно встать, подняться и спуститься по лестнице, сесть на стул.
На обычных плановых УЗИ-скринингах врач проблемы расхождения лонного сочленения не смотрит. Однако если боль сильная, то лечащий врач может назначить дополнительный УЗИ. Во время этого сеанса УЗИ будет со всех сторон оцениваться состояние костей таза, лонного сочленения.
Причины проблем в лонном сочленении

Для появления симфизита есть свои причины. Чаще они лежат в наследственности, слабости связочного аппарата, соединительной ткани всего организма и недостатка минерала кальция.
На наследственные причины может указывать тот факт, что симфизит был у родни беременной женщины. Чаще подобным образом протекает беременность у мамы, бабушки, сестры и так далее.
Замечено также, если в первую беременность у женщины наблюдается симфизит, то он повторится при следующих.
На причины в области структуры соединительной ткани могут указывать частые подвывихи, проблемы со связочным аппаратом. Недостаток минерала кальция и витамина D выражается в ломкости и расслоении ногтей, переломах. Кроме того, основаниями могут быть перенесённые ранее травмы в тазовой области и предыдущие роды, особенно многократные. К возможным причинам врачи относят и резкий набор веса женщиной в период беременности, нарушение режима и несбалансированное питание. Все эти факторы влияют на гормональный фон, который может спровоцировать симфизит.
Увеличившийся резко вес окажет влияние на размягчённое лонное сочленение, поэтому может понадобиться госпитализация!
Какое воздействие оказывает расхождение костей в области лонного сочленения на роды и беременность? На состояние малыша симфизит не оказывает никакого действия. При болях в области лобковых костей ухудшается самочувствие мамы. Ей становится сложнее переносить беременность.
Методы диагностики и лечения

При усилении болей области лобка стоит обязательно поставить в курс своего врача. Возможно, он обнаружит симптомы находящегося в ранней стадии симфизита, такие как нестабильность костей таза, лонного сочленения и размягчение хрящей. Если врач заметит отек в области тазовых костей и лобка, невозможность к самостоятельной физической активности, то для постановки окончательного диагноза нужно получитьрезультаты диагностики.
Женщинам в период беременности рентген не делают, но методом УЗИ можно увидеть реальное расстояние между костями таза. Кроме того, на УЗИ сканере можно разглядеть протекающий воспалительный процесс. Обследование рентгенографическим аппаратом можно будет сделать уже после родов. Обычно потребность в рентгене возникает тогда, когда уже определена тяжелая стадия или произошел разрыв лонного сочленения.
Чтобы исключить причину нехватки кальция, врач может назначить дополнительный прием кальций содержащих препаратов. Самостоятельно себе назначать кальций не стоит, это может сказаться на процессе родов и состоянии ребенка. Лучше включить в рацион богатые кальцием продукты, такие как сыр, молоко, кисломолочные напитки, творог зелень.
Для того чтобы улучшить усвоение кальция организмом беременной женщины, нужно наладить поступление витамина D.
Еще одна рекомендация врача касается того, что стоит начать носить бандаж на бедрах и избегать стоячего положения на одном месте больше 40 минут.
В особо сложных случаях, если УЗИ-диагностика показала серьезное расхождение, женщине назначают противовоспалительные препараты и физиолечение.
Варианты диагностики и лечения симфизита во время беременности ограничены. Именно поэтому предрасположенность женщин к расхождению в лонном сочленении или нарастающие боли должны не замалчиваться, а находиться под контролем лечащего врача.
МРТ костей таза
МРТ костей таза на сегодняшний день является одним из наиболее точных методов диагностики широкого спектра повреждений данной области. Травмы тазовых костей относятся к наиболее тяжелым в связи с физиологическими особенностями опорно-двигательного аппарата (наличие большого количества нервных волокон и кровеносных сосудов). Именно поэтому точной диагностике при травмах таза придается первостепенное значение. Диагностическая ошибка способна привести к инвалидизации пациента. Во избежание ошибок применяется высокоточный метод МРТ.
Показания
МРТ костей таза может быть назначена в следующих случаях:
- Переломы или трещины костей таза,
- Повреждения мягких тканей вокруг тазовых костей вследствие травмы,
- Подозрение на наличие опухолей и метастазов в тазовой области,
- Аномалии развития костей таза,
- Ущемление нервных окончаний в тазовой области,
- Такие патологии, как сепсис, туберкулез, сифилис и иные, способные затронуть тазовые кости.
Диагностика состояния тазовых костей, выполненная на аппарате МРТ, позволяет врачу более точно спланировать предстоящую операцию на тазовой кости, включая подготовку к эндопротезированию сустава. Кроме того, метод МРТ, не давая лучевой нагрузки на организм пациента, может использоваться как скрининговый при контроле результатов прошедшей операции.
При обследовании костей малого таза МРТ точно визуализирует даже незначительные трещины и смещения, помогает точно установить степень повреждения при переломе, определить, насколько развита опухоль, очертить ее границы, выявить выраженность костного некроза или остеопороза.
Противопоказания
МРТ не проводится у пациентов с установленными кардиостимуляторами и иными электронными имплантатами. Кроме того, высокопольные томографы не позволяют проводить диагностику пациентов, чей вес превышает 130 кг.
МРТ также не рекомендуется проводить беременным (особенно в 1-м триместре) и лицам с тяжелой патологией почек, бронхиальной астмой или аллергиями (не назначается МРТ с контрастированием). Кормящим матерям МРТ назначается, однако специалисты рекомендуют воздерживаться от кормления грудью как минимум на сутки после процедуры.
Подготовка
При назначенном МРТ малого таза пациенту рекомендуется отказаться от приема пищи за 4-5 часов до процедуры, особенно если назначено обследование с контрастированием. Перед проведением диагностики пациенту следует переодеться в свободную удобную одежду, лишенную металлических элементов. Кроме того, перед входом в аппаратную пациент должен снять с себя все изделия из металла или содержащие металл – украшения, часы, булавки и шпильки, слуховой аппарат, съемные зубные протезы, элементы пирсинга, очки, выложить из карманов пластиковые карты и ручки.
Как делают?
Перед обследованием пациент укладывается на кушетку на спину, тазовую область фиксируют специальными ремнями и валиками. Кушетка перемещается в кольцевую часть томографа, и начинается сканирование. Вся процедура занимает около 20 минут. Во время сканирования томограф издает шум, который может быть неприятен для пациента. В этом случае врач может предложить воспользоваться наушниками или берушами.
В процессе диагностики пациенту следует сохранять неподвижность, в противном случае возможно искажение качества снимков. Если по каким-либо причинам пациент не может лежать без движения, ему может быть рекомендован прием седативных препаратов или погружение в медикаментозный сон.
В настоящее время обследование проводится как на аппаратах закрытого типа, так и на открытых томографах. В последнем случае пациент располагается в открытом пространстве, что позволяет проводить МРТ даже пациентам с ярко выраженной клаустрофобией. Открытые томографы, кроме того, не имеют ограничений по весу пациента и позволяют проводить диагностику даже при очень сложных травмах, когда помещение пациента в тоннель закрытого аппарата затруднено.
По итогам проведенного обследования проводится обработка снимков, формируется полная картина патологии. По окончании процедуры пациент получает снимки с расшифровкой результатов. Как правило, расшифровка выдается на следующий день, однако в экстренных случаях может быть выполнена за 1-2 часа.
Все данные также могут быть записаны на диск и использованы по мере необходимости в будущем лечении.
Использование контраста
Диагностика тазовых костей, проведенная на томографе с применением контрастного усиления, дает возможность повысить результативность и точности обследования. Контраст представляет собой парамагнитное вещество на основе гадолиния, вводимое внутривенно.
Контрастному обследованию отдают предпочтение при подозрении на опухоль. Препарат обладает свойством накапливаться к пораженных тканях, благодаря чему на снимках становится отчетливо видно расположение опухоли, ее границы, количество очагов патологии и распространенность. Широко применяется МРТ с контрастированием и при отслеживании динамики развития опухолевого процесса, а также при ремиссии.
Контрастное вещество редко приводит к появлению осложнений, однако введение контраста нежелательно при беременности. В редких случаях также возможна неожиданная аллергическая реакция на контраст, однако в современных клиниках врачи подготовлены к такому развитию событий и имеют под рукой все необходимое для купирования приступа аллергии.
Введение контраста увеличивает длительность процедуры на 15-20 минут. После введения пациент может ощутить легкий привкус металла во рту. Других неприятных ощущений контрастирование не доставляет.
Преимущества метода
МРТ – метод, дающий возможность максимально точно выявлять даже незначительные патологии и травмы. Именно метод МРТ является сегодня одним из наиболее точных способов диагностики переломов – благодаря выполнению серии снимков в высоком разрешении ив различных проекциях достигается получение полной картины травмы.
МРТ может быть проведена и при очень тяжелом состоянии пострадавшего, которое требует реанимационных и противошоковых мероприятий, а также при наличии множественных травм (в этом случае выполняется комплексная диагностика).
Еще одним безусловным преимуществом МРТ является неинвазивность. Это особенно значимо при переломах, поскольку пациент, испытывающий сильную боль от травмы, может быть шокирован причинением ему боли в ходе обследования. МРТ дает возможность избежать этого.
МРТ – безопасная методика, не использующая лучевое воздействие (в отличие от компьютерной томографии).
В некоторых случаях МРТ позволяет выявить структурные изменения костей таза, которые остались «невидимыми» для других методов.
Особую ценность имеет метод МРТ в онкологии, поскольку позволяет выявлять опухоли уже на ранних стадиях формирования, позволяя тем самым поставить диагноз и начать лечение сразу же, существенно улучшая прогноз.
Возможные риски
При соблюдении техники безопасности МРТ не представляет опасности для пациента. Однако существуют некоторые риски:
- Имплантированные электронные устройства могут выйти из строя,
- Металлические элементы в организме пациента могут нагреться или сместиться,
- При МРТ с контрастированием, если предварительно не было установлено наличия у пациента заболеваний почек, может развиться нефрогенный системный фиброз,
- Контрастное вещество обладает свойством накапливаться в молоке матери, поэтому при кормлении ребенка грудью сразу после процедуры существует риск интоксикации организма малыша.
Альтернативы
В некоторых случаях, когда требуется уточнить результаты или провести дифференциальную диагностику, могут быть назначены другие методы обследования.
- УЗИ малого таза считается достаточно точным методом диагностики, совершенно безвредным, но все же уступающим МРТ по информативности. К УЗИ малого таза чаще прибегают при подозрении на травмы и патологии органов малого таза.
- Компьютерная томография малого таза. Этот метод использует ионизирующее излучение, однако является очень точным в плане диагностики состояния костных структур таза.
- Рентгеновское обследование – проводится при подозрении на перелом.
- ПЭТ-КТ – метод пригоден для оценки функциональных нарушений.
Стоимость
Цена МРТ костей таза в клиниках Москвы колеблется от 4-5 до 8 тысяч рублей. Итоговая стоимость зависит от следующих факторов: выбор клиники, время суток (некоторые клиники предлагают скидку в ночные часы), необходимость введения контраста (увеличивает стоимость процедуры), дополнительные услуги (запись результатов на диск, трехмерная реконструкция результатов, дополнительные консультации профильных специалистов после диагностики).
УЗИ и рентген костей таза обойдутся в тысячу рублей. КТ и МСКТ – в 5-6 тысяч. А вот на ПЭТ-КТ придется раскошелиться – процедура стоит не меньше 20 тысяч рублей.
Что показывает УЗИ малого таза?
Рассказываем, о различных видах УЗИ малого таза — обследования, с помощью которого врачи ищут отклонения в работе органов мочевыделительной и половой систем.

Из-за безопасности и высокой точности ультразвуковое исследование очень часто используют для обследования органов, расположенных между тазовыми костями. В первую очередь органов мочеполовой системы. УЗИ малого таза показывает органы в динамике, что упрощает диагностику и позволяет довольно легко найти отклонения в работе.
Когда врач назначит УЗИ малого таза?
Пациенты обоих полов проходят ультразвуковые исследования малого таза при подозрениях на болезни мочевыделительной системы: мочекаменную болезнь, новообразования в мочеточниках, цистит и другие. Осмотреть органы с помощью аппарата УЗИ можно как через брюшную стенку, так и ректально. В некоторых случаях, второй способ предпочтительней: например, если из-за недержания нельзя наполнить мочевой пузырь для подготовки к осмотру.
Однако, чаще УЗИ малого таза назначают при проблемах в половой сфере: бесплодии, болях, импотенции, новообразованиях. Для пациентов разного пола врачи используют различные типы УЗИ, которые лучше всего позволяют рассмотреть больные органы.
Какие существуют типы УЗИ?
Из-за разницы в анатомии мужчин и женщин, есть несколько типов ультразвукового исследования малого таза. Одни можно применить для пациентов обоих полов, другие — только для женщин или только для мужчин.
- Общее для обоих полов — трансабдоминальное УЗИ. При нём исследование проводится через переднюю брюшную стенку. На нём хорошо различимы мочевой пузырь и яичники.
- Для качественного осмотра органов малого таза у женщин применяют трансвагинальное обследование — оно позволяет рассмотреть всю половую систему: матку, маточные трубы и яичники.
- Для осмотра кишечника и простаты используют трансректальное УЗИ — датчик вводят в прямую кишку.
Женщинам обычно назначают полное УЗИ малого таза, и за одно обследование они проходят и трансабдоминальный, и трансвагинальный осмотр.
Мужчины на этой процедуре обычно проверяют только простату (при помощи трансректального обследования), а для осмотра мочевого пузыря им, как правило, назначаются отдельные УЗИ.
Особенности женского УЗИ
Вариантов, когда врачи назначают УЗИ органов малого таза много:
- гинеколог в ходе визуального осмотра не смог определить причину жалоб;
- вы планируете сделать аборт, установить внутриматочную спираль или хирургически лечить матку и яичники — УЗИ поможет избежать осложнений;
- для профилактики, вне зависимости от возраста — так можно найти заболевания на самом раннем этапе, пока симптомы ещё незаметны.
Кроме того, УЗИ малого таза также назначают перед операциями над соседними органами — прямой кишкой, мочевым пузырём, почками, поджелудочной железой.
Наиболее точные результаты даст трансвагинальное УЗИ — оно помогает диагностировать практически все заболевания женской половой системы:
- эндометриоз,
- миома матки,
- кисты,
- опухоли матки,
- аномальное развитие органов,
- полипы эндометрия,
- непроходимость труб,
- спайки внутренних органов,
- замершая или внематочная беременность.
Беременные часто делают трансабдоминальное УЗИ малого таза для контроля развития плода. Это достаточно безопасное исследование, которое не сможет навредить малышу. Именно на УЗИ малого таза можно рассмотреть пол будущего ребёнка.
Особенности мужского УЗИ
Мужчинам УЗИ малого таза назначают редко. Это связано с тем, что на нём, из-за особенностей физиологии, мало что можно различить. Органы расположены достаточно далеко и их сложнее рассмотреть. В малый таз мужчин входят мочевой пузырь, прямая кишка, предстательная железа и семенные пузырьки. Наружные половые органы мужчин при УЗИ малого таза не осматривают. Часто врач рекомендует отдельное исследование мочевого пузыря или простаты, а не полный осмотр всего малого таза.
Однако, в некоторых случаях предпочтительней именно общий осмотр. Доктор назначит ультразвуковое исследование малого таза, если у вас:
- болезненные и частые мочеиспускания,
- постоянное ощущение наполненности мочевого пузыря,
- неестественные выделения из уретры,
- хронические заболевания простаты.
Такой тип обследования будет необходим при проблемах с потенцией. А если у вас были заболевания, передающиеся половым путём, то его необходимо проходить регулярно, во избежание осложнений.
Осмотр проводится трансабдоминально и ректально. В первом случае можно рассмотреть мочевой пузырь и семенники, а во втором — предстательную железу. После получения снимков нужно провести более точные обследования: сдать кровь и анализ на мочу, сделать спермограмму и компьютерную томографию.
Что нужно знать об ультразвуковом исследовании малого таза?
Подготовка к УЗИ зависит от его типа:
- при трансабдоминальном исследовании должен быть полностью наполненный мочевой пузырь;
- при трансректальном исследовании он должен быть наполнен наполовину, а кишечник очищен;
- при трансвагинальном мочевой пузырь и кишечник должны быть пусты.
Для этого можно за час-полтора до визита к врачу выпить около литра воды. Перед трансректальным УЗИ желательно сделать клизму для очищения прямой кишки.
За два-три дня до исследования следует исключить из рациона все продукты, повышающие газообразование: богатые клетчаткой овощи (капусту, лук, редис), бобовые, хлеб, каши, кисломолочные продукты. Можно за один-два дня начать принимать сорбенты и ветрогонные препараты.
Не забудьте провести гигиенические процедуры перед визитом к врачу. Захватите с собой полотенце, чтобы вытереть гель с тела, и простынь, чтобы положить её на кушетку. Для большего комфорта можно подобрать такую одежду, которую будет легко снять или отодвинуть для проведения осмотра: широкую футболку, юбку или свободные штаны. И не забудьте захватить заключения с предыдущих ультразвуковых исследований: врач сразу же сможет отследить динамику и назначить дальнейшие осмотры.
УЗИ тазобедренных суставов
Ультразвуковое исследование позволяет диагностировать патологии суставов и развитие патологических состояний в окружающих сустав тканях. УЗИ – это безвредный метод диагностического исследования, который нередко назначают детям. УЗИ взрослым назначают как дополнительное исследование, в большинстве случаев при патологических состояниях тазобедренного сустава назначают магнитно-резонансную томографию. УЗИ тазобедренных суставов назначают при невозможности выполнения МРТ, если у пациента поставлен кардиостимулятор, есть металлические имплантаты, протезы, осколки в теле.
В Юсуповской больнице пациенты могут пройти все виды исследований состояния тазобедренных суставов. В диагностическом центре больницы проводят магнитно-резонансную томографию, компьютерную томографию, ультразвуковое исследование, рентген. С помощью современного диагностического оборудования добиваются наиболее точных результатов исследований. С помощью УЗИ тазобедренного сустава исследуется состояние следующих анатомических составляющих:
- головки бедренной кости;
- прилегающих к суставу связок и сухожилий;
- нервных пучков;
- подвздошной кости;
- хрящевой ткани сустава;
- синовиальных сумок.
В отличие от МРТ стоимость ультразвукового исследования невелика, отсутствуют вредные излучения, противопоказаний к УЗИ нет, кроме временного ограничения из-за повреждения тканей в области исследования.
УЗИ тазобедренных суставов у взрослых: что показывает
Патологии, которые можно обнаружить с помощью УЗИ:
- разрывы сухожилий, связок, мышц;
- растяжение капсулы сустава;
- переломы, вывихи;
- некроз тканей;
- артроз тазобедренного сустава;
- артрит тазобедренного сустава;
- синовит;
- наличие крови, жидкости в тканях сустава.
Как делают УЗИ тазобедренных суставов
УЗИ тазобедренного сустава не требует подготовки к процедуре. В зависимости от проекции исследования, врач просит пациента принять определенную позу. На кожу наносится гель, который способствует мягкому движению датчика по коже больного, лучшему прохождению ультразвуковых волн. Датчик передает изображение на монитор. В зависимости от области исследования тазобедренного сустава пациент принимает позу, которая облегчает различные виды доступа к тазобедренному суставу. Исследования проводятся с помощью переднего доступа (пациент находится в позиции, лежа на спине с вытянутыми ногами) – такой доступ позволяет исследовать связки, мышцы пахового промежутка, крыло подвздошной кости, лимфатические узлы, отдельные элементы бедренной кости. Задний доступ (пациент находится в позиции, лежа на боку, нога согнута и подтянута к животу) позволяет провести исследование сухожилий задней области бедра, седалищного бугра, ягодичных мышц.
Латеральный доступ (пациент лежит на боку) позволяет исследовать апофизы, мышцы бедренной фасции, большой вертел бедренной кости, большую берцовую кость. Медиальная проекция исследования (пациент находится в позиции, лежа на спине, ноги согнуты и разведены в стороны) позволяет исследовать внутреннюю область бедра, связки, мышцы этой области, лобковую кость. После исследования протокол процедуры отдается пациенту на руки. Расшифровкой протокола занимается лечащий врач, который на основании исследования назначает лечение. В протоколе УЗИ описывается:
- состояние хрящевых, нервных тканей;
- состояние сухожилий, связок, мышц;
- указывается объем внутрисуставной жидкости;
- указывается наличие гематомы, новообразований, кисты, разрывов связок, мышц, сухожилий или повреждений костной ткани;
- подвывиха, вывиха тазобедренного сустава.
УЗИ разрешено проводить беременным женщинам, детям любого возраста при наличии показаний для исследования. Считается неинформативным проведение УЗИ у людей с лишним весом, временным противопоказанием к проведению УЗИ служит повреждение кожного покрова, кожное заболевание или рана в месте ультразвукового исследования.
УЗИ тазобедренного сустава: цена
УЗИ тазобедренных суставов делают во многих медицинских центрах и клиниках Москвы. Цена исследования тазобедренного сустава составляет от 1400 рублей и выше, в зависимости от ценовой политики медицинского учреждения, от типа оборудования (стоимость УЗИ на инновационном оборудовании выше), места положения диагностического центра и других факторов. УЗИ тазобедренного сустава можно пройти в диагностическом центре Юсуповской больницы, на инновационном оборудовании. Стоимость УЗИ тазобедренного сустава – 2900 рублей. В клинике можно пройти обследование у ортопеда, травматолога, пройти лечение и реабилитацию. Записаться на консультацию к врачу можно по телефону Юсуповской больницы.