Синие пятна на ногах у лежачего больного
Синюшность ног

Посинение кожи на различных участках кожи вызванных недостаточным поступлением кислорода мелкие сосуды в медицине носит название «Цианоз» (в переводе с греческого – темно-синий). Синюшность ног может быть симптомом различных болезней, чаще всего это заболевания сердца, сосудов или легких. Цианоз может возникать в следующих случаях:
- Если по каким-либо причинам уменьшается насыщение крови кислородом в капиллярах, что приводит к повышенному содержанию восстановленного (не содержащего кислород) гемоглобина. Его скопление и обуславливает нездоровый цвет кожи;
- При возникновении скоплений венозной крови в кожных покровах в результате расширения венозных сосудов микроциркуляторного русла;
- Нарушение циркуляции крови в результате переохлаждения.
Виды цианоза
Цианоз подразделяют на центральный и периферический.
При центральном цианозе наблюдается изменение цвета слизистых оболочек и кожи по всему телу. Явными признаками – появление синюшного оттенка в районе носогубного треугольника, вокруг глаз.
Признаки усиливаются при физических нагрузках, так как во время работы мышцам требуется больше кислорода, а он по каким-то причинам в достаточном количестве не поступает. Чаще всего это обусловлено различными болезнями легких.
Важный совет от редакции
Если хотите улучшить состояние своих волос, особое внимание стоит уделить шампуням, которые вы используете. Пугающая цифра – в 96% шампуней популярных марок находятся компоненты, отравляющие наш организм. Основные вещества, из-за которых все беды, на этикетках обозначаются как sodium lauryl sulfate, sodium laureth sulfate, coco sulfate, PEG. Эти химические компоненты разрушают структуру локонов, волосы становятся ломкими, теряют упругость и силу, цвет тускнеет. Но самое страшное то, что эта гадость попадает в печень, сердце, легкие, накапливается в органах и может вызывать онкологические заболевания. Мы советуем отказаться от использования средств, в которых находится данная химия. Недавно эксперты нашей редакции провели анализ безсульфатных шампуней, где первое место заняли средства от компании Mulsan Сosmetic. Единственный производитель полностью натуральной косметики. Вся продукция производятся под строгим контролем качества и систем сертификации. Рекомендуем к посещению официальный интернет-магазин mulsan.ru Если сомневаетесь в натуральности вашей косметики, проверьте срок годности, он не должен превышать одного года хранения.
При периферическом цианозе изменяется цвет кожи на отдельных, в основном, выступающих и слабопигментированных, участках тела (руки, ноги, нос, уши). Это вызвано замедлением кровотока, артериальная кровь нормально насыщается кислородом, но в результате застоя организм забирает из нее почти весь кислород, а значит, на данном локальном участке увеличивается доля восстановленного гемоглобина, что, в свою очередь, приводит к акроцианозу — изменению цвета кожи.
Таким образом, если у больного наблюдается посинение только кожи ног, то речь идет о периферическом цианозе, который вызван нарушением кровообращения нижних конечностей.
Атеросклероз сосудов ног; заболевание периферических сосудов; остеохондроз позвоночника; тромбофлебит; ишемический инсульт – чаще всего при этих заболеваниях и наблюдается синюшность ног.

Факторы, способствующие развитию заболевания.

- Вредные привычки – курение, употребление спиртного (в том числе пива); обильная, повышающая уровень холестерина, жирная пища.
- Большую роль играют частые стрессовые ситуации и нервные перегрузки в течение жизни; ранее перенесенные травмы ног, длительное переохлаждение или обморожение.
- Увеличивается риск при диабете, гипертонической болезни; в пожилом возрасте; при нарушениях режима труда и отдыха.
Лечение.
Появление первых признаков: синюшность пальцев ног, ногтей, любого другого участка тела требует немедленного обращения к врачу для выяснения причины и диагностики. Правильно подобранное лечение снизит дальнейшее развитие цианоза и его последствий. При нарастании цианоза требуется кислородотерапия.
Кроме медикаментозного лечения, направленного на улучшение проходимости сосудов, необходимо принимать меры по профилактике, изменению образа жизни, режима питания. Избавление от вредных привычек, сбалансированное питание, правильно распланированный рабочий день значительно увеличивает качество жизни и снижает риск перечисленных заболеваний, которые, в свою очередь, приводят к весьма серьезным последствиям, вплоть до необходимости ампутации нижних конечностей.
Для уменьшения холестериновых бляшек, ухудшающих кровоток, а, значит, и для профилактики цианоза ног, в рацион необходимо включать:
- хлеб отрубной и из цельного зерна;
- каши овсяную и гречневую;
- масло нерафинированное растительное
- зелень и овощи: свекла, салат, редька, морковь, баклажаны, тыква, горох, фасоль, бобы;
- ягоды и фрукты: вишня, смородина черная и красная, черноплодная рябина, яблоки, малина;
- морская капуста (ламинария) в любом виде (вареная, в салатах);
- рыбные блюда не реже двух раз в неделю;
- нежирный творог;
- печеный картофель.
Комплекс упражнений при синюшности ног.

Кроме сбалансированного питания, при цианозе ног необходим правильно разработанный комплекс упражнений, направленный на улучшение эластичности и проводимости сосудов.
Занимаясь регулярно, целенаправленно можно значительно улучшить кровоснабжение ног, а значит, и здоровье тоже.
Упражнения не очень сложные, выполнение их не требует специальных средств.
- Поднятие предметов – сначала вытянутых, мягких ( удобных для этого) – пальчиками ног, а потом это может быть просто шарик. Имитация этих движений возможна даже в обуви.
- Круговые движения ступнями каждой ноги по очереди лежа и сидя.
- Хождение на пальцах ног вперевалку и скользящими движениями.
- Разведение и сжатие пальцев ног.
- Не сидеть «нога на ногу» при чтении, а попробовать «по-турецки» на подушке.
Регулярное выполнение таких упражнений снимает усталость ног, делает их более «легкими», походку свободнее, а жизнь качественнее.
Признаки скорой смерти лежачего больного
К пребольшому сожалению, после жизни всегда наступает смерть. Сейчас наука не в силах предотвратить старость и ее неизбежное летальное последствие. Родным и близким тяжелобольных пациентов нужно быть готовыми к этому. Что испытывает лежачий больной перед смертью? Как ухаживающим реагировать на признаки приближающейся кончины? Об этом мы расскажем ниже.
Фазы смерти
 Существует несколько фаз состояния человека, возникающих до его смерти. Признаки первой стадии («pre-active phase») могут начаться за 2 недели до ужасного события. В этот период больной начинает употреблять меньше пищи и жидкости, чем обычно, возникают паузы в дыхании, ухудшается заживление ран, появляется отечность. Также пациент может утверждать о скорой смерти и сообщать, что он видел умерших людей.
Существует несколько фаз состояния человека, возникающих до его смерти. Признаки первой стадии («pre-active phase») могут начаться за 2 недели до ужасного события. В этот период больной начинает употреблять меньше пищи и жидкости, чем обычно, возникают паузы в дыхании, ухудшается заживление ран, появляется отечность. Также пациент может утверждать о скорой смерти и сообщать, что он видел умерших людей.
Затем следуют такие фазы:
- клиническая смерть (исчезают признаки жизнедеятельности, однако в клетках все еще происходят метаболические процессы);
- биологическая смерть (почти полное прекращение физиологических процессов в организме);
- окончательная смерть (финальная фаза).
Признаки приближения смерти
Признаки смерти у лежачего больного могут быть разными в каждом случае. Можно выделить несколько основных:
Потеря аппетита. Организм больного требует все меньше энергии для поддержания жизнедеятельности. Человек не пьет, отказывается от приема пищи или употребляет небольшое количество мягких продуктов (к примеру, каши). Иногда мясо отвергается в первую очередь, так как оно трудно переваривается. Непосредственно перед кончиной пациент может утратить способность глотать.
Как реагировать родным и близким на такое поведение? Если лежачий больной не ест и не пьет, не нужно насильно заставлять его делать это. Можно периодически предлагать холодную воду и мороженое. Во избежание пересыхания губ смачивайте их влажной тканью или специальным бальзамом.
Повышенная усталость и сонливость. Если лежачий много спит, это значит, что у него замедлился метаболизм и возникло обезвоживание из-за сокращения потребления жидкости и еды. Усталость очень выражена, пациент иногда не способен определить границу между сном и реальностью.
Что делать? Давайте больному много спать. Не пихайте его, пытаясь разбудить. Если вы скажете что-нибудь человеку, вполне возможно, что он это услышит, так как считается, что пациенты могут слышать даже в коме.
Определенные заболевания вызывают специфические симптомы. Так, признаки смерти у больного раком часто проявляются в виде боли, тошноты, путаницы, беспокойства и одышки (при инсульте такая симптоматика встречается реже).
Также следует отметить, что низкое кровяное давление или продолжительная остановка дыхательных движений (или если лежачая больная постоянно спит) не являются надежными индикаторами неминуемой смерти во всех случаях. Некоторые пациенты с этими симптомами могут внезапно выздороветь и прожить неделю, месяц или даже больше. Одному лишь Богу известно, когда наступит смерть.
Как себя правильно вести с близким
 Что делать родным и близким, если они видят признаки приближающейся смерти? Всегда очень нелегко разговаривать с умирающим. Не нужно давать неправдивые обещания и надежды о выздоровлении. Скажите пациенту, что его последние желания будут исполнены. Он не должен подумать, что от него что-либо скрывают. Если человек хочет поговорить о жизни и ее последних моментах, нужно сделать это, а не пытаться замалчивать тему и говорить что-то отстраненное. Перед смертью дайте понять больному, что он не один, скажите слова утешения.
Что делать родным и близким, если они видят признаки приближающейся смерти? Всегда очень нелегко разговаривать с умирающим. Не нужно давать неправдивые обещания и надежды о выздоровлении. Скажите пациенту, что его последние желания будут исполнены. Он не должен подумать, что от него что-либо скрывают. Если человек хочет поговорить о жизни и ее последних моментах, нужно сделать это, а не пытаться замалчивать тему и говорить что-то отстраненное. Перед смертью дайте понять больному, что он не один, скажите слова утешения.
Возможно вам будут интересны материалы:
Пролежень пятки – как его вылечить?
Используйте навигацию по текущей странице
 Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Стадии и симптомы
Пролежни могут быстро развиваться, но образование пролежней и язв проходит через четыре стадии (каждая из которых имеет свою симптоматику):
Покраснение неповрежденной кожи. Она слегка воспалена и может быть болезненной, зудящей и теплой на ощупь. Вы также можете заметить, что текстура кожи немного изменилась. На этой стадии пролежни на пятках напоминают солнечный ожог. Эту начальную стадию трудно обнаружить у людей с темной кожей.
На второй стадии появляются первые признаки повреждения кожи. Они выглядят как ссадины, пузырьки или небольшие ямки. Наружный слой кожи нарушен, красный и болезненный. Окружающая ткань может быть бледной, красной и опухшей. Верхние слои тканей, как наиболее поврежденные, начинают отмирать и шелушиться. Синяки на этой стадии указывают на подозрение на возможное более глубокое повреждение тканей, вовлечение жировой прослойки или мышечной ткани.
Полная потеря ткани. Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
Потеря ткани, открытие кости и сухожилий. Язвы с краями черного цвета распространяются на пяточную кость и могут привести к развитию остеомиелита (гнойно-некротического процесса в кости). Открытая пяточная кость видна или непосредственно ощутима на дне трофической язвы. Такие язвы чрезвычайно трудно лечатся и может потребоваться много месяцев и действий для заживления. Поэтому более серьёзно следует относится к предотвращению развития язвы.
Осложнения
Осложнения пролежней (особенно пролежневых язв) могут быть опасны для жизни и включают:
Острое гнойное воспаление кожи и мягких тканей. Люди с повреждением нерва (нейропатией) или после травмы позвоночника часто не чувствуют боли в области, затронутой воспалением и пролежнем. Флегмона может вызвать тяжелую интоксикацию и даже общее заражение крови (сепсис).
Длительно не заживающая хроническая рана пятки, значительно ухудшает качество жизни пациента, так как ведёт к нарушению функции опоры и ходьбы. Трофическая язва пятки может возникать вследствие пролежня причём не только у спинальных больных, но и у послеоперационных и послереанимационных пациентов вследствие их длительного обездвиживания.
- Поражение костей и суставов
Инфекция от язвы может затронуть суставы и кости. Попадание инфекции в полость суставов может вызвать общее заражение крови. Костные инфекции (остеомиелит) могут уменьшить привести к разрушению пяточной кости.
Длительно незаживающие раны могут со временем превратиться в плоскоклеточный рак кожи.
Общее заражение крови развивается при ослаблении иммунитета, сахарном диабете и прочих тяжелых сопутствующих заболеваниях и часто являются причиной летального исхода.
Профилактика и прогноз
Движение постоянно перераспределяет давление на наше тело. Если болезнь или травма ограничивают нашу подвижность, давление нарастает на определенных участках тела, а кровообращение уменьшается. Это может привести к гибели кожи и тканей, создавая пролежни и язвы. Для уменьшения риска необходимо использовать противопролежневые системы и устройства, снимающие давление на костные выступы.
Заживление раны на пятке затягивается из за неподвижного положения пациента, плохой трофики из-за сосудистых поражений и общего состояния организма. Неправильный уход за раной, разнообразные народные рецепты отрицательно влияют на состояние больного. Пролежень осложняется поражением окружающий мягких тканей, инфицированием и гнойными выделениями. Длительный гнойно-деструктивный процесс приводит ухудшению общего состояния, нарушению усвоения питательных веществ. У пациента без надлежащего ухода образуются новые пролежни в других частях тела, которые усугубляют патологический процесс.
Однако простые лечебные мероприятия могут помочь предотвратить эти болезненные и опасные проблемы.
Осматривайте кожу больного несколько раз в день. Уделяйте особое внимание пяточным областям и другим точкам тела испытывающих давление. Минимизируйте контакт влаги с телом. Держите кожные покровы чистыми и сухими. Промывайте её мягким очищающим средством, маслом для ухода и насухо вытирайте. Как можно быстрее осуществляйте гигиенические процедуры, мытье с мылом, чтобы ограничить воздействие на кожу влаги, мочи и кала. Вовремя меняйте постельные принадлежности и одежду. Следите за тем, чтобы на постельном белье и одежде под больным не было складок.
- Защитите кожу от травмы:
Избегайте массирования в местах пораженных участков мягких тканей над костными выступами. Меняйте положение тела, по крайней мере, каждые 2 часа. Уменьшите трение. Если пациент прикован к постели, изголовье кровати должно быть поднято как можно меньше. Когда оно поднимается выше 30 градусов, человек может скользить по поверхности кровати, повреждая ткани и небольшие кровеносные сосуды.
Должны использоваться подушки и специальные подкладки, чтобы избегать соприкосновения коленей и лодыжек при повороте больного на бок. Если пациент полностью неподвижен, подушки должны находиться под ногами от середины голени до лодыжки, чтобы снять давление с пяток. Никогда не кладите подушки под колени. Это ухудшает кровообращение.
Сбалансированная диета очень важна для здоровья кожи на всех этапах лечения. Здоровая ткань менее подвержена повреждениям. В случаях появления потертостей и ссадин проводите обработку дефектов антисептическими препаратами.
- Улучшите способность пациентов двигаться:
Программа реабилитации может помочь некоторым людям быстро восстановить форму.
- Часто переносите вес и меняйте положение:
Если вы используете инвалидное кресло, попробуйте переносить свой вес примерно каждые 15 минут. Поднимитесь, если это возможно. Если у вас есть достаточная сила в руках, сделайте отжимание — подняв свое тело с сиденья, опираясь на подлокотники кресла. Лежачие пациенты могут испытывать дискомфорт, боль, социальную изоляцию или депрессию. Постарайтесь найти себе занятие по физическим возможностям.
Попытки лечения пролежней дома народными средствами часто приводят к обратному эффекту. Не пытайтесь справиться с проблемой без специалистов – вы можете завести ситуацию в безвыходный тупик.
Лечение в Инновационном сосудистом центре
Врачи Инновационного сосудистого центра, занимаясь лечением тяжелых сосудистых пациентов с множеством сопутствующих заболеваний знают о проблеме пролежней на пятках не понаслышке. Часто пациенты уже поступают к нам с такими пролежнями, иногда они развиваются во время продолжительных сосудистых заболеваний. Сложность и опасность этой проблемы побудила наших хирургов разработать методы профилактики и эффективного лечения пролежней, очищения пораженных тканей у больного человека, ведь появление пролежней приводит к изменению течения основного заболевания в худшую сторону. Мы умеем закрывать любые пролежни, используя методы реконструктивной пластической хирургии.
Пятна на ногах и теле у больных людей
Организм человека очень хрупкий и восприимчивый к условиям внешней среды. Любые появление пятен на теле символизируют о проблемах со здоровьем. В короткие сроки необходимо проконсультироваться с врачом. Только он может назначить правильное лечение.
У лежачего больного пятна на ногах
При длительном нахождении в неподвижном состоянии в области ног и пяток могут образоваться пролежни. На начальных этапах пролежень может быть совсем незаметным. Он образуется в несколько этапов:
- Появление белого пятна, которое сразу не проходит.
- На кожном покрове возникает волдырь, который со временем краснеет.
- Поражение кожи вплоть до образования черного пятна.
- Язвенное воспаление глубоко характера.
При обнаружении признаков пролежней необходимо обратиться к специалисту. Он подберет правильные методы восстановления эпидермиса.
Пятна на теле лежачего больного
Пролежни появляются из-за длительного по времени нахождения в одной позе. Участок ткани перестает снабжаться кислородом, передавливаются микрососуды. На начальных этапах это явление поддается лечению и восстановлению. Но если запустить болезнь, то результат может быть трагичным. Вплоть до хирургической ампутации конечности.
Этапы развития пролежней на теле больного:
- Ткань твердеет и краснеет. Этот этап самый беспроблемный для лечения. Прописываются антибактериальные средства.
- Нарушается работа верхнего слоя кожного покрова. Внутренние слои эпидермиса остаются без изменения.
- Изменения затрагивают все слои кожи. Кожный покров утрачивается на пораженных участках. Помочь сможет только хирургическая операция.
- Сильное поражение сопровождается гнойным воспалением. Медикаментозный метод бессилен, так как затронуты мышечные ткани и сухожилия.
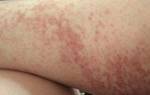
Откуда красные пятна на теле у больного?
Появление пятен в большинстве случаев говорит о кожных заболеваниях. Опытный врач помимо осмотра может взять анализ на более подробное исследование.
К основным причинам появления пятен относятся:
- Аллергическая реакция.
- Вирусный грибок.
- Бактериальные инфекции.
- Инфекции вирусного характера.
Если на теле или лице появились небольшие красные пятна, то впадать в панику не стоит. Возможно это аллергия на пищу, через несколько дней пятна проходят сами по себе.

Серьезные симптомы, сопровождающиеся красными пятнами:
- Чувство сильного зуда.
- Поверхность пятна шелушится.
- Появление отека.
- При надавливании возникает болевое ощущение.
- Пятно стремительно увеличивается в размерах.
Если из списка симптомов имеется хотя-бы один, то это уже веская причина идти к врачу.
Больная печень и пятна на теле
При печеночной недостаточности и болезни печени появляется высыпание красного цвета. Оно может быть разным по форме и размеру. При больших проблемах с печенью могут стремительно появиться пигментные пятна.
Такие пятна имеют бронзовый и серые цвета. Обычно появляются:
- на руках и ладонях;
- в области подмышек;
- на лице и в районе шеи.
Помимо пятен существуют другие признаки нездоровой печени:
- у мужского населения могут выпадать волосы;
- ухудшается ногтевая пластина ногтя;
- фаланги пальцев могут стать шире;
- характерный запах изо рта.
Основные виды симптомов при заболевании печени:
- Печеночный зуд. Увеличение желчной кислоты приводит к зудящему чувству в области живота, рук и ног;
- Звездочки. Красные пятна напоминают по внешнему виду мелкие сосудистые разветвления. Он появляются по всему телу и лицу;
- Пурпура. Характеризуется пятнами красного цвета от самых маленьких до больших по своему размеру. Это кровоизлияние в большом количестве на кожном покрове.
- Главная
- Пятна