Прострелы в ноге причины
Боль в ноге от бедра до стопы
Краткое содержание: Боль в ноге от бедра до стопы называется ишиасом, так как возникает при защемлении седалищного нерва. В 95% случаев причиной данного состояния является грыжа диска поясничного отдела позвоночника. При появлении подобного симптома необходимо обратиться к врачу и сделать МРТ.
боль в ноге от бедра до стопы, ишиас.
Боль в ноге, спускающаяся до самой стопы – симптом, который часто встречается у наших пациентов с диагностированными заболеваниями позвоночника. В медицинской литературе такое сочетание симптомов называется “ишиасом”. Ишиас – это термин, включающий любую болевую симптоматику, вызванную раздражением седалищного нерва. Всё, что раздражает этот нерв, может стать причиной боли, по степени интенсивности варьирующейся от умеренной до сильной. Обычно боль в ноге связана со сдавлением нервного корешка в поясничном отделе позвоночника. Часто термин “ишиас” смешивают с болью в позвоночнике. Тем не менее, ишиас не ограничивается только позвоночником.
Седалищный нерв – самый длинный и самый широкий нерв нашего тела. Он начинается в пояснице, проходит через ягодицы и спускается к ногам, заканчиваясь чуть ниже колена. Этот нерв контролирует несколько мышц голени и обеспечивается чувствительность этой области.
На самом деле, ишиас – это не заболевание как таковое, а комплекс симптомов, указывающих на защемление седалищного нерва. Согласно английскому медицинскому словарю МедиЛексикон, ишиас означает “боль в пояснице и бедре, спускающаяся вниз по задней стороне бедра к ноге, которую изначально напрямую связывали с дисфункцией седалищного нерва (отсюда название: sciatic nerve (седалищный нерв), sciatica (ишиас)), но в настоящее время известно, что обычно такая боль вызвана межпозвонковой грыжей поясничного отдела позвоночника, сдавливающей нервный корешок, чаще всего, пятый поясничный (L5) или первый крестцовый (S1) корешки”.
Типы ишиаса
Различают два типа ишиаса:
Острый (краткосрочный)
Острый ишиас не всегда нуждается в профессиональном лечении. Симптомы могут быть облегчены безрецептурными обезболивающими препаратами, прикладыванием холода и тепла и упражнениями.
Хронический ишиас (длительный)
При хроническом ишиасе пациенту необходимо пройти диагностику и лечение. Сделайте МРТ поясничного отдела позвоночника, чтобы разобраться с тем, что вызывает ущемление седалищного нерва.
Острая форма ишиаса длится от 4 до 8 недель.
Причины
Ишиас является стандартным симптомом нескольких различных медицинских состояний, самым распространённым из которых является грыжа межпозвонкового диска.
Позвоночный столб состоит из трёх частей:
- позвонков (костей позвоночника, защищающих нервы);
- нервов;
- межпозвонковых дисков.
Грыжа межпозвонкового диска возникает в том случае, когда часть мягкого гелеобразного содержимого диска (пульпозного ядра) прорывается через фиброзную оболочку диска (фиброзное кольцо). Дисковое содержимое сдавливает седалищный нерв, что приводит к возникновению болевого синдрома.
Диск состоит из прочной эластичной ткани (хряща), выполняет функцию амортизатора трения, а также обеспечивает подвижность позвоночника. Между каждой парой позвонков расположен один межпозвонковый диск.
Другие причины ишиаса включают:
- стеноз позвоночного канала в поясничном отделе позвоночника – это сужение позвоночного канала в поясничного отделе, которое может привести к защемлению седалищного нерва;
- спондилолистез – состояние, при котором один из позвонков соскальзывает поверх другого, что может привести к защемлению седалищного нерва;
- опухоли позвоночника также могут привести к защемлению корешка седалищного нерва;
- инфекции позвоночника;
- травмы позвоночника;
- синдром конского хвоста – редкое опасное состояние, которое затрагивает нервы нижней части спинного мозга; требует немедленной медицинской помощи. Синдром конского хвоста может привести к перманентному повреждению нервов и даже параличу.
Во многих случаях выявить первопричину ишиаса не так уж и просто, так как всё, что потенциально может раздражать седалищный нерв, может быть причиной ишиаса.
Факторы риска
Факторы риска – это те факторы, которые повышают вероятность развития определённого заболевания или состояния. Например, курение повышает риск развития многих видов рака, поэтому курение является фактором риска развития раковых заболеваний.
Основные факторы риска развития ишиаса включают:
- возраст. Из-за дегенеративных процессов в дисках люди в возрасте от 30 лет имеют повышенный риск развития ишиаса;
- профессия. Работа, требующая постоянной физической нагрузки, связанной с поднятием и переноской тяжёлых предметов;
- сидячий образ жизни. Люди, которые постоянно сидят и не получают необходимую физическую нагрузку, больше предрасположены к появлению ишиаса.
Симптомы ишиаса
Основным симптомом ишиаса является стреляющая боль в любой области, иннервируемой седалищным нервом: от нижней поясничной области до пальцев стопы. Обычно боль ощущается только в одной ноге. Боль при ишиасе может варьироваться от умеренной болезненности до острой боли и сильного дискомфорта и ухудшается, если человек долго сидит.
Другие распространённые симптомы ишиаса включают:
- онемение в ноге по ходу нерва; Иногда онемение в одной части ноги может сопровождаться болью в другой;
- покалывания в ноге, стопе, пальцах стопы.
Диагностика
Ишиас всегда говорит о серьезной патологии, поэтому Вам необходимо обратиться к врачу.
Составление подробной истории болезни может помочь ускорить постановку диагноза. Врач может попросить Вас выполнить некоторые упражнения (уделяя пристальное внимание ногам, где проходит седалищный нерв). Если во время выполнения этих упражнений у Вас появляется стреляющая боль, отдающая в ногу, то это обычно указывает на ишиас.
Врач может назначить диагностические тесты, такие как рентген, компьютерная томография (КТ) или магнитно-резонансная томография (МРТ). Наиболее информативной диагностической процедурой является МРТ. С помощью МРТ можно создать детальные снимки не только костей позвоночника, но и его мягких тканей. Диагностические тесты применяются для определения причины ишиаса.
Лечение
Давайте рассмотрим варианты лечения для острой и хронической форм ишиаса.
Острый ишиас
В большинстве случаев острый ишиас хорошо отвечает на домашнее лечение, которое может включать:
- обезболивающие безрецептурные препараты облегчают симптомы боли. Нестероидные противовоспалительные препараты также часто применяются для снижения воспаления. Обезболивающие и противовоспалительные лекарственные средства дают кратковременный эффект и могут вызвать различные побочные эффекты, поэтому мы не рекомендуем принимать их на постоянной основе;
- выполнение упражнений (ходьба, лёгкая растяжка);
- прикладывание холодных или тёплых компрессов для уменьшения боли.
Во время лечения старайтесь оставаться активными.
Хронический ишиас
Лечение хронического ишиаса обычно включает комбинацию мер самопомощи и медицинского лечения:
- применение обезболивающих препаратов. Не стоит злоупотреблять лекарственными средствами и принимать их заранее. Старайтесь использовать обезболивающие только при острой боли;
- врач научит Вас упражнениям на укрепление мышц спины и улучшит её подвижность;
- вытяжение позвоночника. Безнагрузочное вытяжение позвоночника может быть рекомендовано людям с межпозвонковыми грыжами;
- различные виды массажа для снятия мышечного напряжения.
В некоторых случаях, если консервативные методы не принесли результата, или же пациенту угрожает стойкий неврологический дефицит, может быть показана операция на позвоночнике.
Самыми распространёнными типами операций являются:
- поясничная ламинэктомия (открытая декомпрессия) – это удаление небольшого фрагмента костной ткани позвонка над нервным корешком, а также части межпозвонкового диска;
- дискэктомия – частичное или полное удаление межпозвонковой грыжи.
В зависимости от причины ишиаса нейрохирург рассчитает соотношение риска и пользы в Вашем конкретном случае и предложит оптимальный вариант.
Не стоит забывать, что операции на позвоночнике нужно проводить только в крайнем случае, так как они часто лишь усугубляют заболевание и могут привести к необратимым осложнениям.
Предпочтение необходимо отдавать консервативному комплексному лечению. Например, мы отправляем на операцию не более 1% обратившихся к нам пациентов.
Профилактика ишиаса
В некоторых случаях невозможно предотвратить развитие ишиаса. Тем не менее, изменение образа жизни может снизить шанс его развития. Например, регулярные упражнения, направленные на укрепление мышц поясницы и брюшной полости, необходимы для выработки правильной осанки. Держите спину прямо, когда стоите или сидите, поднимайте тяжёлые предметы правильно, а также выберите подушку и матрас, которые поддерживают позвоночник.
Статья добавлена в Яндекс Вебмастер 2016-07-26 , 16:41.
Боли в пояснице и ноге: причины, диагностика, лечение
 Боль в пояснице, иррадиирующая в ноги, доставляет немало проблем.
Боль в пояснице, иррадиирующая в ноги, доставляет немало проблем.
Болевой синдром такого вида может свидетельствовать о многих заболеваниях.
Самостоятельно определить причину таких патологий невозможно.
Нередко для диагностирования привлекают врачей разных профилей: ортопеда, терапевта, невролога и даже гастроэнтеролога.
Визит к специалисту откладывать не стоит, так как боль сама не пройдёт.
Причины и характер болей
Проблемы со спиной в области поясницы нельзя определить однозначно. Они могут возникнуть из-за воспалений и патологий нижней части позвоночника. Болевые ощущения также различаются: боль ноющая, тянущая, простреливающая. Только тщательное обследование может установить причину боли.
Все причины, вызывающие болезненные реакции в поясничном отделе с отдачей в ноги, можно условно разделить на типы:
- Вегетососудистый. Вместе с болью в пояснице ощущается онемение или жжение в нижних конечностях. При внезапной смене позы тела, сразу возникают болевые ощущения. На болезненном участке кожа бледнеет и холодеет.
- Мышечно-тонический. Для этого типа характерно нарушением осанки, спазмы и ограничение подвижности конечностей. К этому виду относится остеохондроз, протрузии и грыжи межпозвоночных дисков. Боли постоянные и тянущие, что вызывает неосознанное ограничение двигательной активности.
- Нейродистрофический. Боль с ощущением жжения усиливается в вечернее время. К этому типу относится запущенная стадия патологии. Уже наблюдаются изменения в сосудах, защемляются нервные окончания в пояснице. Это становится причиной опухолей и воспалений в позвоночнике.

Вертеброгенные причины
Распространение боли из поясницы в ноги (неважно в какую) провоцируются определёнными заболеваниями:
- Ишиалгия. Отличительной чертой патологии является место локализации воспалительного процесса ‒ крестец. Боль постепенно переходит в поясницу, а затем в ягодицу и дальше в бедро. Болевой синдром обостряется при поднятии тжести.
- Люмбоишиалгия. Болезнь развивается из-за воспаления седалищного нерва уже на выходе из позвоночного столба. Боль очень острая при чрезмерной нагрузке и переохлаждении. Распространяется от поясницы до ступни, усиливается при движении.
- Радикулит. Заболевание неврологического происхождения. Развивается из-за давления на нервы спинного мозга. В месте болезненности нарушается кровоток, возникает воспаление и отёчность. Эти факторы провоцируют приступы сильной боли в нижней области позвоночника, которые отдаются в ногах.
- Сдавливание седалищного нерва. Болевой синдром, возникая в пояснице, отдаётся по всей ноге. При отсутствии лечения, седалищный нерв может атрофироваться.
- Люмбаго (прострел). Очень часто встречается в людей старшего возраста. Боль стреляющая, может отдаваться в любую ногу. Нередко становится причиной обездвиживания человека.
- Туннельный синдром. Резкая болезненность возникает с одной стороны бедра. Боль может усиливаться при движении.

Когда боль отдаёт в ноги, то вполне возможны заболевания печени и органов дыхания.
Другие причины
К причинам боли такого характера относятся:
- Плохое кровообращение в пояснице, вызванное сосудистым инфицированием.
- Новообразования сдавливают нервные окончания.
- Дегенеративные процессы, поражающие хрящи суставов.
- Инфекция герпеса.
- Поражение нервных волокон, которое снижает подвижность и чувствительность нижних конечностей.
- Эпидуральная гематома, которая является осложнением после неправильной анестезии.
- Спинномозговой абсцесс.
Иногда развивается нейроинфекционный процесс, вызванный вирусами. Часто приводит к параличу. У всех описанных заболеваний боль проявляется разной интенсивностью и местом локализации.
Сопутствующие симптомы
Боль в поясничном отделе, отдающая в правую ногу, тревожит многих. Но к врачу обращаются не все, тем более, когда она незначительная и легко устраняются обезболивающими препаратами. Поэтому большинство заболеваний тяжело лечить, так как они уже в запущенной стадии.
Чтобы это предотвратить, нужно срочно нанести визит к врачу, если появились следующие симптомы:
- Острая пронизывающая боль, возникающая в пояснице и распространяющаяся в ногу.
- Продолжительная вялотекущая боль.
- Снижение чувствительности в ноге.
- Немеют конечности.
- Прострелы в обе ноги, а также ягодицы.
- Ощущение мурашек.
- В глазах мелькают чёрные точки.
- Мигрень.
Такие признаки бывают довольно опасны, поэтому не нужно самостоятельно принимать лекарственные средства. В основном, они всего лишь снимают симптомы, без устранения причины.
Видео: “Боли в пояснице, ягодице и ноге: причины и устранение”
Устранение боли
Когда боль в поясничном отделе позвоночника распространяется в ноги, то для устранения такого синдрома нужна квалифицированная помощь медиков. Для этого разработаны комплексы мероприятий. В основном, это лечебные процедуры и специальные медикаменты. Естественно, перед лечением проводится тщательное обследование, позволяющее выявить причину патологии. Затем будет назначена симптоматическая терапия, которая остановит развитие болезни.
Выбор схемы лечения зависит от различных факторов:
- Степени тяжести.
- Основной патологии.
- Наличие воспалений и острых болей.
- Пол и возраст.
- Период беременности или лактации.
Терапия будет преследовать следующие цели:
- Выявление и устранение причины болезни.
- Снятие малейшего дискомфорта.
- Полное восстановление подвижности.
- Устранение боли и остановка воспалительного процесса.
Если обнаружено заболевание внутренних органов, то терапия подбирается строго индивидуально.
Первая помощь
Самолечение не приветствуется, но иногда возникают ситуации, при которых необходимо устранить острую боль, хотя бы на короткое время. Самым эффективным способом считается поза эмбриона.
Если боль отдаётся в одну ногу, то нужно лечь на противоположный бок и подтянуть к животу больную ногу. Когда болевой синдром распространяется в две ноги, то лечь нужно на спину, подтянув к животу обе ноги. На живот не переворачиваться.
Боль в стопе

Стопа состоит из 26 костей, наиболее важной из которых является рессорная. За счет особенностей строения эта часть тела обеспечивает во время движений мягкую нагрузку на нижние конечности, а также таз и позвоночник. Любые деформации и дискомфортные ощущения в этой области напрямую влияют на физическое здоровье человека. Боль в стопе может быть сигналом о различных заболеваниях, поэтому ее нельзя игнорировать. К примеру, согласно данным статистики, у 80 % детей дошкольного возраста есть нарушения осанки. Иногда они связаны именно с нарушениями в работе нижних конечностей.
Жгучая (острая) боль в стопе без травмы
Во время ходьбы оказывается большая нагрузка на стопу. Иногда люди ощущают дискомфорт, хромают, не могут полностью наступить на ногу. Кроме того, часто возникает жгучая (острая) боль в стопе без травмы. Она может быть интенсивной и длиться всего несколько минут, а может быть хронической. В последнем случае, когда дискомфорт возникает регулярно, от него крайне сложно избавиться.
Такие ощущения могут сопровождаться:
- зудом;
- онемением;
- жжением;
- покраснение кожных покровов;
- отеком.
Больному нужно обратиться к врачу для постановки диагноза. Кроме того, можно воспользоваться онлайн-сервисами для определения недомогания. В течение всего нескольких минут программа выдаст вам предполагаемый результат. Так вы сможете понять, насколько серьезна ваша проблема. Основываясь на результате, не следует начинать самолечение. Важно все же обратиться в медицинское учреждение, профессионалы уточнят диагноз и окажут помощь.
Симптом каких заболеваний может быть боль в стопе?
Ощущение дискомфорта в нижних конечностях также может быть признаком различных недугов. К наиболее распространенным среди них относятся:
- Подошвенный фасциит. Он характеризуется неприятными ощущениями по утрам, а также после продолжительного отдыха. У больных часто развивается пяточная шпора.
- Артриты. Обычно они вызваны возрастными изменениями в организме. Осложнением такого недомогания может быть бурсит, то есть воспалительный процесс в сумке голеностопного сустава.
- Доброкачественное разрастание ткани нервов. Это заболевание также называется невромой. Диагностируется чаще всего у женщин. Жгучая боль в стопе наиболее часто возникает при ношении неудобной обуви с узким носком. Со временем начинает казаться, будто между пальцами застрял камень.
- Травмы. Чаще всего боль вызывают вывихи. Они обязательно должны подтверждаться рентгенографией.
- Пяточная шпора. Небольшой нарост не вызывает боли, пока не воспалится. После этого ощущение дискомфорта становится частыми и интенсивными.
- Эритромелалгия. Особенно часто возникает у мужчин после 40 лет. Боль уменьшается, если к пораженному участку стопы прикладывают что-либо холодное.
- Подошвенные бородавки и вросшие ногти. Такие проблемы встречаются у людей, которые носят неправильно подобранную обувь.
Причины боли в стопе
Дискомфортные ощущения могут быть общими, диффузными, ограниченными каким-либо участком. Врачи не всегда сразу устанавливают, что послужило фактором развития недомогания. Как правило, возникают боли в стопе по причинам различного характера. Наиболее часто дискомфорт возникает из-за:

- травм — переломов, ушибов, гематом;
- чрезмерного напряжения во время физической нагрузки;
- артритов и артрозов;
- воспалительных процессов;
- добро- и злокачественных новообразований.
Также неприятные ощущения могут появиться как симптом какого-либо недомогания. Например, при остеопорозе боли сильные, приступообразные, длятся довольно долго. Кроме того, даже в покое человек чувствует себя не слишком комфортно. В этом случае любые боли в стопе по причине остеопороза должны послужить поводом для обращения к врачу. В противном случае могут развиться серьезные осложнения, поражающие суставы и мягкие ткани. Тогда человек может остаться инвалидом, и поможет только хирургическое вмешательство.
Диагностика
Точную причину жгучей боли в стопе может озвучить специалист в больнице. Желательно записаться на прием к терапевту. Он проведет первичный смотр, а затем, для проведения диагностики, скорее всего, направит к узкому специалисту. Врачи могут назначить такие исследования, как:
| Методика диагностики | Время | Точность |
|---|---|---|
| УЗИ стопы | 30 минут | 40-60% |
| КТ стопы | 15 минут | 60-80% |
| Рентгенография костей стопы | 20 минут | 85-99% |
| МРТ стопы | 20 минут | 85-97% |
Боль в верхней части стопы может быть кратковременной или хронической, в зависимости от общего состояния пациента и особенностей его здоровья. Но если такие ощущения беспокоят довольно часто, то медлить с визитом к врачу не стоит. Вовремя записавшись на прием к ортопеду, травматологу или ревматологу, можно предотвратить развитие серьезных осложнений. Некоторые из них приводят к разрушению костной ткани и суставов, что чрезвычайно трудно поддается лечению.
Прострелы в бедре и тазобедренном суставе
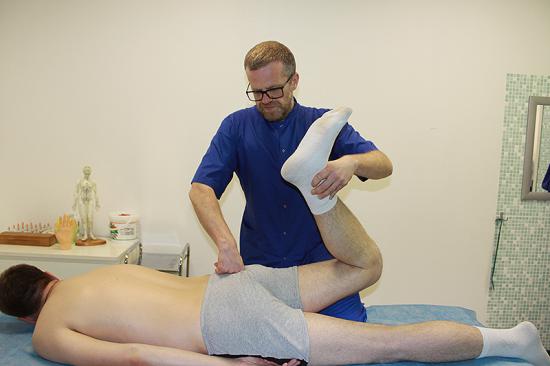
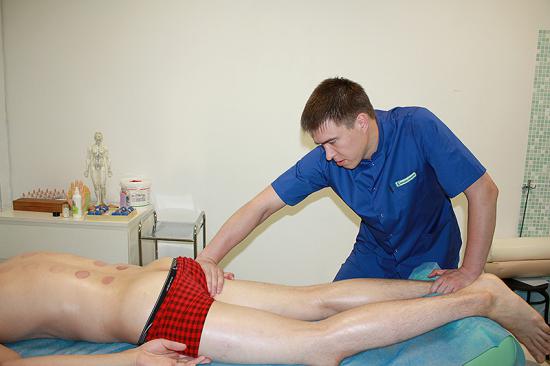





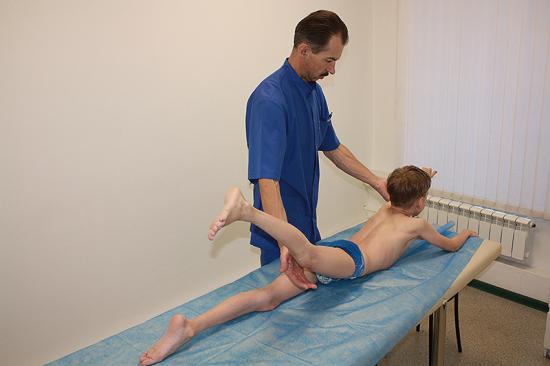
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.

Отличить локализацию, из которой распространяется болевой синдром, может определить достоверно далеко не каждый человек. Поэтому прострел в бедре за счет ущемления седалищного нерва часто принимается за болевой синдром в области тазобедренного сустава. И хотя коксартроза у человека при этом может и не быть, но ощущения могут быть похожими.
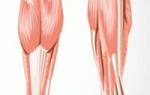
Всему виной высокая плотность проходящих тут нервных волокон, которые обеспечивают иннервацию нижних конечностей. Самый главный среди них – седалищный нерв. Он часто поражается при радикулите, грыже межпозвоночного диска, протрузии диска и многих других патологиях позвоночного столба.
Не стоит забывать о неврологической клинике некоторых патологий структур головного мозга. В частности, резкий прострел в бедре может стать предвестником острого нарушения мозгового кровообращения и последующей парализации конечности с пораженной стороны. Для проведения дифференциальной первичной диагностике следует лечь на твердую поверхность, на спину и попытаться полностью выпрямить конечность. Если болевой синдром сохраняется, то это скорее признак ишиаса (поражения седалищного нерва вследствие пояснично-крестцового остеохондроза).
Это нервное сплетение является один из самых масштабных в организме человека. Он формируется из нервных окончаний крестцового сплетения (конского хвоста). По мере прохождения под ягодичной мышцей седалищный нерв дает ответвления, которые иннервируют различные области бедра, икроножных мышц и стопы. С наибольшей интенсивностью осуществляется иннервация задней бедренной поверхности. В области коленной ямки седалищный нерв окончательно разветвляется на группу мелких нервных пучков.
Как проявляется прострел в тазобедренном суставе и бедре?
Прострел в тазобедренном суставе может проявляться различными клиническими признаками. Основные симптомы прострела в бедре включают в себя:
- внезапная острая боль, которая может распространяться по внутренней и задней поверхности бедра, заканчивается в области коленного сустава;
- ощущение ослабления мышечного усилия в пораженной конечности;
- судорожный синдром, который развивается за счет спазма кровеносных сосудов в условиях недостаточной иннервации;
- в ряде случаев после ослабления боли возникает чувство жжения, онемения, легкого покалывания;
- все признаки могут усиливаться при приступе кашля, после чихания, перемене места положения тела.
После первичного приступа может появиться боль, локализованная в определенном участке пояснично-крестцового столба. Также может появиться чувство онемения и жжения в области пятки, стопы, большого пальца на ноге.
Причины, по которым случаются прострелы в тазобедренном суставе и бедре, могут включать в себя рад патологических дегенеративных изменений в позвоночнике. Самые распространенные причины – это:
- остеохондроз пояснично-крестцового столба и его осложнения (протрузия межпозвоночного диска, межпозвоночная грыжа, радикулит);
- синдром спазма грушевидной мышцы;
- спондилез и стеноз (сужение) отверстия спинномозгового канала в поясничном отделе позвоночника;
- травмы спины, переломы тазовых костей;
- опухолевые новообразования в области позвонков и спинного мозга.
Стоит выделить и ряд других причин. У женщин это ношение тесной одежды (нижнего белья, брюк в обтяжку, компрессионных колготок). У мужчин поражение седалищного нерва может быть связано с патологиями предстательной железы. Также у некоторых пациентов ишиас может развиваться после неудачно выполненной внутримышечной инъекции.
Что делать при прострелах в бедре и тазобедренном суставе?
Прежде всего, следует немедленно обратиться к врачу для проведения диагностики и выявления причины этого состояния. Самостоятельные прострелы в бедре и тазобедренном суставе не встречаются. Они могут быть исключительно симптомами, свидетельствующими о наличии какого-либо заболевания.
Так вот, прежде чем что-то делать при прострелах в бедре и тазобедренном суставе, необходимо диагностировать заболевание. И только после этого нужно начинать его лечение.
В нашей клинике мануальной терапии вы можете получить экстренную помощь. С помощью тракционного вытяжения позвоночника наши специалисты устраняют компрессию седалищного нерва. Пациент испытывает облегчение. Затем необходим курс лечения, во время которого будет использоваться массаж, акупунктура и лечебная гимнастика.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40