Тромб под коленом симптомы фото
Тромбоз вен подколенной области: самолечение опасно!
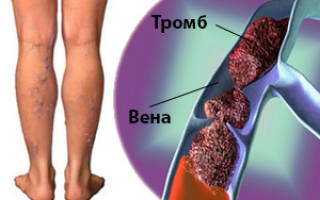
 Тромбоз вен подколенной области – это заболевание, возникающее в результате образования тромба в просвете вены в центре подколенной ямки.
Тромбоз вен подколенной области – это заболевание, возникающее в результате образования тромба в просвете вены в центре подколенной ямки.
Образовавшийся тромб замедляет или останавливает нормальный кровоток.
В подколенной области тромбоз вен происходит довольно редко и протекает в большинстве случаев бессимптомно. Основное беспокойство доставляет боль в области голени или в задней части коленного сустава.
Чаще всего болезненным ощущениям не придают какого-либо значения и диагностируют как ущемление седалищного нерва из-за остеохондроза.
Возможные причины и факторы риска
Чем вызвано образование тромбов в подколенной области, до конца не выяснено. Однако существует ряд факторов, которые могут способствовать появлению болезни.
- Возраст от 40 лет. Тромбоз вен нижних конечностей чаще всего встречается у женщин от 40 до 50 лет, причем каждые 10 лет риск заболевания увеличивается в 2 раза.
- Операция. Во время продолжительных хирургических операций вследствие травмы тканей, нарушения микроциркуляции, продолжительного нахождения пациента под наркозом может произойти выброс тромбопластина и увеличиться свертываемость крови. Релаксация мышц приводит к гемостазу, что повышает вероятность образования тромба.
- Наличие переломов. Примерно у 65% пострадавших от перелома нижних конечностей возникает тромбоз вен. Вследствие травмы увеличивается поступление тромбопластина, нарушается отток крови, длительная иммобилизация конечности приводит к гемостазу. Все эти явления способствуют образованию тромба в просвете вены.
- Варикозная болезнь.
- Злокачественные новообразования. Опухоли легких, желудка, яичников, головного мозга и поджелудочной железы способствуют возникновению флеботромбоза. Ему особенно подвержены пациенты, которые перенесли операцию.
- Длительный постельный режим.
- Беременность и роды, послеродовой период. Тромб может образоваться вследствие продолжительной статической нагрузки и физиологической дилатации вен.
- Прием гормональных противозачаточных средств.
- Механическое сдавливание и травмы сосуда. Нарушается нормальный ток крови, что ведет к гемостазу и образованию тромба.
- Ишемическая болезнь сердца, аутоиммунные заболевания, эндартериит, васкулит.
- Обезвоживание, переохлаждение.
- Неудобное положение конечности в течение продолжительного времени, особенно в путешествии.
- Воспалительные процессы, вирусные и бактериальные инфекции.
- Вредные привычки и переедание. Курение, употребление алкоголя, нарушение режима сна, пренебрежение правильным питанием, ожирение и тучность ведут к нарушениям в организме и образованию тромба.



Какие существуют показания к установке кава-фильтра? Что следует помнить, давая согласие на эту процедуру?
Как выявить заболевание
Только у 50% людей наблюдается классическое проявление заболевания, что затрудняет диагностику на начальном этапе. 


Чаще всего больные жалуются на острую, тянущую боль в области икроножной мышцы, которая усиливается к вечеру.
Другими симптомами тромбоза подколенной области являются:
- резкое возникновение болевого синдрома при физической нагрузке и при тыльном сгибании стопы;
- отек конечности;
- синюшность и глянцевость кожи, побледнение кожных покровов ниже места локализации тромба;
- чувство тяжести, распирания;
- на ощупь пораженная нога холоднее, чем здоровая;
- через 2 дня поверхностные вены расширяются и начинают отчетливо проступать на коже;
- лейкоцитоз, слабость, адинамия.
Подробней про тромбоз глубоких вен вы можете узнать из передачи Елены Малышевой:
Диагностический подход
Самым точным методом диагностики тромбоза подколенной вены является дуплексное ультразвуковое ангиосканирование с цветным картированием (УЗДС).
Этот метод не инвазивен и безопасен, позволяет увидеть тромб, оценить его размер, локализацию и подвижность, определить состояние венозных стенок и степень тромбоза, а также получить в реальном времени цветное обозначение скорости кровотока.
Ультразвуковая доплерография (УЗДГ) позволяет определить проходимость глубоких венозных коллекторов и поверхностных вен, установить локализацию тромба.
Методы лечения
При тромбозе подколенной вены лечение проводится в хирургическом отделении стационара. Продолжительность лечения зависит от того, имеется ли риск возникновения тромбоэмболии легочной артерии (ТЭЛА):
- если тромб фиксирован и угрозы ТЭЛА нет, то назначается постельный режим в течение 3-5 дней;
- если нет возможности провести полное обследование или тромб подвижный, то назначают строгий постельный режим в течение 7-10 дней с возвышенным положением конечности.



Чем раньше будет проведена тромбоэкстракция, тем больше шансов на полное восстановление поврежденной конечности. Проведение операции на 10-14 день неэффективно, поскольку тромб уже плотно спаян со стенкой сосуда и началось разрушение клапанов.
Широко применяется компрессионная терапия всей нижней конечности с помощью эластичных бинтов. Этот метод лечения улучшает отток венозной крови и предотвращает разрушение клапанов.
Медикаментозная терапия
Эффективность лечения можно повысить, если кожу на месте тромбоза смазывать флеботропными препаратами.
Дополнительно назначается медикаментозное лечение.
Оно включает в себя:
- Антикоагулянты угнетают процесс свертываемости крови, понижают содержание тромбина в крови и препятствуют образованию тромбов. К ним относятся: Гепарин, Варфарин.
- Обезболивающие препараты снимают болевой синдром (Диклофенак, Аэртал).



- Флеботоники способствуют оттоку крови от нижних конечностей. К ним относятся: Троксевазин, Троксерутин, Эсцин и другие.
- Ангиопротекторы (аскорбиновая кислота, Рутин, Троксевазин, Эскузан) расширяют кровеносные сосуды, улучшают микроциркуляцию, уменьшают отечность тканей.
- Тромболитические препараты направлены на лизис (растворение) тромба. Их назначают на ранней стадии болезни. Если тромбоз диагностирован с опозданием, прием этих препаратов может привести с фрагментации тромба и ТЭЛА.
- Антибактериальные препараты препятствуют росту и размножению бактерий.
Осложнения
От 3 до 15% больных умирают из-за осложнений тромбоза.
При отсутствии лечения тромбы отрываются, начинают передвигаться по кровеносной системе и, в конце концов, попадают в легочную артерию, вследствие чего происходит закупорка просвета − тромбоэмболия легочной артерии (ТЭЛА).



ТЭЛА — самое опасное осложнение
Если тромб небольших размеров, то симптомы эмболии отсутствуют. Крупный тромб ухудшает перфузию легкого, что ведет к гипоксии, гибели участка легкого и пневмонии.
Иногда происходит полная блокада оттока крови из нижней конечности – синяя или белая флегмазия. В ноге скапливается большое количество крови, что ведет к развитию венозной гангрены и сердечной недостаточности.
Сложности профилактики
Поскольку существует огромное количество факторов риска развития тромбоза подколенной вены, проводить целенаправленную профилактику довольно тяжело, за исключением случаев послеоперационного тромбоза.
При правильной компрессионной терапии и адекватном режиме активности риск появления тромба в подколенной вене сведен к минимуму.
Причины, по которым развивается тромбоз подколенной вены, до сих пор не выяснены, а, значит, профилактические меры не разработаны.
Самолечение или отсутствие лечения приведет к тому, что нормальный ток крови в подколенной вене уже никогда не будет восстановлен. Поэтому при первых недомоганиях и болезненных ощущениях необходимо обратиться к врачу.
Тромбоз подколенной вены
В результате образования тромбов в вене возникает заболевание тромбоз. В отдельный вид выделяют формирование тромба в просвете подколенной вены – тромбоз подколенной вены.
Четверть всего населения находится в зоне риска образования патологии тромбоз, большая часть из них – женщины. Развитие проблемы вен у женщин происходит чаще по причине высокого уровня женских гормонов, в периоды беременности, приема контрацептивов.
Образование тромбов в сосудах – естественное явление, в нужные моменты защищающее человека от потери крови при ранах, повреждениях вен и сосудов. Такие тромбы постепенно рассасываются, не причиняя вреда организму. Тромбы, образующиеся в сосудах в результате нарушений, сбоев в организме, приводят к серьезным последствиям.
Симптоматика
У половины пациентов с тромбозом подколенной вены наблюдаются классические симптомы. У остальной половины из-за специфики проявления заболевания диагностирование проблемы вены вызывает затруднения. Сглаженные симптомы позволяют понять природу заболевания поздно.

Во многих случаях тромбоз центральной вены под коленом проявляется острой болью, скованностью икорной мышцы. Болевые, неприятные ощущения становятся сильнее и острее к вечеру.
Основные признаки образования тромбов в области подколенной вены:
- Усиление боли при физических нагрузках, особенно резкого характера, при сгибании, разгибании коленного сустава.
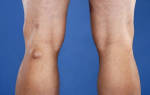
- Существенная отечность тела в области пораженной вены.
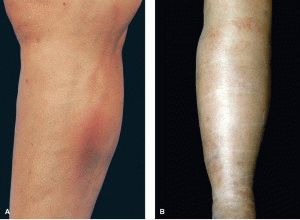
- Кожа, ниже поврежденного участка вены, приобретает синюшный, иногда бледный вид. Поверхность глянцевая.
- В области поражения постоянное чувство тяжести, кажется, что участок распирает изнутри.
- Область поражения на ощупь холоднее, чем не пораженные участки тела.
- По истечении двух суток с момента образования сгустка в вене, она раздувается, явно проступает на поверхности кожи.
- Адинамия.
- Постоянная слабость, чувство усталости.
- Лейкоцитоз.
При наличии некоторых признаков стоит немедленно обращаться за помощью к врачам, так как запущенный тромбоз приводит к летальному исходу. Тромбоз лечится на начальных стадиях намного проще, чем при запущенных формах. Чем слабее симптомы, тем легче лечение.

Лечение
Лечение заболевания вены проводится в больнице. Длительность и способы лечения зависят от стадии развития заболевания, вероятности возникновения осложнений. Серьезным последствием считается ТЭЛА – тромбоэмболия легочной артерии. Возникновение осложнения часто приводит к внезапной смерти больного. В зависимости от факторов, лечение принимает два варианта:
- При наличии фиксированного тромба, отсутствия угрозы развития ТЭЛА, пациенту потребуется соблюдать постельный режим 3 – 5 дней с соответствующей терапией, лечением.
- Когда тромб постоянно двигается, присутствует вероятность появления ТЭЛА, постельный режим выдерживается неделю и более, поврежденная конечность фиксируется в высоком расположении.
Местная терапия
Тромбоз подколенной вены подразумевает лечение местного характера. Состоит из следующих положений:
- Соблюдение строгого постельного режима.
- Применение компрессов на основе 50% спиртовых растворов.
- Фиксации поражённой ноги эластичными бинтами.
- Обработка пораженного участка специальными мазями, гелями – Лиотон, Гепатромбит, Индовазин, гель с содержанием Диклофенака, обработка мазями Рутозидон, Троксевазин.
- Приём противовоспалительных, тромболитических препаратов, антикоагулянтов.
- Прием антибиотиков при наличии инфекции.
Хирургическое лечение
Среди методик лечения тромбоза нижних конечностей, хорошо себя зарекомендовала операция – эндоваскулярная баллонная тромбоэкстракция. Ликвидирует тромб из поврежденной вены, восстановит нормальное кровообращение в короткие сроки.
Успешность операции зависит от своевременности проведения. Чем раньше она проводится, тем больше шансов на восстановление пациента. Если эндоваскулярная баллонная тромбоэкстракция назначается на 10-14 день, не стоит ждать положительных результатов. В таких случаях быстрое удаление тромба невозможно. За такой период он плотно срастается с тканями стенок сосудов, начинается разрушение клапанов.
При лечении тромбоза, варикозного расширения вен применяют общую компрессионную терапию. Подразумевает укрепление поврежденной ноги эластичными бинтами. Восстанавливает кровообращение, приостанавливает процесс разрушения клапанов.
Терапия лекарственными препаратами
Хирургическое вмешательство, удаление пораженных вен является основным средством борьбы с образованием тромбов. Для получения максимального эффекта дополнительно проводится медикаментозная терапия, лечение местного характера. Повысить результат основного лечения можно с помощью регулярной обработки пораженной поверхности специальными кремами и мазями, в состав которых входят флеботропные компоненты.


Медикаментозное лечение состоит из курсов препаратов:
- Антикоагулянты. Нормализуют свертываемость крови, уменьшают количество тромбина, содержащегося в крови. Купируются процессы образования тромбов. К таким лекарственным средствам относятся Гепарин или Варфарин.
- Для снятия болевых ощущений назначаются курсы препаратов обезболивающего характера – Диклофенак, Аэртал.
- Для стимуляции оттока крови из нижних конечностей назначаются лекарственные средства из группы флеботоников – Троксевазин, Эсцин, Троксерутин.
- На период лечения назначается курс ангиопротекторов – аскорбиновая кислота, Эскузан, Рутин. Отвечают за улучшение микроциркуляции, расширение сосудов, снижение отечности в тканях около пораженной подколенной вены.
- Курс тромболитических препаратов. Благодаря приёму происходит полное, частичное растворение тромбов. На поздних стадиях развития заболевания прием лекарств вызывает фрагментацию тромба, развитие тромбоэмболии легочной артерии.
- Чтобы на фоне воспаления в вене ног, ослабленного иммунитета не развивались бактерии, рекомендуется приём антибактериальных препаратов.

Лечение с использованием народной медицины
Некоторые склоняются к лечению тромбозов нетрадиционными способами народной медицины. Рецепты, проверенные нашими предками, часто дают положительные результаты. Перед лечением стоит проконсультироваться с врачом, так как известны случаи, когда рецепты народной медицины мешали основному лечению.
- Ложка вербены настаивается на стакане кипятка, процеживается, принимается в течение дня небольшими порциями.
- Справиться с болями помогут ванночки на основе сушеницы топяной. 200 грамм растения заливается ведром кипятка, настаивается. В чистый отвар опускаются поврежденные ноги на 30 минут. Ванночки проводить регулярно. Эффективна при лечении ванночка из сушеницы. Заваривается трава аналогично. Длительность процедуры – 20 минут.
- Облегчающим, лечебным эффектом обладают компрессы на основе отвара из бодяги.
Профилактика
Народные рецепты – часть лечения. Чтобы не произошло образование тромбов в сосудах, не потребовалось лечение, стоит придерживаться правил:
- При варикозе спать с приподнятыми ногами.
- Регулярно делать зарядку по утрам.
- Ввести в рацион вместо чая и воды настои лекарственных трав, способствующие сужению вены, восстановлению кровообращения.
- Посещать лечебные курсы массажа.
- Регулярно организовывать контрастные души для ног.
При проблемах с венами важно вовремя начать лечение. Здоровые ноги – залог полноценной жизни.
Причины, симптомы и лечение тромбоза подколенной вены
Содержание
Тромбоз подколенной вены – патология, которая проявляется образованием в просвете сосуда системы нижней полой вены тромботической массы, способной полностью перекрыть ток крови.
Несмотря на то, что эта болезнь не всегда имеет яркую клиническую картину, осложнения ее очень опасны и могут привести к смертельному исходу.
Поэтому важно знать причины ее появления и то, как не пропустить первые симптомы, какие методы лечения существуют в современной ангиологии.
Своевременная диагностика и лечение являются основой для сохранения не только функционирующей конечности, но и жизни больного.
Причины


Хотя патогенез тромбоза хорошо изучен, точная причина, по которой происходит образование тромба в подколенной области, до настоящего времени так и не установлена.
Немаловажную роль играет гендерная принадлежность, так как тромбоз и его осложнение – ТЭЛА (тромбоэмболия легочной артерии) в разы чаще встречается у женщин, что обусловлено гормональными особенностями женского организма.
В остальном же факторы риска оказывают одинаковое влияние на патологическое образование тромба в сосудах нижних конечностей.


- длительная иммобилизация (фиксация конечности в вынужденном положении) более 3 недель;
- опухолевый процесс как предиктор патологии свертывающей системы, так и фактор сдавления;
- синдром «экономкласса» или «путешественника», обусловленный длительным нахождением в неудобной, как правило, сидячей позе при перелетах или переездах;
- варикозная болезнь нижних конечностей, которая обуславливает повреждение сосудистой стенки, сниженный ее тонус и несостоятельность клапанов;
- травма как самого сосуда, так и сдавление извне гематомой и/или поврежденными окружающими тканями;
- длительные оперативные вмешательства, которые влекут за собой сдвиг в системе свертывания крови, повреждение сосудов и их расширение;
- тромбофилия – склонность к повышенному тромбообразованию (приобретенная, врожденная);
- прием гормональных контрацептивов третьего поколения;
- ожирение из-за повышенной весовой нагрузки на ноги;
- физиологическая склонность к тромбообразованию у беременных;
- васкулиты различной этиологии как фактор неспецифического повреждения эндотелия и поломок в системе гемостаза;
- инфекционные поражения кожи (особенно бактериальной этиологии с развитием флегмон, абсцессов, гангрены);
- возраст старше 40 лет;
- параличи, парезы;
- заболевания, требующие длительного постельного режима (сердечная и/или дыхательная недостаточность, поражение нервной системы).
Симптомы
Тромб в вене под коленом, особенно в начале болезни, может не иметь каких-либо значимых проявлений. Симптомы появляются в тот момент, когда просвет критически сужен или полностью забит тромботическими массами.


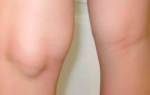
- отечность голени, при этом ткани напряженные, кожа блестит и натянута, имеет цианотичный (синюшный) цвет;
- болезненность в подколенной области, вначале выраженная, распирающая, затем постепенно стихает и возникает только после нагрузки;
- кожа в проекции патологического процесса на ощупь горячая;
- становятся видны извитые подкожные вены этой области, по которым кровь оттекает в обход закупоренного сосуда;
- при воспалении сосудистых стенок – флебите, возникают общие симптомы интоксикации (слабость, умеренное повышение температуры тела, снижение аппетита и пр.);
- ограничение движения в суставе из-за боли;
- если источником тромба являются вены голени, то определяются такие признаки, как усиление боли в икроножной мышце при тыльном сгибании стопы, надавливании в переднезаднем направлении, нагнетании воздуха в манжетку тонометра, расположенную чуть выше голеностопа, при давлении до 150 мм рт. ст.
Диагностика


При закупорке артерии отмечается острая боль, резкое побледнение и похолодание конечности, потеря чувствительности, отсутствие отека. При поражении сустава процесс чаще всего, имеет постепенное длительное развитие, преобладает тугоподвижность и утренняя скованность, воспаление в обоих суставах. При разрыве кисты Бейкера важно выявить указание на наличие в анамнезе округлого плотного образования в подколенной ямке, мешающего ходьбе.
Обосновать или опровергнуть диагноз призваны методы лабораторной и инструментальной диагностики.
Для этого используют:
- экспресс определение D-димера, который образуется в результате распада кровяного сгустка и является маркером тромбообразования в организме. Неспецифичен, поэтому изолированное его повышение не является объективным критерием тромбоза в подколенной вене;
- флебография – рентгенологический метод, основанный на оценке снимков вен после введения контрастного вещества;
- «золотой стандарт» — ультразвуковое дуплексное исследование с допплерографией и цветным картированием, позволяет определить локализацию, характер сгустка и степень окклюзии (закупорки);
- сцинтиграфия с определением меченого радиоактивного фибриногена, который скапливается в месте образования тромба;
- эндоскопические методы (введение в сосуд камеры) – объективный, но инвазивный и потенциально опасный способ.
Методы лечения
При подозрении или установлении диагноза пациент незамедлительно направляется на госпитализацию. В идеале это должно быть отделение ангиохирургии. Назначение терапии на амбулаторном этапе недопустимо, но возможно после полного обследования и подбора лекарств в условиях клиники.
Консервативное лечение


Из медикаментозных средств назначают:
- низкомолекулярный гепарин (прямой антикоагулянт) – Фраксипарин, Клексан, Эниксум;
- антивитамины К (непрямые антикоагулянты) – Варфарин, Фенилин, Синкумар;
- средства, улучшающие реологию (текучесть) крови – Трентал, Курантил, Детралекс;
- противовоспалительные препараты неспецифического действия – Диклофенак, Кетопрофен;
- антибактериальные препараты — только при развитии гнойных осложнений, в зависимости от чувствительности к возбудителю;
- местное использование мазей и гелей – Лиотон-1000, Фастум, Долобене, Троксерутин.
Также используется местная гипотермия (охлаждение). Наложение согревающих мазевых и спиртовых компрессов нежелательно ввиду развития прогрессирования патологии и воспаления.
Оперативное лечение


Идеально с этой задачей справляется радикальная тромбэктомия – полное удаление тромба. Но по многим причинам ее не всегда возможно осуществить. Чаще это связано с давностью процесса и невозможностью отделить кровяной сгусток от эндотелия или высокой вероятностью эмболии во время операции. Также немаловажен возраст больного, сопутствующая патология или беременность.
Таким образом для оперативного лечения используются:
- внутрисосудистые операции – установка улавливающих эмболы фильтров (по типу «зонтик», «песочные часы»), введение тромбоэкстрактора;
- пликация вены – прошивание по ее ходу с созданием дополнительных протоков;
- перевязка поверхностной бедренной вены, что ограничивает распространение эмболии;
- тромбэктомия – прямое и непрямое удаление патологического сгустка с последующим наложением временной артериовенозной фистулы на 6 недель – 6 месяцев.
При появлении признаков, позволяющих заподозрить опасное заболевание, нужно немедленно обратиться к специалисту (терапевту, хирургу, ангиохирургу или флебологу). Только адекватная комплексная терапия обеспечит профилактику ТЭЛА.
Тромбоз вен подколенной области: самолечение опасно!



Образовавшийся тромб замедляет или останавливает нормальный кровоток.
В подколенной области тромбоз вен происходит довольно редко и протекает в большинстве случаев бессимптомно. Основное беспокойство доставляет боль в области голени или в задней части коленного сустава.
Чаще всего болезненным ощущениям не придают какого-либо значения и диагностируют как ущемление седалищного нерва из-за остеохондроза.
Возможные причины и факторы риска
Чем вызвано образование тромбов в подколенной области, до конца не выяснено. Однако существует ряд факторов, которые могут способствовать появлению болезни.
- Возраст от 40 лет. Тромбоз вен нижних конечностей чаще всего встречается у женщин от 40 до 50 лет, причем каждые 10 лет риск заболевания увеличивается в 2 раза.
- Операция. Во время продолжительных хирургических операций вследствие травмы тканей, нарушения микроциркуляции, продолжительного нахождения пациента под наркозом может произойти выброс тромбопластина и увеличиться свертываемость крови. Релаксация мышц приводит к гемостазу, что повышает вероятность образования тромба.
- Наличие переломов. Примерно у 65% пострадавших от перелома нижних конечностей возникает тромбоз вен. Вследствие травмы увеличивается поступление тромбопластина, нарушается отток крови, длительная иммобилизация конечности приводит к гемостазу. Все эти явления способствуют образованию тромба в просвете вены.
- Варикозная болезнь.
- Злокачественные новообразования. Опухоли легких, желудка, яичников, головного мозга и поджелудочной железы способствуют возникновению флеботромбоза. Ему особенно подвержены пациенты, которые перенесли операцию.
- Длительный постельный режим.
- Беременность и роды, послеродовой период. Тромб может образоваться вследствие продолжительной статической нагрузки и физиологической дилатации вен.
- Прием гормональных противозачаточных средств.
- Механическое сдавливание и травмы сосуда. Нарушается нормальный ток крови, что ведет к гемостазу и образованию тромба.
- Ишемическая болезнь сердца, аутоиммунные заболевания, эндартериит, васкулит.
- Обезвоживание, переохлаждение.
- Неудобное положение конечности в течение продолжительного времени, особенно в путешествии.
- Воспалительные процессы, вирусные и бактериальные инфекции.
- Вредные привычки и переедание. Курение, употребление алкоголя, нарушение режима сна, пренебрежение правильным питанием, ожирение и тучность ведут к нарушениям в организме и образованию тромба.



Какие существуют показания к установке кава-фильтра? Что следует помнить, давая согласие на эту процедуру?
Как выявить заболевание
Только у 50% людей наблюдается классическое проявление заболевания, что затрудняет диагностику на начальном этапе. 


Чаще всего больные жалуются на острую, тянущую боль в области икроножной мышцы, которая усиливается к вечеру.
Другими симптомами тромбоза подколенной области являются:
- резкое возникновение болевого синдрома при физической нагрузке и при тыльном сгибании стопы;
- отек конечности;
- синюшность и глянцевость кожи, побледнение кожных покровов ниже места локализации тромба;
- чувство тяжести, распирания;
- на ощупь пораженная нога холоднее, чем здоровая;
- через 2 дня поверхностные вены расширяются и начинают отчетливо проступать на коже;
- лейкоцитоз, слабость, адинамия.
Подробней про тромбоз глубоких вен вы можете узнать из передачи Елены Малышевой:
Диагностический подход
Самым точным методом диагностики тромбоза подколенной вены является дуплексное ультразвуковое ангиосканирование с цветным картированием (УЗДС).
Этот метод не инвазивен и безопасен, позволяет увидеть тромб, оценить его размер, локализацию и подвижность, определить состояние венозных стенок и степень тромбоза, а также получить в реальном времени цветное обозначение скорости кровотока.
Ультразвуковая доплерография (УЗДГ) позволяет определить проходимость глубоких венозных коллекторов и поверхностных вен, установить локализацию тромба.
Методы лечения
При тромбозе подколенной вены лечение проводится в хирургическом отделении стационара. Продолжительность лечения зависит от того, имеется ли риск возникновения тромбоэмболии легочной артерии (ТЭЛА):
- если тромб фиксирован и угрозы ТЭЛА нет, то назначается постельный режим в течение 3-5 дней;
- если нет возможности провести полное обследование или тромб подвижный, то назначают строгий постельный режим в течение 7-10 дней с возвышенным положением конечности.



Чем раньше будет проведена тромбоэкстракция, тем больше шансов на полное восстановление поврежденной конечности. Проведение операции на 10-14 день неэффективно, поскольку тромб уже плотно спаян со стенкой сосуда и началось разрушение клапанов.
Широко применяется компрессионная терапия всей нижней конечности с помощью эластичных бинтов. Этот метод лечения улучшает отток венозной крови и предотвращает разрушение клапанов.
Медикаментозная терапия
Эффективность лечения можно повысить, если кожу на месте тромбоза смазывать флеботропными препаратами.
Дополнительно назначается медикаментозное лечение.
Оно включает в себя:
- Антикоагулянты угнетают процесс свертываемости крови, понижают содержание тромбина в крови и препятствуют образованию тромбов. К ним относятся: Гепарин, Варфарин.
- Обезболивающие препараты снимают болевой синдром (Диклофенак, Аэртал).



- Флеботоники способствуют оттоку крови от нижних конечностей. К ним относятся: Троксевазин, Троксерутин, Эсцин и другие.
- Ангиопротекторы (аскорбиновая кислота, Рутин, Троксевазин, Эскузан) расширяют кровеносные сосуды, улучшают микроциркуляцию, уменьшают отечность тканей.
- Тромболитические препараты направлены на лизис (растворение) тромба. Их назначают на ранней стадии болезни. Если тромбоз диагностирован с опозданием, прием этих препаратов может привести с фрагментации тромба и ТЭЛА.
- Антибактериальные препараты препятствуют росту и размножению бактерий.
Осложнения
От 3 до 15% больных умирают из-за осложнений тромбоза.
При отсутствии лечения тромбы отрываются, начинают передвигаться по кровеносной системе и, в конце концов, попадают в легочную артерию, вследствие чего происходит закупорка просвета − тромбоэмболия легочной артерии (ТЭЛА).



ТЭЛА — самое опасное осложнение
Если тромб небольших размеров, то симптомы эмболии отсутствуют. Крупный тромб ухудшает перфузию легкого, что ведет к гипоксии, гибели участка легкого и пневмонии.
Иногда происходит полная блокада оттока крови из нижней конечности – синяя или белая флегмазия. В ноге скапливается большое количество крови, что ведет к развитию венозной гангрены и сердечной недостаточности.
Сложности профилактики
Поскольку существует огромное количество факторов риска развития тромбоза подколенной вены, проводить целенаправленную профилактику довольно тяжело, за исключением случаев послеоперационного тромбоза.
При правильной компрессионной терапии и адекватном режиме активности риск появления тромба в подколенной вене сведен к минимуму.
Причины, по которым развивается тромбоз подколенной вены, до сих пор не выяснены, а, значит, профилактические меры не разработаны.
Самолечение или отсутствие лечения приведет к тому, что нормальный ток крови в подколенной вене уже никогда не будет восстановлен. Поэтому при первых недомоганиях и болезненных ощущениях необходимо обратиться к врачу.