Латерализация надколенников дисплазия коленных суставов
Что такое латеропозиция надколенника его лечение и профилактика
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Что такое латерализация надколенника
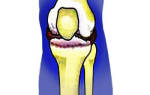
Надколенник – это особая сесамовидная кость, которая находится перед сочленением бедренной и большеберцовой кости. Благодаря ей мышцы передней поверхности бедра без особого труда выполняют функцию разгибания голени в крупном суставе.
Нестабильность надколенника характеризуется смещением коленной чашечки наружу. Чаще всего данный недуг является врожденной патологией, которую исправляют в первые годы жизни малыша, а также причиной может стать вывих коленного сустава. После проведенного оперативного вмешательства пациентам категорически запрещено заниматься профессиональным спортом – это чревато постоянными травмами колена.
При несвоевременном лечении недуг может привести к нарушению походки, уменьшению функциональной деятельности, а также к инвалидности.
Лечение латеральной нестабильности
Консервативная терапия направлена на восстановление силы коленного сустава и его стабилизации.Наряду с этим, цель терапии — уменьшение боли в коленном суставе.
Снижают нагрузку на сустав, давая больному суставу максимальный покой, применяются местные противовоспалительные средства.Для стабилизации коленной чашечки применяют различные наколенники-ортезы. Боль может быть уменьшена прикладыванием к области сустава пакета со льдом.
Цель операции — вернуть анатомическое соотношение коленной чашечки в суставе. С этой целью проводится остеотомия бугристости большеберцовой кости.Вариантов операции достатчоно много, зависят от тяжести состояния пациента.
Артроскопия — через небольшие проколы вводится в полость сустава артроскопчисекие инструменты с оптикой. Проводится дополнительная диагностика и небольшие вмешательства.
Пателлэктомия — коленная чашечка удаляется хирургическим путем. Это может способствовать уменьшению боли, хотя и нарушается анатомия сустава.
Операции на внутренней головке четырехглавой мышцы бедра с целью стабилизировать коленную чашечку.
Тибиальная остеотомия в области бугристости большеберцовой кости. Метод используется довольно часто.Реабилитация после операции, как и время заживления индивидуальны и зависят от проведеной операции.
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl Enter .
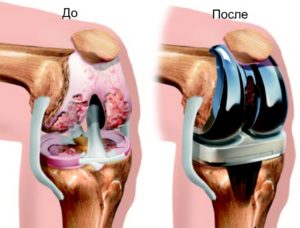
Эндопротезирование коленного сустава
Для лечения таких сложных состояний необходимо знать механизм крепления надколенника и биомеханизм движения коленного сустава.
При раздроблении коленной чашечки устанавливают её протез, так как отсутствие такой маленькой, но важной косточки приведёт к невозможности сгибания коленного сустава.
Если при вывихе надколенника надорвалась или разорвалась какая то из связок, удерживающая косточку, без оперативного лечения обойтись нельзя. Для такого случая изобрели специальную технику оперативного вмешательства по восстановлению анатомических структур поддерживающих правильное положение коленной чашечки.
Латеральный релиз надколенника – это оперативное вмешательство в основу которого входит восстановление латеральных сухожилий надколенника для восстановления его правильного положения.
Конечно, из-за страха операций большинство пациентов отказываются от хирургического лечения. Такой выбор может привести к неполноценному восстановлению сухожилий и формированию привычного вывиха надколенника. Если нет визуальных признаков повреждения мышц и связок, врач имеет право самостоятельно с применением анестезии вправить косточку, но это очень опасная и болезненная процедура, которая может привести к повреждению нервных окончаний.
Баллотирование надколенника — это патологическое колебание сесамовидной кости, которая входит в состав коленного сустава. Этот симптом чаще всего означает патологическое скопление жидкости (синовиальной, крови) в суставной полости. Также в некоторых случаях баллотация надколенника, может быть, при желатинозном набухании синовиальной оболочки.
Подобное состояние может сопровождать травмы и воспалительно-дегенеративные заболевания сустава. При возникновении подобного симптома стоит немедленно обратиться за квалифицированной медицинской помощью.
Проявления обсуждаемого заболевания разнообразны, поскольку зависят от того, какие связки травмированы. Наиболее часто патология проявляется определенными признаками:
- резкие болевые ощущения в поврежденном колене;
- отечность тканей, окружающих КС;
- треск либо хруст в колене;
- чрезмерные движения надколенника;
- деформация сустава;
- ощущение того, что голень сместилась в одну сторону;
- чувство, что при движении, особенно во время бега, «подкашиваются» ноги и пр.
Наличие любого из перечисленных симптомов – причина для немедленного обращения к врачу.
Лечение хронической нестабильности надколенника тем или иным способом является по сути хирургическим. Абсолютно большая часть случаев привычного вывиха надколенника нуждается в артроскопической ревизии (всесторонний осмотр) коленного сустава и удалении хрящевых (хондральных) свободных и фиксированных тел. Они формируются от многочисленных травматических соударений надколенника и блока бедренной кости, причем, чаще страдает хрящевой покров внутренней или центральной части надколенника.
Для обеспечения правильной работы коленного сустава в состоянии хронической нестабильности необходимо восстановить механическую способность надколенника к сопротивлению наружному смещению: восстановить медиальную (внутреннюю) бедренно-надколенниковую связку.
Реабилитация
При восстановлении медиальной (внутренней) бедренно-надколенниковой связки опытный хирург стабилизирует наколенник аутотрансплантатом (одним из сухожилий пациента), предупреждая повторные вывихи. Данная изящная операция является в настоящий момент «золотым стандартом» в лечении хронической латеральной нестабильности надколенника, позволяя пациенту в скорейшее время вернуться к прежнему режиму нагрузок.
После данного типа хирургического вмешательства, как правило, не требуется длительной иммобилизации коленного сустава; напротив, в ранние сроки после операции требуется приступить к активной реабилитации, чтобы как можно быстрее восстановить объем движений и мышечную силу. Нагрузка на нижнюю конечность после данного хирургического вмешательства разрешена полная.
Поскольку в процессе данной хирургии применятся аутотрансплантат (собственные ткани), вероятность отторжения трансплантата стремится к нулю, но эта хирургия накладывает на хирурга дополнительную ответственность из-за ограниченного количества пластического материала для восстановления бедренно-надколенниковой связки. Поэтому к выбору хирурга следует подходить очень тщательно.
Хроническая нестабильность надколенника существенно уменьшает двигательную активность пациентов, увеличивая скорость разрушения суставного хряща надколенника. Привычный латеральный вывих надколенника прекрасно компенсируется после проведения изящной хирургической операции, которая будучи выполненной грамотным и опытным хирургом, дает возможность в короткие сроки вернуться к активной жизни и занятиям привычными и любимыми видами спорта, какими бы экстремальными они не были.
Развитие и аномалии коленной чашечки
Коленная чашечка (надколенник) – кость, располагающаяся над коленным суставом в слоях сухожилий четырехглавой мышцы. Надколенник – одна из сесамовидных (от греч. «sesamon»-кунжут, то есть – похожий на семечко кунжута) костей. Верхняя область надколенника называется основанием надколенника.
Кость двигается, если колено разогнуто – ее можно смещать в стороны.
Надколенник выполняет несколько функций:
- Защищает бедренную и берцовую кость от смещения их в стороны при сгибании, благодаря строению – снизу надколенника, в его верхушке, есть выступ.
- Выполняет функцию своеобразного дополнения к четырехглавой мышце, тем самым упрощая сгибание, позволяет двигаться легче.
Развитие костной ткани начинается уже со второго месяца беременности, специалисты считают, что зачатки наколенника появляются на 20-22 неделе беременности, пока он состоит из хрящевой ткани, таковым и остается на момент, когда малыш должен родиться. Поэтому считается, что дети рождаются без коленных чашечек.
Но у надколенника есть зоны окостенения, которые активно начинают работать только с 2-летнего возраста ребенка, окончательно надколенник формируется только к 5-6 годам.
То есть рождаться дети должны с зачатками коленной чашки, отсутствие этого элемента или его недоразвитие – это не норма.
Дисплазия коленного сустава

Дисплазия коленного сустава – это заболевание опорно-двигательного аппарата, при котором нарушается естественное положение надколенника (коленной чашечки) либо других структур этого сочленения. Патология чаще проявляется в детском возрасте, во время формирования костей и связочного аппарата, но также может возникать у взрослых. Процесс сопровождается болезненными ощущениями и на поздних стадиях может приводить к инвалидности. Однако своевременная диагностика болезни и проведение ряда терапевтических мероприятий позволяют остановить прогрессирование дефекта.
Определение и причины патологии
Дисплазией называется неправильное формирование органов или тканей на различных этапах эмбриогенеза, то есть внутриутробного развития. Это может быть результатом генетических мутаций, а также пагубного влияния факторов внешней среды (тератогенных факторов). В развитии плода выделяют несколько критических периодов, когда он особенно подвержен воздействию тератогенов. Они связаны с активным формированием костной ткани, мышц, связок и других элементов опорно-двигательного аппарата.
Дисплазия коленного сустава у детей может проявляться как непосредственно после рождения, так и во время их роста и развития. Причинами этой патологии могут становиться факторы, которые оказывают влияние во время беременности:
- наследственная предрасположенность – дисплазия часто проявляется одновременно у нескольких членов семьи, что подтверждает ее генетическое происхождение;
- наличие вредных привычек у матери в период беременности, злоупотребление сигаретами и алкогольными напитками;
- неправильное питание матери, недостаток в рационе витаминов и микроэлементов, необходимых для формирования соединительной ткани плода;
- воспалительные процессы, инфекционные заболевания могут повлиять непосредственно на плод, а также в этот период организм матери тратит большой запас энергии на восстановление, что становится причиной ее дефицита для ребенка;
- отравления ядами, интоксикации, прием некоторых групп препаратов, которые оказывают тератогенное действие (антибактериальные средства пенициллинового ряда);
- выраженные токсикозы.
В большинстве случаев дисплазия проявляется сразу после рождения либо в первые годы жизни ребенка. У таких детей наблюдается деформация конечностей, различные нарушения походки и осанки и другие особенности. Однако первые проявления могут становиться заметными у взрослых, а предрасполагающими факторами считаются травмы, запущенные хронические заболевания коленного сустава (артрит или артроз). И также на развитие болезни влияют питание человека и его образ жизни, сфера деятельности и наличие вредных привычек.
Если в организм поступает недостаточное количество питательных веществ, витаминов и минералов, важных соединений для формирования костной и хрящевой тканей, происходит медленное истончение сустава и его деформация.
Дисплазия коленного сустава – это врожденное заболевание. Заразиться им во взрослом возрасте невозможно, но первые проявления могут быть связанными с внешними факторами и возникать у подростков или у взрослых.
Симптомы
Коленный сустав образован костями бедра и голени, коленной чашечкой (надколенником), а также в его состав входят мышцы, хрящи и связки. Любая из этих структур может быть деформирована вследствие дисплазии. В зависимости от типа повреждения сустава, клинические признаки патологии могут отличаться. Они часто видны невооруженным глазом, но для их подтверждения потребуются дополнительные исследования.
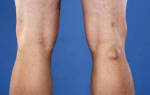
- Асимметрия левого и правого коленного суставов – наиболее очевидный симптом дисплазии. Колени могут размещаться на разной высоте и отличаться по форме, часто на одном из них наблюдается утолщение. Визуально ноги могут казаться разной длины.
- Неправильный постав стопы – следствие деформации коленей. Пальцы нижних конечностей могут быть направлены внутрь или наружу, у многих пациентов развивается плоскостопие.
- У пациентов с дисплазией колена наблюдаются нарушения походки. Если болезнь проявляется в раннем возрасте, ребенок долго не начинает ходить, а затем опирается только на пальцы, а не на всю стопу. Хромота также может быть следствием укорочения конечности при односторонней дисплазии.
- Боли в колене усиливаются во время движения. Такой симптом чаще проявляется у взрослых и становится одним из первых сигналов о развитии патологии. И также при сгибании либо разгибании конечности может быть слышен хруст.
- Дисплазию в раннем возрасте можно распознать по чрезмерной подвижности суставов. Амплитуда движений увеличивается в разных направлениях, что говорит о снижении прочности связочного аппарата.
Симптомы дисплазии коленного сустава зависят, в том числе, от стадии болезни. Если уделить внимание лечению суставов и профилактике осложнений, можно остановить патологический процесс и сохранить пациенту подвижность. Эти мероприятия должны проводиться по мере роста ребенка либо сразу после обнаружения первых клинических признаков во взрослом возрасте.
Методы диагностики
Несмотря на то что клинические признаки дисплазии коленного сустава видны невооруженным глазом, болезнь нуждается в дополнительной диагностике. Пациент обязательно проходит обследование рентгенографическим и ультразвуковым методами. По результатам диагностики назначается индивидуальная схема лечения.
Дисплазию колена следует отличать от других заболеваний, которые могут иметь схожие клинические проявления. К ним относятся:
- подвывих сустава – нарушение конфигурации костей вследствие травмы или удара, при этом структура тканей остается без изменений;
- смещение коленной чашечки – при этом она становится слишком подвижной, может менять свое положение в процессе ходьбы;
- вывих надколенника – также чаще имеет травматическое происхождение.
- Методы терапии для заболеваний коленного сустава отличаются, поэтому важно провести своевременную диагностику. Если дисплазия имеет наследственную предрасположенность и редко связана с внешними факторами, то остальные патологии чаще возникают вследствие травм.
Лечение
Лечение дисплазии коленного сустава – это комплекс мер, направленных на восстановление структуры колена и на профилактику осложнений. Лечение должно быть своевременным , поскольку по мере роста ребенка клиническая картина может меняться. Так, детям младше двухлетнего возраста достаточно консервативной терапии, а шанс полного выздоровления выше. Если не обратиться к врачу до этого времени, может потребоваться операция.
Схема лечения дисплазии колена может включать следующие этапов:
- использование фиксирующих приспособлений (повязок, ортезов, шин и других), которые накладываются на несколько недель;
- лечебная физкультура и массаж;
- физиопроцедуры;
- прием препаратов.
СПРАВКА ! При дисплазии колена медикаментозное лечение не менее важно, чем фиксация сустава. Могут понадобиться обезболивающие и противовоспалительные средства, хондропротекторы, соединения кальция и фосфора и другие вещества по показаниям.
Дисплазия колена – это врожденное заболевание, при котором нарушается нормальное расположение структур сустава. От него невозможно вылечиться полностью, но важно вовремя провести комплекс терапевтических процедур. Они позволяют сохранить структуру и подвижность конечности, а также предотвратить развитие осложнений. Чем раньше начать лечение, тем выше возможность полного восстановления при дисплазии.
Дисплазия коленного сустава



Дисплазия коленного сустава – это заболевание опорно-двигательного аппарата, при котором нарушается естественное положение надколенника (коленной чашечки) либо других структур этого сочленения. Патология чаще проявляется в детском возрасте, во время формирования костей и связочного аппарата, но также может возникать у взрослых. Процесс сопровождается болезненными ощущениями и на поздних стадиях может приводить к инвалидности. Однако своевременная диагностика болезни и проведение ряда терапевтических мероприятий позволяют остановить прогрессирование дефекта.
Определение и причины патологии
Дисплазией называется неправильное формирование органов или тканей на различных этапах эмбриогенеза, то есть внутриутробного развития. Это может быть результатом генетических мутаций, а также пагубного влияния факторов внешней среды (тератогенных факторов). В развитии плода выделяют несколько критических периодов, когда он особенно подвержен воздействию тератогенов. Они связаны с активным формированием костной ткани, мышц, связок и других элементов опорно-двигательного аппарата.
Дисплазия коленного сустава у детей может проявляться как непосредственно после рождения, так и во время их роста и развития. Причинами этой патологии могут становиться факторы, которые оказывают влияние во время беременности:
- наследственная предрасположенность – дисплазия часто проявляется одновременно у нескольких членов семьи, что подтверждает ее генетическое происхождение;
- наличие вредных привычек у матери в период беременности, злоупотребление сигаретами и алкогольными напитками;
- неправильное питание матери, недостаток в рационе витаминов и микроэлементов, необходимых для формирования соединительной ткани плода;
- воспалительные процессы, инфекционные заболевания могут повлиять непосредственно на плод, а также в этот период организм матери тратит большой запас энергии на восстановление, что становится причиной ее дефицита для ребенка;
- отравления ядами, интоксикации, прием некоторых групп препаратов, которые оказывают тератогенное действие (антибактериальные средства пенициллинового ряда);
- выраженные токсикозы.
В большинстве случаев дисплазия проявляется сразу после рождения либо в первые годы жизни ребенка. У таких детей наблюдается деформация конечностей, различные нарушения походки и осанки и другие особенности. Однако первые проявления могут становиться заметными у взрослых, а предрасполагающими факторами считаются травмы, запущенные хронические заболевания коленного сустава (артрит или артроз). И также на развитие болезни влияют питание человека и его образ жизни, сфера деятельности и наличие вредных привычек.
Если в организм поступает недостаточное количество питательных веществ, витаминов и минералов, важных соединений для формирования костной и хрящевой тканей, происходит медленное истончение сустава и его деформация.
Дисплазия коленного сустава – это врожденное заболевание. Заразиться им во взрослом возрасте невозможно, но первые проявления могут быть связанными с внешними факторами и возникать у подростков или у взрослых.
Симптомы
Коленный сустав образован костями бедра и голени, коленной чашечкой (надколенником), а также в его состав входят мышцы, хрящи и связки. Любая из этих структур может быть деформирована вследствие дисплазии. В зависимости от типа повреждения сустава, клинические признаки патологии могут отличаться. Они часто видны невооруженным глазом, но для их подтверждения потребуются дополнительные исследования.
- Асимметрия левого и правого коленного суставов – наиболее очевидный симптом дисплазии. Колени могут размещаться на разной высоте и отличаться по форме, часто на одном из них наблюдается утолщение. Визуально ноги могут казаться разной длины.
- Неправильный постав стопы – следствие деформации коленей. Пальцы нижних конечностей могут быть направлены внутрь или наружу, у многих пациентов развивается плоскостопие.
- У пациентов с дисплазией колена наблюдаются нарушения походки. Если болезнь проявляется в раннем возрасте, ребенок долго не начинает ходить, а затем опирается только на пальцы, а не на всю стопу. Хромота также может быть следствием укорочения конечности при односторонней дисплазии.
- Боли в колене усиливаются во время движения. Такой симптом чаще проявляется у взрослых и становится одним из первых сигналов о развитии патологии. И также при сгибании либо разгибании конечности может быть слышен хруст.
- Дисплазию в раннем возрасте можно распознать по чрезмерной подвижности суставов. Амплитуда движений увеличивается в разных направлениях, что говорит о снижении прочности связочного аппарата.
Симптомы дисплазии коленного сустава зависят, в том числе, от стадии болезни. Если уделить внимание лечению суставов и профилактике осложнений, можно остановить патологический процесс и сохранить пациенту подвижность. Эти мероприятия должны проводиться по мере роста ребенка либо сразу после обнаружения первых клинических признаков во взрослом возрасте.
Методы диагностики
Несмотря на то что клинические признаки дисплазии коленного сустава видны невооруженным глазом, болезнь нуждается в дополнительной диагностике. Пациент обязательно проходит обследование рентгенографическим и ультразвуковым методами. По результатам диагностики назначается индивидуальная схема лечения.
Дисплазию колена следует отличать от других заболеваний, которые могут иметь схожие клинические проявления. К ним относятся:
- подвывих сустава – нарушение конфигурации костей вследствие травмы или удара, при этом структура тканей остается без изменений;
- смещение коленной чашечки – при этом она становится слишком подвижной, может менять свое положение в процессе ходьбы;
- вывих надколенника – также чаще имеет травматическое происхождение.
- Методы терапии для заболеваний коленного сустава отличаются, поэтому важно провести своевременную диагностику. Если дисплазия имеет наследственную предрасположенность и редко связана с внешними факторами, то остальные патологии чаще возникают вследствие травм.
Лечение
Лечение дисплазии коленного сустава – это комплекс мер, направленных на восстановление структуры колена и на профилактику осложнений. Лечение должно быть своевременным , поскольку по мере роста ребенка клиническая картина может меняться. Так, детям младше двухлетнего возраста достаточно консервативной терапии, а шанс полного выздоровления выше. Если не обратиться к врачу до этого времени, может потребоваться операция.
Схема лечения дисплазии колена может включать следующие этапов:
- использование фиксирующих приспособлений (повязок, ортезов, шин и других), которые накладываются на несколько недель;
- лечебная физкультура и массаж;
- физиопроцедуры;
- прием препаратов.
СПРАВКА ! При дисплазии колена медикаментозное лечение не менее важно, чем фиксация сустава. Могут понадобиться обезболивающие и противовоспалительные средства, хондропротекторы, соединения кальция и фосфора и другие вещества по показаниям.
Дисплазия колена – это врожденное заболевание, при котором нарушается нормальное расположение структур сустава. От него невозможно вылечиться полностью, но важно вовремя провести комплекс терапевтических процедур. Они позволяют сохранить структуру и подвижность конечности, а также предотвратить развитие осложнений. Чем раньше начать лечение, тем выше возможность полного восстановления при дисплазии.
Вывих надколенника: какое лечение предпочесть




ассистент кафедры
травматологии
и ортопедии БГМУ
Дисплазия
и травматизация
в прошлом —
факторы риска
Причиной ВН, как правило, служит резкое воздействие на капсульно-связочный аппарат бедренно-надколенникового сочленения при разгибании ротированной кнаружи голени. Подобное происходит во время поворотов на месте, прыжков (на спортивных состязаниях и танцах). Реже вывих вызван прямым скользящим ударом по передней поверхности коленного сустава, когда повреждаются связки, стабилизирующие надколенник (основная — медиальная пателло-феморальная), и он смещается, травмируется о наружный мыщелок бедра, из-за чего могут повредиться суставный хрящ и субхондральная кость.
Если нет предрасполагающих факторов, ВН возникает редко. Дисплазия коленного сустава (увеличение межмыщелкового угла, уплощение латерального мыщелка бедра и др.), повреждения в анамнезе резко повышают риск ВН.
Несмотря на тщательное соблюдение рекомендаций врача при консервативной терапии, после завершения курса восстановительного лечения до 50% пациентов, перенесших травматический ВН, жалуются на боль и/или нестабильность в коленном суставе. Риск рецидивов ВН может достигать 40% случаев (чаще такое происходит, если есть дисплазия коленного сустава, а также у детей и подростков, перенесших первичный эпизод вывиха до 15 лет). Развивается хроническая нестабильность надколенника, и более 50% пациентов нуждаются в операции.
Выделяют: латеральный (наиболее распространенный — смещение надколенника кнаружи), медиальный, торсионный (поворот надколенника вокруг своей оси) и вертикальный ВН.
Состояние, при котором надколенник смещен кнаружи частично и по-прежнему находится в межмыщелковой борозде бедра, однако не центрирован в ней, называется подвывих. Сопровождается чувством нестабильности в суставе, болевым синдромом и способствует развитию истинного ВН.
Симптомы «опасения»
и «вилки»
Клинические проявления травматического ВН — вынужденное положение конечности, симптом пружинящего сопротивления при попытке пассивных движений в коленном суставе, активные движения невозможны. Визуально и пальпаторно определяется ВН, а при самопроизвольном его устранении (по данным различных литературных источников и регистров клиник, в 50–90% случаев) — положительный симптом «опасения пациента» при смещении надколенника кнаружи. Чем меньше времени прошло с момента вывиха, тем выраженнее этот симптом. При одновременном обследовании двумя пальцами медиально и латерально от надколенника обнаруживается сравнительная болезненность медиальных парапателлярных структур (симптом «вилки»). В большинстве случаев отмечаются гемартроз, выраженный отек сустава.
Диагноз «ВН» устанавливается на основании анамнеза, клинической картины и данных инструментальных исследований, а «привычный ВН» — если имеется факт вывиха без выраженного травматического воздействия.
Чтобы выявить факторы, предрасполагающие к развитию привычного ВН, определяют угол квадрицепса Q ,
симптом щелкающего надколенника — J-признак; проводят тесты: на ограничение поднятия латерального края надколенника, Ober’s, Ely’s. Наиболее информативны сравнительные рентгенограммы обоих коленных суставов в тангенциальной (аксиальной, по типу «восхода солнца») проекции. По снимкам также устанавливают индекс Caton-Deschamps, линию Blumensaat, угол конгруэнтности Merchant; по данным КТ измеряют степень латерализации собственной связки надколенника; МРТ позволяет уточнить степень хондральных повреждений медиальной фасетки надколенника и мыщелков бедра, степень повреждения стабилизаторов надколенника.
Для выявления дисфункции мышц нижней конечности проводится электронейромиография. Как правило, наблюдается дисбаланс амплитуды и частоты биоэлектрической активности латеральной и медиальной широких мышц бедра, двуглавой и латеральной широкой мышц бедра, а также мышц голени, выполняющих антагонистические моторные функции, в норме и на пораженной конечности (со снижением на последней). Изучение параметров биоэлектрической активности мышц бедра и голени позволяет в зависимости от величины дисбаланса обоснованно выбрать метод лечения и физической реабилитации.
Оперативно
или консервативно?
До конца XX века наблюдался повсеместный приоритет консервативного лечения острого травматического ВН. Оно заключалось в устранении вывиха под анестезией с последующей фиксацией гипсовой лонгетой на срок до 6 недель. Высокий риск рецидива, совершенствование инструментальных методов диагностики, развитие малоинвазивной хирургии привели к пересмотру алгоритма лечения — все чаще делают операции, причем спектр их при первичном ВН широк: от диагностической артроскопии до открытых реконструктивных.
Сегодня абсолютное показание к хирургическому вмешательству при первичном ВН — наличие свободного внутрисуставного остеохондрального фрагмента более 8 мм в диаметре. В таких случаях проводят артроскопию: устраняют гемартроз, выполняют гемостаз, рефиксируют или удаляют (в зависимости от условий) свободный внутрисуставный фрагмент. Если артроскопически выявляют наклон надколенника, осуществляют также релиз латерального удерживателя надколенника, в некоторых случаях дополненный наложением швов еще и на медиальный удерживатель.
По данным рандомизированных исследований, если нет абсолютных показаний к операции, то результаты консервативного и хирургического лечения первичного травматического ВН статистически сопоставимы.
При застарелых и привычных ВН обычно требуется хирургическое вмешательство. Сейчас отмечается устойчивая тенденция делать малоинвазивные артроскопические операции, однако в ряде случаев применяют открытые реконструктивные.
На хирургическом этапе перед врачом стоит задача восстановить нормальные взаимоотношения структур сустава. Существует более 150 методик. Основные цели — ослабить тягу структур латеральной группы стабилизаторов надколенника, укрепить поврежденные структуры медиальной группы стабилизаторов и ликвидировать избыточный угол квадрицепса (угла Q ), изменив вектор действия четырехглавой мышцы бедра.
Среди открытых операций специалисты долгое время считали лучшими вариантами проксимальные и дистальные реконструктивные вмешательства (операция Roux — перемещение tuberositas tibiae кнутри, Fulkerson — косая остеотомия tuberositas tibiae, Krogius — вскрытие фиброзной капсулы сустава и фиксация надколенника перемещенной полоской капсулы, Campbell, Фридлянда, Insall). Однако некоторые исследователи утверждают, что у пациентов, которые перенесли такие операции, рано развивается остеоартроз пателло-феморального сустава. Это связано с изменением его биомеханики. И все же перечисленные вмешательства остаются методом выбора при дисплазии мыщелков, patella alta и др.
Сейчас предпочтение отдается операциям по восстановлению медиальной пателло-феморальной связки (преимущественно пластика аутосухожилием). Они более анатомичны и позволяют достоверно достичь лучшего отдаленного результата. Часто применяется комбинация артроскопического релиза и пластики связки — полуартроскопия.
Рациональная тактика лечения
Устранение ВН под общей анестезией (разгибание в коленном суставе и воздействие на латеральный край надколенника в медиальном направлении), рентген-контроль для исключения наличия свободных остеохондральных фрагментов, фиксация гипсовой повязкой в положении разгибания коленного сустава, холод местно в первые сутки.
Пункция коленного сустава, если есть напряженный гемартроз (он наблюдается в первые 3–5 суток после травмы).
Перевод гипсовой лонгеты в циркулярную с медиализацией надколенника, когда спадет отек, чтобы создать
наилучшие условия для сращения медиальных стабилизаторов надколенника.
Фиксация до 6 недель с момента травмы (требуется изометрическое напряжение мышц бедра в повязке), потом активная реабилитация.
Первичное хирургическое лечение — при наличии в полости сустава свободных остеохондральных фрагментов (если обнаружен крупный фрагмент нагружаемой зоны суставного хряща, рекомендуется зафиксировать его — сделать остеосинтез, в ином случае — удалить).
При рецидиве — операция (приоритет — реконструкции медиальной пателло-феморальной связки; при выраженной дисплазии — открытое реконструктивное вмешательство).
Материал предназначен
для врачей: травматологов-
ортопедов, хирургов.