Трофическая язва на пятке
Трофическая язва в области ног

Виды и локализация трофических язв
В зависимости от причины возникновения нарушения трофики тканей нижних конечностей, трофические язвы классифицируют на:
- Венозные язвы – зачастую это трофическая язва голени, которая развивается вследствие варикоза.
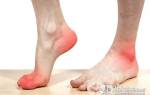
- Артериальные язвы – развиваются вследствие атеросклероза. При данном нарушении трофики возникает трофическая язва на пятке, внешней поверхности стопы, на большом пальце.
- Диабетическая язва – развивается на фоне макроангиопатии, которая возникает при сахарном диабете. При этом заболевании чаще всего развивается трофическая язва на пятке, поверхности ступни, вершине фаланг пальцев.
- Нейротрофическая язва – такие изъязвления возникают вследствие травм головы или позвоночника. Они локализируются на боковой поверхности пяток. Зачастую такая трофическая язва гнойная и имеет форму глубокого кратера.
- Гипертонические язвы – возникает в результате длительного спазма мелких сосудов, вызванного гипертонией. Такие язвы зачастую симметрические и в отличие от остальных изъязвлений развиваются медленно. Классическая локализация – это трофическая язва голени.
- Пиогенная язва – возникает вследствие фурункулёза, гнойной экземы, фолликулита. Часто локализируются на голени.
Клиническая картина трофической язвы
Манифестация трофических язв начинается с отёка нижних конечностей или будущего места возникновения дефекта кожи. Также отёчность сопровождается тяжестью в ногах, быстрой усталостью. В ночное время возможно возникновение мышечных спазмов голени. Специфическим симптомом, которым проявляется язва трофическая на ноге, является зуд в месте возникновения изъязвления. Обязательным симптомом трофических язв любой локализации является болевой синдром.
При развитии язвы наблюдаются внешние изменения кожи, которая становится лаковой, гладкой, бледной, холодной на ощупь. Если трофическая язва гнойная, то выделения с неё имеют гнойно-геморрагический характер и неприятный запах.
 Также клиническая картина трофической язвы может отличаться в зависимости от причины, которая привела к данной патологии. Например, при аутоиммунных заболеваниях язвы образуются симметрично на обеих конечностях, нейротрофические язвы очень часто образуются на пятках, при поражении артерий могут образовываться множественные язвы, в основном на пальцах. Однако, независимо от причины, лечение трофической язвы всегда комплексное и может быть достаточно длительным.
Также клиническая картина трофической язвы может отличаться в зависимости от причины, которая привела к данной патологии. Например, при аутоиммунных заболеваниях язвы образуются симметрично на обеих конечностях, нейротрофические язвы очень часто образуются на пятках, при поражении артерий могут образовываться множественные язвы, в основном на пальцах. Однако, независимо от причины, лечение трофической язвы всегда комплексное и может быть достаточно длительным.
Лечение трофической язвы на ноге
Лечение трофических язв разделяется на консервативное и инвазивное, но для достижения быстрого выздоровления оно должно быть комбинированным.
Основные принципы консервативного лечения:
- Ношение компрессионных повязок или чулков.
- Медикаментозная терапия с применением антибиотиков, флеботоников, антиагрегантов и антигистаминных препаратов.
- Местное применение мазей с антикоагулянтами прямого действия и сосудоукрепляющими препаратами.
- Физиопроцедуры в виде ультрафиолетового или лазерного излучения.
- Ежедневный туалет ран.
- Иммуностимулирующая терапия.
- Здоровое питание.
Хирургическое лечение трофических язв на ноге заключается в их иссечении. Если причиной трофических язв является варикозная болезнь вен, то во время операции по иссечению поражённых участков кожи может одновременно проводиться венесекция. Такая комбинация хирургических операций позволяет не только удалить трофическую язву, но и исключить её рецидив, устранив саму причину возникновения. При значительных размерах язвы хирургу приходится иссекать большой участок кожи, что требует проведения аутодермопластики.
Успех лечения заболевания зависит от того, какой врач лечит трофические язвы. Только квалифицированный флеболог сможет подобрать оптимальные методы лечения и максимально ускорить процесс выздоровления.
Период восстановления
После хирургического вмешательства обязательным является ношения компрессионных чулок или повязок. Также неотъемлемой частью и залогом успеха устранения трофической язвы является продолжение медикаментозной терапии после иссечения поражённого участка кожи.
Независимо от того, какой врач лечит трофические язвы, конечный результат много в чём зависит от пациента, так как правильное ведение периода реабилитации и последующего образа жизни напрямую влияет на возможность рецидива заболевания.
Трофические язвы при хронической артериальной недостаточности
Хроническая артериальная недостаточность (ХАН) нижних конечностей – патологическое состояние, сопровождающееся уменьшением притока крови к мышцам и другим тканям нижней конечности и развитием ее ишемии (недостаточное количество в тканях насыщенной кислородом крови) при увеличении выполняемой ею работы.
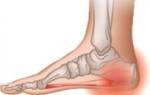
Наиболее удаленные отделы нижних конечностей (нижняя треть голеней, стопа и особенно пальцы стоп) обычно страдают от трофических язв больше, что связано с естественным уменьшением артериального давления в самых “последних” отделах конечности.
Ткани в этих местах не получают необходимое количество крови насыщенной кислородом, которая доставляются током артериальной крови. Это может привести к необратимым последствиям, вплоть до ампутации конечности на различных уровнях.
Клиническая картина ХАН может быть обусловлена как изолированными, так и сочетанными окклюзиями (закрытием просвета) брюшной части аорты, ее бифуркации, подвздошных, бедренных, подколенных артерий, а также артерий голени и стоп.
Причины недостаточного артериального кровотока в тканях нижних конечностей
- Атеросклероз артерий нижних конечностей – патологическое состояние, обусловленное перекрытием просвета артерий за счет возникиших в просвете артерий атеросклеротических бляшек, которое при прогрессировании, в конечном итоге, приводит к ишемии ткани (любого органа: сердца, мозга, конечностей, кишечника), кровоснабжаемым этими артериями, с возникновением соответствующих клинических проявлений.
- Диабетическая макроангиопатия – по сути аналогичное атеросклеротическое поражение артерий органов, но главным патогенетическим звеном процесса сужения просвета артерий является хронически повышенный уровень глюкозы.
- Артериальный тромбоз. В этом случае непроходимость артерии возникает за счет внезапной остановки кровообращения вследствие возникшего тромба в просвете артерии. Также кровяной сгусток мог переместится в сосуд нижней конечности из другого места, это называется эмболией.
- Облитерирующий эндартериит. При этом воспаляются стенки артерии, что приводит к спазму сосуда. При этом стоит особенно отметить, что основой патогенетической цепи поражения артерий при эндартериите является курение.
Симптомы хронической артериальной недостаточности
Субъективные симптомы
Cначала симптомы отсутствуют, со временем появляется быстрая утомляемость конечностей, повышенная чувствительность к холоду, парестезии.
Чаще всего больные обращаются к врачу по поводу перемежающейся хромоты, есть боли, которые возникает довольно регулярно после определенной мышечной нагрузки (прохождение определенной дистанции).
Боль (иногда описывается пациентами как ощущение онемения, затвердевания мышц) в мышцах заставляет пациента остановиться и спонтанно исчезает через несколько десятков секунд или несколько минут отдыха. Чаще всего боль локализуется в мышцах голени, преимущественно по задней поверхности.
Хромота стопы пораженной конечности (глубокую боль в средней части стопы [короткие мышцы стопы]) возникает редко, чаще — при облитерирующем тромбангиите (болезни Бюргера) и при сахарном диабете.
У больных с обтурацией аорты или подвздошных артерий может развиться синдром Лериша — перемежающаяся хромота, отсутствие пульса в паховых складках, импотенция.
Объективные симптомы
Кожа голеней и стоп бледная или цианотическая (особенно, в вертикальном положении), холодная, на поздних стадиях — с трофическими изменениями (депигментация, потеря оволосение, язвы и некроз); мышечная атрофия, слабый, отсутствует или асимметричный пульс на артериях, ниже стеноза / окклюзии, иногда — сосудистый шум над большими артериями конечностей.
На нижних конечностях пульс оценивают на следующих артериях: дорсальной артерии стопы (на тыле стопы между I и II костями плюсны, у 8% здоровых людей не определяется), задней большеберцовой (по медиальной лодыжкой), подколенной (в подколенной ямке), бедренной (в паху, сразу ниже паховой связки).
Стадии заболевания
Асимптомное течение (Хроническая артериальная недостаточность 1 стадии)
Асимптомное течение заболеваний артерий нижних конечностей — доклиническая стадия хронического поражения артерий, не вызывающая отчетливых клинических проявлений хронической артериальной недостаточности конечности.
Эта стадия характеризуется поражением (чаще всего атеросклеротическим) артерий без гемодинамически значимых стенозов или с незначительными изменениями регионарной гемодинамики, не вызывающими отчетливых клинических проявлений хронической ишемии конечности (переодические онемения, похолодание, потеря волос на голени).
Перемежающаяся хромота (Хроническая артериальная недостаточность 2а-2б стадии)
Перемежающаяся хромота – синдром преходящей хронической ишемии конечности, которая проявляется недомоганием, дискомфортом или болью в мышцах нижней конечности (чаще – в икре, реже – ягодичной области, бедре, стопе), возникающих при ходьбе.
На этой стадии изменения в артериях значительны и достаточны для того, чтобы вызвать отчетливые гемодинамические сдвиги, суть которых сводится к угнетению параметров объемной скорости кровотока и перфузионного давления в артериях, дистальнее очага облитерирующего поражения.
Как с позиций патогенеза, так и в свете клинического течения, перемежающаяся хромота характеризует стадию субкомпенсации заболевания артерий нижних конечностей – основные симптомы проявляются при физической нагрузке.
Критическая ишемия конечности (Хроническая артериальная недостаточность 3-4 стадии)*
*Боли покоя менее 2 недель, купируемые приемами нестероидных противоспалительных средств, являются проявлением хронической артериальной недостаточности 3 стадии, но не являются проявлением критической ишемии (см. далее).
Критическая ишемия конечности – синдром декомпенсации хронической артериальной недостаточности конечности вследствие заболеваний артерий нижних конечностей, основными клиническими признаками которого являются боль в покое в течение минимум 2 недель, не купируемая нестероидными противовоспалительными средствами и(или) наличие язвенно-некротического процесса стопы.
Основой патогенеза критической ишемии конечности является прогрессирующее поражение артериального русла такой степени выраженности, при которой компенсаторные механизмы (гемодинамические и метаболические) не в состоянии предотвратить недостаточность кровоснабжения тканей нижних конечностей.
Стоит отметить, что на этой стадии консервативная терапия неэффективна, больному абсолютно показано проведение оперативного лечения на артериях конечности (при сохраненной жизнеспособности конечности, при операбельности больного, а также реконструктабельности артерий конечности).
Классификация по Покровскому – Фонтейну
- I стадия: Полная компенсация.
Проявляется только при значительной физической нагрузке в виде возникновений парастезий, утомляемости, зябкости стоп, ощущений похолоданий, иногда повышенной потливости. - II стадия: Недостаточность кровообращения при функциональной нагрузке.
К клиническим проявлениям I степени ишемии добавляется перемежающаяся хромота – возникновение болей в области голени, вынуждающие больного ограничить темп ходьбы или остановиться для отдыха.
При возникновении болей в икроножных мышцах при прохождении расстояния более 200 метров – хроническая артериальная недостаточность 2а стадии, менее 200 метров 2б стадии. - III стадия: Недостаточность кровообращения в покое.
Проявляется сильными изнуряющими постоянными и /или/ ночными болями. Больной вынужден опускать конечность вниз для уменьшения болевого синдрома. - IV стадия: Язвенно-некротические изменения конечности. На терминальной IV стадии появляются трофические расстройства в виде некрозов, язв, струпа на различных отделах конечностей, преимущественно в пяточной области и в области пальцев.