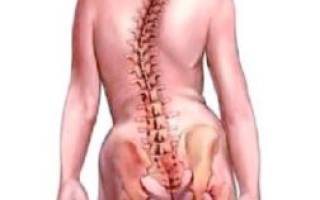
Нерв в ноге от ягодицы до пятки
Симптом атипичного неврита седалищного нерва, проявляющегося кальканеалгией
Некоторые кальканеалгии (боли в пятке) связаны не с патологией пятки, а с поражением вышерасположенных нервных путей, а именно корешков L5 – S1 и седалищного нерва. Причины этого могут быть различные: травматические, токсические, вследствие нарушения кровообращения. Мы привыкли к тому, что боли в пятке чаще всего являются проявлением т.н. пяточной шпоры (нижней). С возрастом довольно часто появляется костный выступ по подошвенной поверхности пятки, под ним, вследствие травматизации развивается подпяточный бурсит, с которым и связаны боли. Мне неоднократно приходилось лечить больных, у которых кальканеалгии возникали из-за поражения седалищного нерва. Причем такие симптомы как нарушения чувствительности были нетипичны для неврита последнего. Больные жаловались на онемение пятки. Симптом Ласега – болезненность по ходу седалищного нерва при разгибании в колене поднятой вверх ноги ( у лежащего больного) также не всегда была отчетливо выражена. Пальпация в проекции седалищного нерва и его ветвей не давала четкой болезненности. В тоже время пациенты отмечали неясную иррадиацию от пятки вверх по икре. Электронейрография чувствительных ветвей седалищного нерва затруднительна. Мной выявлен довольно выраженный симптом, говорящий о поражении седалищного нерва. Больной усаживается на край кушетки, так чтобы давление края ее приходилось на дистальную треть бедра, немного выше коленного сустава. Врач дополнительно давит рукой на бедро в этом месте. При этом больной отмечает усиление болей в пятке или нарушение ее чувствительности, а также иррадиирующие боли от пятки вверх. На здоровой стороне этого не отмечается. При такой форме местное лечение чаще всего оказывается неэффективным, более выраженный эффект от т.н. нейростимулирующей терапии, т.е. инъекций витаминов группы В (В1, В6, В12), прозерина, приема таблеток дибазола, пирацетама, трентала.
Я врач травматолог-ортопед, специализирующийся по подиатрии (хирургии стопы). Подобные больные встречались в моей практике неоднократно, но данный симптом я выявил только в прошлом (1996) году, когда у меня самого по утрам появились боли в пятке, после небольшой разминки они проходили. Явной патологии стопы у меня нет, тем более, что в мой комплекс утренней зарядки входят специальные упражнения для стоп. Поэтому у меня сразу возникло подозрение на более высокое поражение нервов. (Поражение пяточных ветвей икроножного нерва или большеберцового нерва я отбросил с ходу, т.к. являюсь как раз специалистом по поражению «пяточного нерва» – вспомните незабвенную тираду нашего замечательного юмориста М. Задорнова). В общем то меня не очень боли и беспокоили, поэтому я старался не обращать на них внимание. Но однажды, когда я ехал в «Нефазе», а в нем некоторые сидения расположены высоко, я же ехал рядом с весьма упитанной дамой, опираясь только одной ягодицей на сидение, при этом получилось, что больная нога в нижней трети бедра оказалась придавлена к краю сидения и я почувствовал онемение и боли в пятке, которые обычно испытывал по утрам. Мне стало ясно все – давление на седалищный нерв вкупе с нарушением кровоснабжения из-за сдавления нижнего отдела бедренной, а скорее даже подколенной артерии спровоцировало боли в пятке. Дальше потребовалась только нейростимулирующая терапия и примерно через 2 недели боли исчезли безвозвратно.
Впрочем и причина их возникновения после некоторого анализа мне стала ясна. Незадолго до появления болей я стал осваивать комплекс йоги, в который входит т.н. Пашчимоттанасана (поза вытянутой задней части тела):
Сядьте, вытянув ноги вперед. Возьмитесь пальцами рук за носки и наклонитесь вперед в максимальное положение, стараясь достать головой до колен. Сделайте 6-10 циклов.
Это упражнение вызывает сильное натяжение седалищного нерва и при недостаточной подготовке может вызвать легкие явления неврита.
Вот вам и причина.
У людей, не занимающихся йогой к этому же могут привести многократные наклоны, разумеется возможны и токсические поражения (алкогольные и т.д.). В последующем я имел возможность убедиться в наличии этого же симптома еще у нескольких больных, в том числе и у врача невролога, которая обратившись с жалобами на боли в пятке очень удивилась поставленному мной диагнозу (как говорится ее сфера). Но нейростимулирующая терапия оказалась на высоте! Напоминаю о недопустимости самолечения!
Что делать, если тянет ногу от ягодицы до стопы
 Из-за чего тянет ногу непосредственно от ягодицы и до стопы? Причин проявления данного симптома существует немало, и точно определить фактор, обусловивший его возникновение, способен только медик.
Из-за чего тянет ногу непосредственно от ягодицы и до стопы? Причин проявления данного симптома существует немало, и точно определить фактор, обусловивший его возникновение, способен только медик.
Иногда такие неприятные ощущения имеют чисто физиологическую природу, но чаще всего к этому приводит наличие проблем с:
- позвоночником (конкретно – поясничным его отделом);
- сосудистой системой;
- опорно-двигательным аппаратом.
Вообще же человеческие ноги – наиболее нагруженная часть организма. Боли появляются из-за:
- тяжелой работы;
- многочасового стояния;
- пристрастия к обуви с высокими каблуками;
- продолжительной ходьбы.
Виды болей и локализация
 Рассматриваемый синдром имеет несколько разновидностей:
Рассматриваемый синдром имеет несколько разновидностей:
- острая появляется как реакция организма на какой-либо начавшийся патологический процесс или травму;
- периодическая возникает только в определенных условиях (при раздражении или нагрузке) и пропадает в состоянии покоя;
- хроническая с той или иной степенью интенсивности тревожит пациента постоянно.
Для определения причины также важно и место локализации неприятных ощущений. Так, если очаг находится:
- сзади в области бедра и отдает в правую или левую стопу (боль тянущая), то, вероятнее всего, речь идет об ишиалгии – воспалении седалищного нерва;
- с внутренней стороны – стоит заподозрить травмирование бедерных мышц или же остеохондроз поясничного отдела.
Причины
Нога состоит следующих основных частей:
При поражении одного из них обычно очаг боли ограничивается травмированной областью. Но нередко ощущения распространяются до ягодичной мышцы, когда в патологический процесс завлекаются несколько суставов.
Чаще всего рассматриваемый симптом появляется вследствие развития:
- недугов позвоночника (болят ноги при грыже или остеохондрозе);
- варикоза (патология сосудов нижних конечностей);
- ишиалгии;
- миозитов и разрывов сухожилий;
- различных заболеваний суставов (подагра, артрит, артроз и пр.);
- остеомиелита.
 Возникнуть упомянутые проблемы могут из-за:
Возникнуть упомянутые проблемы могут из-за:
- травмирования;
- инфекционного заражения;
- расстройства местного метаболизма;
- новообразований.
Нередко боли возникают иррадиирущие, то есть наведенные. Это очень осложняет постановку диагноза.
При беременности неприятные ощущения в ногах не редкость. По большей мере виной тому – увеличение массы тела будущей мамочки. Из-за этого растет нагрузка на конечности, и могут обостряться уже имеющиеся патологии суставов.
Перечень патологий и симптомов
Как показывает практика, самой распространенной причиной болей рассматриваемого типа является остеохондроз, начавшийся в пояснично-крестцовой части позвоночника. Этот недуг выявляют у половины обратившихся за помощью. По мере прогрессирования патология приводит к изменению хрящевых тканей, что сопровождается защемлением нервных окончаний. Симптомы болезни:
- тянущие, иногда острые, боли;
- парез;
- онемение;
- ограниченная подвижность.
Он же провоцирует межпозвоночную грыжу. Последствием нелеченого остеохондроза считают сколиоз.
- лимфостаз;
- тромбоз;
- варикоз;
- артериальная недостаточность.
В этих случаях развивается хромота, сопровождаемая сильными болями. Способствует обострению проявлений накопление молочной кислоты в ножных мышцах.
Варикоз, в частности, приводит к развитию тромбофлебита или тромбоза. Симптомы:
- высокая температура;
- цианоз (синюшность) в месте локализации.
Человеку необходима срочная помощь, поскольку в результате отрыва образовавшегося сгустка может закупориться сосуд.
Лимфостаз – болезнь, развивающаяся на фоне инфекционного заражения или травмы с характерным отеканием одной или обеих сторон ноги.
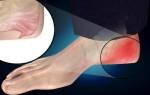
Неприятные ощущения также вызывают различные воспалительные процессы. Чаще всего локализуются они в:
- суставной сумке или рядом;
- в месте, где кость соединяется со связкой;
- в области перехода мускула в сухожилье.
Проблема сопровождается такими признаками:
- покраснением кожных покровов;
- отечностью;
- болями.
Миозиты – это недуги воспалительного характера, возникающие непосредственно в мышечной ткани. Причины начала процесса:
- травмы;
- недолеченные инфекции;
- частые переохлаждения;
- излишние нагрузки;
- расстройство местных обменных процессов.
Кроме вышеперечисленных, нередко тянущие боли появляются из-за:
- роста новообразований;
- сахарного диабета.
С рассматриваемыми жалобами необходимо идти к врачу общей практики. После проведения первичного осмотра специалист даст направление к узкому специалисту. Им может оказаться:
- ортопед;
- травматолог;
- сосудистый хирург и т. д.
К неврологу или вертебрологу обращаются, если есть:
- межпозвоночная грыжа;
- сколиоз;
- травмы позвоночника.
Для уточнения диагноза используют различные методы:
Воспалительные процессы позволят выявить анализы крови и мочи.
Что делать
В случае если болезненные ощущения образовались после длительного хождения, человеку следует прилечь и поднять ноги выше головы. Помогут также:
- массаж;
- ванночка из черного чая;
- обезболивающие мази.
Если, к примеру, Диклофенак не помогает, то допустимо выпить таблетку обычного Аспирина (но лишь при отсутствии противопоказаний) или:
Нетрудно сейчас купить и мази, содержащие эти препараты.
Сильные боли легко купирует Нимесулид.
Однако стоит понимать, что данными средствами вы боретесь только с симптомами, а не с причиной. Потому необходимо обязательно посетить врача и приступить к лечению основной болезни.
Имеет смысл применять местные средства – венотоники. Такие кремы обеспечивают стимуляцию кровообращения и положительным образом воздействуют на работу клапанов сосудов. В итоге отечность быстро спадает, а болезненность снижается. Из таких препаратов наиболее эффективным считают на сегодняшний день – Гепарин.
Боль от бедра и по всей ноге до пятки: тянущая, ноющая, ломящая, сильная
Боль в ногах мешает пациентам полноценно жить и заниматься повседневными делами. Существует масса заболеваний, при развитии которых ногу тянет от бедра до пятки. При сильных болях, которые не стихают даже в состоянии покоя, необходимо как можно скорее проконсультироваться с врачом.
Причины боли в ноге
Болевой синдром в левой ноге может быть тревожным симптомом развития сахарного диабета, тромбоза или разрушения тазобедренного сочленения. Причинами боли в левой ноге от бедра до пятки стопы также могут быть: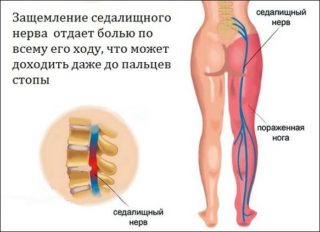
- Варикозное расширение вен. Это заболевание характеризуется появлением усталости даже после непродолжительной ходьбы, колющей боли в ноге в положении сидя и периодических судорог в икроножных мышцах. Тупая, тянущая боль при этом стихает, когда ноги находятся в горизонтальном положении.
- Облитерирующий атеросклероз. Основными симптомами развития заболевания являются нарастающий дискомфорт в мышцах нижних конечностей, боль и спазмы в икрах ног, периодические судороги. Ноги при этом отекают, могут ломить и ныть, а кожа на них становится сухой и шелушится.
- Коксартроз тазобедренного сочленения. Артрозу этого типа свойственно возникновение иррадиирущей боли в ногу от области паха до колена, перемежающейся хромоты и постепенной скованности двигательной активности. При коксартрозе болевой синдром увеличивается при попытке встать с постели и стихает, когда конечности находятся в горизонтальном положении.
Симптомы могут перемещаться на правую ногу, носить двухсторонний характер, если заболеванию подверглись обе конечности.
Факторы риска
К основным факторам риска, провоцирующим возникновение боли в левой ноге от бедра до стопы, являются: 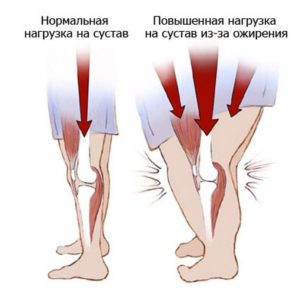
- возрастные изменения организма – ткани теряют свою эластичность и способность к регенерации;
- ожирение – лишний вес увеличивает нагрузку на позвоночник и нижние конечности, выполняющие роль своеобразного амортизатора;
- профессиональная деятельность – работа, связанная с чрезмерными физическими нагрузками или длительным пребыванием в сидячем положении, часто становится причиной развития ишиаса;
- занятие потенциально опасными видами спорта – тренировки и чрезмерные физические нагрузки приводят к повреждениям связок и сухожилий;
- малоподвижный образ жизни – отсутствие физической активности и нагрузок приводит к атрофии мышц и нарушению двигательных функций сустава.
На возникновение боли в ноге от бедра до щиколотки влияет также и сахарный диабет. Из-за нарушения обменных процессов это заболевание повышает вероятность повреждения нервов.
Характер болевых ощущений
В зависимости от заболевания, провоцирующего дискомфорт, боль в левой ноге может быть:
Локализация болевого синдрома также зависит от специфики заболевания.
Когда стоит обратиться к врачу
Консультация специалиста необходима, если:
- боль чувствуется в ноге с самого утра;
- на конечность больно становиться, особенно сразу после пробуждения;
- дискомфорт ощущается постоянно, даже в состоянии покоя;
- боль беспокоит во время ходьбы;
- присутствует прочая тревожная симптоматика: отеки, гематомы, покраснение кожи, повышение местной температуры.
Хотя бы одно из вышеперечисленных состояний должно стать причиной немедленного обращения к врачу.
Диагностика
 Первоначально нужно посетить несколько специалистов, чтобы определить причину тянущей боли от бедра и по всей левой ноге. Обязательно необходима консультация таких врачей:
Первоначально нужно посетить несколько специалистов, чтобы определить причину тянущей боли от бедра и по всей левой ноге. Обязательно необходима консультация таких врачей:
- травматолога для исключения связи болезненных ощущений с ранее полученными травмами;
- хирурга для проверки состояния сосудов ног и исключения вероятности развития варикозного расширения вен;
- ревматолога для анализа состояния суставов;
Определившись со специалистом, который будет проводить дальнейшее лечение, назначается несколько клинических анализов:
- общий и биохимический анализ крови и мочи;
- анализ водно-электролитного баланса;
- кровь на сахар;
- анализ на ревматизм;
- пункционная биопсия кости и суставной жидкости.
Кроме этого врач направляет пациента на УЗИ, рентгеновское исследование, МРТ или КТ. Полученные результаты помогут специалисту определить причину возникновения боли и назначить грамотное соответствующее лечение.
Первая помощь при болях в ногах в домашних условиях
 Если визит к врачу по какой-то причине откладывается, снять болевой синдром помогут следующие советы:
Если визит к врачу по какой-то причине откладывается, снять болевой синдром помогут следующие советы:
- после работы или выполнения повседневных дел обязательно нужно прилечь, причем таким образом, чтобы ноги находились на возвышенности;
- делать ванночки для ног с морской солью или отварами трав, чтобы снять усталость и улучшить кровообращение;
- носить удобную обувь, отказаться от тесного узкого белья и одежды.
Для облегчения боли в домашних условиях прекрасно подходит массаж стоп. Даже если движения будут выполняться не специалистом, а близкими людьми, такие манипуляции помогут расслабиться и уменьшить неприятные ощущения.
При сильной боли можно выпить обезболивающее средство, однако увлекаться самолечением не стоит. Такие препараты имеют массу противопоказаний и могут существенно усугубить состояние пациента.
Лечение болей в конечностях
В зависимости от факторов, провоцирующих боль, и степени тяжести заболевания лечение может быть консервативным или оперативным.
При консервативной медикаментозной терапии назначаются такие препараты:
- анальгетики и анестетики;
- нестероидные противовоспалительные средства;
- согревающие мази и гели;
- хондропротекторы;
- миорелаксанты;
- антибиотики при развитии инфекционного заболевания;
- медикаменты, улучшающие микроциркуляцию крови.
Кроме этого, врач может назначить прием витаминных комплексов для повышения иммунитета и общего укрепления организма.
При запущенности заболевания или неэффективности медикаментозного лечения назначается оперативное вмешательство. Во время операции хирург высвободит защемленный нерв, удалит пораженные болезнью ткани или заменит все сочленение или его часть искусственным протезом.
Физиопроцедуры и ЛФК
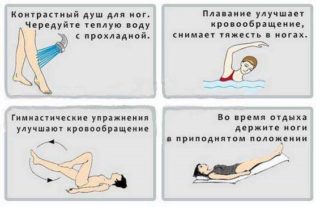 Наряду с медикаментозным лечением применяется физиотерапия. Процедуры способствуют восстановлению кровообращения, стимулированию обменных процессов в тканях, устранению воспаления и снятию боли. Наиболее популярные методы:
Наряду с медикаментозным лечением применяется физиотерапия. Процедуры способствуют восстановлению кровообращения, стимулированию обменных процессов в тканях, устранению воспаления и снятию боли. Наиболее популярные методы:
- электорофорез;
- магнитотерапия;
- лазеротерапия;
- УВЧ;
- дарсонвализация;
- грязевые ванны.
При дискомфорте в ноге от бедра до щиколотки назначается также лечебная гимнастика. Комплекс упражнений подбирается индивидуально для каждого пациента в зависимости от специфики заболевания и индивидуальных особенностей организма больного.
Лечебная физкультура снимает боль в ногах и способствует быстрому восстановлению двигательной активности. Гимнастика полезна для профилактики заболеваний ног и для периода реабилитации. Упражнения помогают сохранить подвижность суставов, а также эластичность мышц и связок.
Возможные осложнения
Любое заболевание проще вылечить на начальных стадиях его развития, поэтому к врачу следует обратиться при малейшем проявлении дискомфорта в ноге или тазобедренном суставе. Чем дольше пациент будет откладывать визит к специалисту, тем более длительным и дорогостоящим может быть лечение. Запущенные случаи могут привести к появлению хромоты, потере двигательной активности, замене сустава или его части на эндопротез и даже к инвалидности.
При болях в левой ноге от бедра до стопы важно своевременно выяснить причину и назначить корректное лечение. Дискомфорт в этой области может сигнализировать о нарушении обменных процессов в организме, развитии дисфункции печени и почек. Облегчить состояние можно в домашних условиях, используя рецепты народной медицины и обезболивающие мази.
Когда беспокоит боль в области ягодицы, отдающая в ногу

Дискомфорт или болевой синдром в нижней части спины – один из признаков нарушений опорно-двигательного аппарата. Чтобы выявить причины патологии и назначить правильное лечение, нужно определить характер и особенности неприятных ощущений. Что же означает боль в ягодице справа, отдающая в ногу, и как от нее избавиться?
Если болит ягодица и отдает в ногу
Боль в пояснице и ягодичной области справа или слева, которая отдает в одну, реже в обе ноги по ходу седалищного нерва, носит название люмбоишиалгия.
Характер боли и сопутствующие симптомы
Обычно боль распространяется от крестца по ягодичной мышце, задней поверхности бедра, переходя в области голени на боковую и переднюю часть нижней конечности, не достигая кончиков пальцев. Она носит жгучий, пульсирующий или ноющий характер.
Неприятные ощущения усиливаются при резких движениях, поднятии тяжестей или просто при смене положения тела. При ходьбе человек старается щадить больную ногу, из-за чего возникает прихрамывающая походка с опорой на здоровую конечность.

В некоторых случаях, стоя, человек вынужден принимать специфическое положение, наклонившись вперед или согнувшись.
Причины
Основная причина, вызывающая боли в ягодице подобного характера с правой или с левой стороны – раздражение корешков седалищного нерва, которое возникает под воздействием следующих факторов:
- деформация межпозвоночных дисков (грыжи, протрузии), костные наросты на позвонках вследствие развивающегося остеохондроза;
- механические травмы позвоночника в поясничном отделе;
- заболевания костей и суставов (остеопороз, остеоартроз, фасеточный синдром);
- мышечные патологии;
- болезни ревматического характера;
- инфекционные и воспалительные заболевания, поражающие нервные волокна, сосуды и ткани;
- сахарный диабет;
- вирус герпеса, опоясывающий лишай;
- новообразования позвоночника;
- переохлаждение;
- лишний вес;
- беременность.
В зависимости от вышеперечисленных факторов, люмбоишиалгия может быть мышечно-скелетной, невропатической, ангиопатической или смешанной. Каждый из видов ишиалгии имеет свой механизм возникновения.
- Невротическую форму вызывает защемление и воспаление спинномозговых нервных корешков.
- Ангиопатическая форма возникает при поражении крупных кровеносных сосудов поясничного отдела позвоночника и нижних конечностей.
- При мышечной-скелетной форме боль в ягодице с иррадиацией в ногу развивается вследствие воздействия на мышечные волокна.
Диагностика при болевом синдроме в ягодице
Постановка диагноза при болях в ягодице, отдающих в ногу, начинается со сбора анамнеза и внешнего осмотра больного, в ходе которого невролог исследует позвоночник, седалищный нерв и ткани ягодиц.
При подозрении на травмы или новообразования позвоночника, ревматические заболевания или сосудистые патологии, больному требуется консультация узких специалистов – ревматолога, онколога, хирурга, флеболога.
Рентгеновское обследование пораженного отдела позвоночника проводится для выявления дефектов межпозвонковых дисков, травм позвоночника, инфекционных или воспалительных процессов.






В случаях, когда рентген не позволяет поставить точный диагноз, больному назначается МРТ или КТ – исследования, позволяющие составить точную картину состояния позвоночных дисков и нервных корешков.
Для выявления патологий в брюшной полости и органах малого таза проводится УЗИ, а для диагностики воспалительных процессов в организме – общий и биохимический анализ крови.
При подозрении на злокачественные опухоли и метастазы в позвоночнике проводится сцинтиграфическое обследование.
Лечение при болях в ягодице с иррадиацией в ногу
Первая помощь
Симптомы люмбоишиалгии, в именно боль в ягодице справа или слева, отдающая в ногу, нередко возникает внезапно в самый неподходящий момент. При первых проявлениях заболевания человеку нужно обеспечить полный покой и исключить физические нагрузки. Лучше всего лечь на жесткую поверхность, слегка приподняв нижние конечности – это позволит добиться максимального расслабления мышц ягодиц и ног, уменьшить болевые ощущения.






Можно надеть бандаж для спины, плотно замотать больное место теплым платком.
В качестве медикаментозных средств при люмбоишиалгии можно использовать спазмолитические препараты Спазмалгон, Баралгин, Спазган.
Вместе со спазмолитиками обычно применяются нестероидные противовоспалительные средства в форме таблеток или мазей (Диклофенак, Дилакса, Вольтарен, Мелоксикам и т.д.) или миорелаксанты, снимающие мышечный спазм.
Для уменьшения отека рекомендуется принять любой антигистаминный или мочегонный препарат.
Народное лечение
Чтобы не ухудшить состояние, при сильных болях в ягодице и других проявлениях люмбоишиалгии не рекомендуется:
- принимать горячую ванну или ходить в сауну;
- самостоятельно делать массаж или гимнастику;
- снимать болевые ощущения таблетками в сочетании с алкоголем;
- вводить какие-либо препараты внутримышечно без назначения врача (игла может попасть в пораженную мышцу или нервный корешок).
Достаточно эффективны при болях в ягодице, отдающих в ногу, и народные средства – компрессы и мази на основе спирта, змеиного и пчелиного яда, настоев лекарственных растений. Применять подобные рецепты следует с большой осторожностью (некоторые из них вызывают сильные аллергические реакции) после консультации со специалистом.






Важно помнить, что медицинские препараты и другие средства, применяющиеся в домашних условиях, могут снять неприятные симптомы, но не избавляют от люмбоишиалгии полностью, поэтому больному нужно как можно скорее обратиться к врачу.
Игнорировать боли в ягодице с иррадиацией в ногу нельзя, так как со временем состояние будет ухудшаться, а заболевание перейдет в хроническую форму.
Когда нужна «Скорая помощь»
Существует ряд случаев, когда медицинская помощь при люмбоишиалгии необходима незамедлительно. Нужно вызвать «Скорую помощь», если болевые ощущения в ягодицах и ногах сопровождаются следующими проявлениями:
- повышение температуры;
- иррадиация не только в ногу, но и в живот, верхнюю часть спины, грудь и другие части тела;
- полное или частичное обездвиживание;
- отек или покраснение в районе позвоночника;
- сильное онемение пораженного участка;
- боли при мочеиспускании или дефекации;
- недержание мочи или кала.
Лечение люмбоишиалгии направлено на устранение ее основной причины. Чаще всего это патологии позвонков и межпозвонковых дисков, которые корректируются массажем, физиопроцедурами, лечебной физкультурой, а по показаниям и хирургическим вмешательством.






Инфекционные и воспалительные заболевания мышц и сосудов требуют антибактериальной или противовоспалительной терапии, патологии костей – приема препаратов, укрепляющих костную ткань и активизирующих обменные процессы.
Процедуры должны осуществляться под контролем специалиста и при отсутствии у больного противопоказаний. Для улучшения обмена веществ и работы иммунной системы рекомендуется курс витаминотерапии.
Профилактика
Чтобы избежать появления хронических болей в пояснице, ягодичной области справа или слева, распространяющихся на ноги, нужно придерживаться следующих правил:
- при продолжительной работе за компьютером или стоянии на ногах делать перерывы, разминать ноги и поясницу (это касается и водителей, которые вынуждены в течение долгого времени пребывать за рулем);
- сидеть на стуле с высокой спинкой, под поясницу можно подкладывать валик;
- не сутулиться, следить за осанкой;
- по возможности избегать серьезных физических нагрузок и переохлаждения;
- следить за собственным весом;
- не носить обувь на каблуке выше 4-7 см;
- отказаться от вредных привычек, вести здоровый образ жизни;
- спать на умеренно жесткой постели (оптимальным вариантом будет ортопедический матрас);
- регулярно проходить профилактические осмотры у врача.
В 95% случаев люмбоишиалгия имеет благоприятный прогноз. При своевременном лечении и соблюдении профилактических мер от боли в ягодице, отдающей в ногу, и других неприятных проявлений заболевания можно избавиться без следа.