Ладонно подошвенные бородавки
Подошвенная бородавка
Подошвенная бородавка — это доброкачественное образование на подошве или пальцах ног. Подошвенные бородавки обнаруживаются примерно в 34% случаев нераковых новообразований кожи. Диагностированием и дальнейшим лечением таких новообразований занимается дерматология. Пытаясь вылечить бородавку, крайне нежелательно применять народные методы и пытаться избавиться от нее самостоятельно, так как подошвенная бородавка имеет уходящий глубоко в кожу корень и неполное его удаление может привести ко вторичному росту бородавки или наоборот сильно травмированные окружающие ткани могут вызвать появление новообразований на остальных участках тела.
- Причины возникновения подошвенной бородавки
- Проявления подошвенной бородавки
- Диагностика подошвенной бородавки
- Лечение подошвенной бородавки
- Профилактика возникновения подошвенной бородавки
Причины возникновения подошвенной бородавки
Кондиломы, папилломы и другие виды бородавок (подошвенные, обыкновенные, нитевидные, плоские) образовываются вследствие заражения организма человека вирусом папилломы (ВПЧ). ВПЧ передаётся среди людей контактным путём (через инфицированные клетки). Наиболее благоприятной средой для передачи вируса будет теплая и влажная среда. Поэтому люди часто заражаются ВПЧ в банях, саунах, бассейнах и тренажерных залах. Если иммунитет организма достаточно силен, то ВПЧ может пребывать в скрытом состоянии и не давать никаких клинических проявлений. Сбой иммунной системы активизирует вирус и на коже начинают появляться вышеуказанные образования.
Появлению и развитию подошвенной бородавки способствуют такие факторы, как избыточная сухость или потливость (гипергидроз) кожи стоп; неудобная, сдавливающая и натирающая обувь; различные деформации стопы (деформирующий остеоартроз, артриты суставов, плоскостопие); болезни, нарушающие трофики тканей стопы (атеросклероз, варикоз нижних конечностей, сахарный диабет, и др.), повреждения поверхности стопы.
Проявления подошвенной бородавки
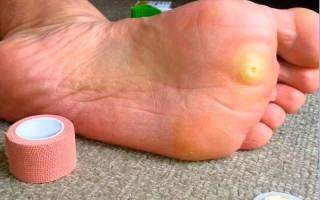
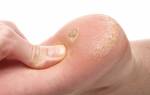
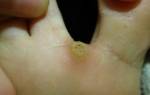
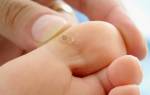
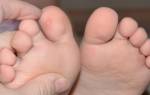
Зачастую подошвенная бородавка имеет округлую или овальную форму в диаметре около 1-2 см и выступает на 1-3 мм над кожным покровом. Цвет покрова кожи подошвенной бородавки обычно остается неизменным, но иногда может быть розовым или светло-коричневым.
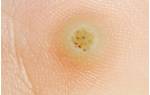
Сначала поверхность бородавки гладкая, но в дальнейшем новообразование покрывается слоями ороговевшего эпидермиса, поверхность становится шероховатой и изменяет оттенок на серо-желтый. В центре, на поверхности подошвенной бородавки, иногда отмечаются кратероподобные углубления. Точки черно-коричневого цвета, которые нередко можно наблюдать на поверхности бородавки, вызваны тромбированием поверхностных капилляров.
Подошвенная бородавка в большинстве случаев носит единичный характер. Образование аналогичных бородавок может свидетельствовать о том, что вирус достиг высокой активности. Множественные бородавки придают пораженному участку кожи мозаичный рисунок, поэтому их и называют «мозаичными бородавками».
Подошвенные бородавки могут исчезать самостоятельно. На коже стопы при таких условиях они исчезают бесследно. Однако в виду того, что бородавки часто травмируются, они редко исчезают самостоятельно. Даже если новообразование само по себе не вызывает болезненных ощущений, оно всё равно может причинять больному значительный дискомфорт и нередко даже резкую боль, вызванную давлением или трением бородавки о подошву.
Диагностика подошвенной бородавки
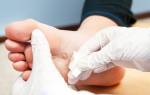
Подошвенная бородавка внешне часто напоминает утолщённый роговой слой кожи (гиперкератоз) или мозоль. Отличить бородавку от мозолей и гиперкератоза может только высококвалифицированный дерматолог. Для этого врач проводит дерматоскопию. Для того чтобы исследовать образование получше, дерматолог предварительно соскабливает верхний слой ороговевшей кожи. Отсутствующий на поверхности образования кожный рисунок и выявленные симптомы петехий («тромбированных капилляров») говорят в пользу новообразования. Положительные результаты на ВПЧ и ПЦР-диагностики подтверждают тот факт, что пациент инфицирован.
Для того чтобы определить глубину корня прорастающей подошвенной бородавки, больному назначают УЗИ кожных образований. Однако если имеется подозрение на недоброкачественный характер бородавки, то пациенту необходимо проконсультироваться у дерматоонколога. Если выявляют заболевание и деформацию стопы, в таком случае необходимо проконсультироваться с врачом-подологом.
Подошвенную бородавку рассматривают отдельно от кератодермии ладоней и подошв при синдроме Райтера. Меньшие размеры и формы (плоская, а не коническая) образования, петехии или, так называемый, симптом «тромбированных капилляров», а также отсутствующие изменения воспалительного характера вокруг ороговевших наслоений эпидермиса позволяют различить подошвенную бородавку и кератодермию.
Подошвенные бородавки также имеют некоторые общие черты с ладонно-подошвенными сифилидами. Сифилиды имеют множественный характер, специфическое кольцевое или дугообразное расположение, они безболезненны и имеют положительный RPR-анализ на сифилис.
Лечение подошвенной бородавки
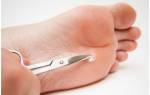
Удаление подошвенной бородавки осложнено из-за её прорастания глубоко в дерму, в отличии от остальных видов новообразований. Например, электрокоагуляция по этой причине не всегда подходит для удаления бородавки. Применение электрокоагуляции возможно только в том случае, когда подошвенная бородавка располагается не глубоко. В таком случае электрокоагуляция обеспечит бесследное заживление.
Криодеструкция бородавки даёт положительные результаты, которые напрямую зависят от квалификации специалиста, потому как чрезмерно глубокое воздействие на новообразование может привести к рубцеванию, а слишком поверхностное воздействие — к повторному появлению бородавки. Появившийся после обработки жидким азотом волдырь на месте бородавки, запрещается травмировать до тех пор, пока он не заживет (заживление занимает около недели).
Лазерное удаление дает лучший косметический результат, так как этот метод даёт возможность регулировать глубину воздействия. Лазерное удаление бородавок производится безболезненно и быстро, а заживление длится около нескольких дней.
Радиоволновый метод, при котором новообразование вырезают радионожом, также могут применять при удалении подошвенной бородавки. Одновременно с этим происходит прижигание сосудов, из-за чего предотвращается попадание вируса из новообразования в кровь.
Хирургическое удаление подходит для подошвенных бородавок, достигающих больших размеров. Процедура проводится с помощью обычного скальпеля и использования местного обезболивающего. Есть вероятность осложнений — это возникновение рубца.
Профилактика возникновения подошвенной бородавки
Первичная профилактика возникновения подошвенной бородавки заключается в том, что следует предупредить инфицирование ВПЧ. Стоит уделить особое внимание обязательному ношению личной обуви в таких местах, как душевые, бассейны и бани. Значительную роль в профилактике образования подошвенной бородавки для людей, страдающих заболеваниями стоп, играет правильный и регулярный уход за кожей стоп: пилинг и обработка стоп смягчающими средствами, а также регулярный педикюр.
Пациентам, страдающим деформацией стоп, следует использовать ортезы, разгрузочные секторы, ортопедические стельки. Если ступни сильно потеют, необходимо использовать дезодорирующие и подсушивающие средства и выбирать обувь из натуральных материалов. Если кожа ступней чересчур сухая и на ней есть трещины, то в таком случае необходимо использовать кремы, которые смогут питать и увлажнять кожу ступней. Также следует регулярно делать лечебные ванночки для ног.
Вторичная профилактика возникновения подошвенной бородавки заключается в том, что больному вместе с удалением бородавки также назначают противовирусные препараты и иммунокорректоры.
Подошвенная бородавка
Жизнь с подошвенной бородавкой — мучение: невозможно ни стоять, ни ходить. А к врачу обращаться страшно — удаление очень болезненное, а рана после такой процедуры заживает долго. И лишь недавно у дерматологов появился щадящий способ борьбы с этой бедой.
Что только ни придумывали люди в поисках способа избавления от подошвенных бородавок. Натирали их картошкой или чесноком, привязывали мясо к бородавке. Применение в домашних условиях «выжигающих» средств часто является малоэффективным и может приводить к появлению грубых рубцов. В общем, кто хоть раз попытался избавиться от подошвенной бородавки своими силами, знает: все бесполезно, без врача не обойтись.
Что такое подошвенная бородавка?
Подошвенная бородавка вовсе не похожа на те, что можно увидеть на теле. Почему они возникают, будто бы из ниоткуда? Не было ничего на подошве стопы и вдруг — не можешь ходить.
Любые бородавки — это новообразования кожи, развитие которых провоцирует вирус папилломы человека (ВПЧ). То есть бородавка — это вирусное заболевание, лечить которое нужно системно.
Заразиться ВПЧ можно при контакте с инфицированным человеком или через предметы обихода, особенно если у человека ослаблен иммунитет, как общий, так и местный. Легче всего вирус проникает в кожу через микротравмы и размокшую в воде кожу (мацерация), поэтому нередко самые неприятные – подошвенные – бородавки появляются у тех, кто посещает бассейн или спортзал.
Бородавки бывают разные:
- вульгарные (в переводе с латинского — обыкновенные),
- плоские,
- подошвенные
- остроконечные (остроконечные кондиломы).
Конечно, бородавки никого не красят, поэтому их обладатели стараются избавиться от косметического дефекта. Но боль доставляют, как правило, подошвенные. Внешне они похожи на мозоли и возникают чаще на коже подошв — в местах давления и трения.
Обычно кожа там утолщается за счет усиленного ороговения. При надавливании на подошвенные бородавки боль может быть настолько сильна, что пациенты сравнивают ее с «гвоздем в сапоге».
Удаление подошвенных бородавок
Каким способом это делать, выбирает врач. Максимально снизить риск повторного появления (рецидива) бородавки удается при помощи комплексной терапии. Несмотря на то, что сегодня нет лекарств, полностью убивающих в организме вирус папилломы человека, многим пациентам необходимо назначение противовирусной терапии. Кроме того, сформировавшуюся бородавку необходимо удалить. Для деструкции (разрушения) бородавок могут быть использованы лазер, жидкий азот, прижигающие, кератолитические и мумифицирующие средства.
Удаление крупных бородавок лазером чаще более эффективно, чем удаление жидким азотом. Перед лазеродеструкцией проводят обкалывание подошвенной бородавки обезболивающим средством, что является достаточно болезненной процедурой. Во время лазеродеструкции помимо самого разрушения образования происходит термический прогрев (ожог) окружающих тканей, что, с одной стороны, повреждает вирус, а с другой — приводит к некоторому воспалению вокруг удаленной бородавки. Ранки на коже подошв заживают не быстро, так как имеется постоянное давление на зону повреждения при ходьбе. Кроме того, заживление ранки может осложняться присоединением бактериальной инфекции, особенно при избыточной потливости ног.
Лечение подошвенной бородавки в домашних условиях
В аптеках продаются лекарства, в инструкции к которым написано, что показание к применению – именно подошвенные бородавки. Но, удаление бородавок в домашних условиях нежелательно, потому что чаще является малоэффективным и может вызывать осложнения.
Большинство препаратов, которые применяются в домашних условиях, являются крепкими растворами щелочей или кислот. При их использовании возможно возникновение глубокого долгозаживающего ожога и развитие грубого рубца. При недостаточном воздействии — бородавки появляются повторно. Кроме того, возможно инфицирование ранки и развитие гнойных осложнений.
Метод лечения должен выбирать врач. И нанесение любых деструктивных препаратов также должно проводиться врачом или проходить под его наблюдением.
Средство от подошвенных бородавок «Мардил»
Недавно появилось средство, способное без применения травматичных методов избавить от бородавки – оно его не разрушает, а мумифицирует. Это препарат «Мардил». Как правило, в зависимости от размера и количества образований, требуется от 1 до 4 сеансов нанесения препарата. Заживление ран после лечения «Мардилом» происходит под образовавшимся после его нанесения струпом.
Купить его в аптеках Санкт-Петербурга пока проблематично, но для наших пациентов мы заказываем препарат из Москвы. Решение вопроса о времени и кратности нанесения препарата происходит после консультации дерматолога и назначения индивидуально подобранной схемы лечения.
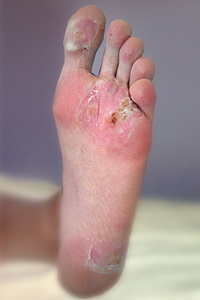
Сеанс аппликации препарата (он наносится несколько раз) проводится врачом и занимает в среднем около 20-30 минут. Процедура, как правило, безболезненная, анестезия во время ее проведения не требуется, так же как и прием обезболивающих лекарств после нее. Может возникать ощущение пощипывания.
Образование быстро твердеет и мумифицируется, при соблюдении рекомендаций врача заживление проходит без осложнений и болезненных ощущений и обычно занимает 2-3 недели.
После процедуры лечения препаратом желательно ограничить контакт с водой, избегать ультрафиолетового излучения, тщательно соблюдать гигиену. Нельзя травмировать сформировавшийся струп и «сковыривать» его — после полного заживления он самостоятельно отторгнется.
Противопоказания к применению препарата
При нанесении на пораженные участки кожи или слизистой оболочки «Мардил» не всасывается и общего воздействия на организм не оказывает. Но в связи с тем, что не проводилось соответствующих исследований, препарат не используется для лечения детей (до 18 лет), а также беременных и кормящих женщин.
Кроме того, препарат противопоказан при злокачественных новообразованиях кожи и слизистой, склонности к формированию грубых (келоидных) рубцов, повышенной чувствительности к компонентам препарата.
При лечении детей особенно важно, чтобы им было не страшно и не больно. Поскольку препарат «Мардил» мы можем применять только для пациентов старше 18 лет, мы разработали для страдающих подошвенными бородавками детей альтернативные, но также безболезненные, схемы лечения.
Вирусные бородавки
Почему нельзя их лечить средствами «из рекламы»

Многочисленная реклама средств для «самостоятельного удаления бородавок» без указания на риски побудила меня написать этот текст. Такой безответственный подход к лечению вирусного, заразного заболевания удивляет профессиональных дерматологов, ведь он попросту опасен!
Вирус папилломы человека (ВПЧ) — возбудитель бородавок — чрезвычайно распространен. При этом бородавки — наиболее частое и безобидное его проявление.
Вирус папилломы человека также вызывает остроконечные кондиломы (на мужских, женских мочеполовых органах, в области заднего прохода и иногда во рту), рак шейки матки, ларингеальный папилломатоз, бовеноидный папулез, гигантские кондиломы Бушке – Левенштейна, верруциформную эпидермодисплазию. Дискутируется вопрос о его роли в возникновении рака полового члена, кишечных папиллом.
Бородавки бывают нескольких видов:
- простые, они же вульгарные;
- плоские, они же юношеские;
- подошвенные.
Вульгарные (простые) бородавки выглядят как множественные плотные узлы круглой формы, диаметром от 1 до 15 мм, иногда более крупные сливные образования. Цвет не отличается от цвета нормальной кожи, реже розовато-сероватый. Могут встречаться на любом участке кожи, но чаще бывают на руках.
Простые бородавки можно спутать с контагиозным моллюском, себорейным кератозом, невусами и даже некоторыми видами рака кожи.
Читайте также:
Какие бородавки опасны
Юношеские бородавки выглядят как множественные мелкие узелки с плоской поверхностью розового, светло-коричневого или светло-желтого цвета. Обычно располагаются на лбу, вокруг рта, на тыльной стороне кистей, а также на участках сбривания волос (нижняя часть лица у мужчин и голени у женщин).
Их надо отличать от высыпаний красного плоского лишая (они очень похожи), себорейного кератоза, плоскоклеточного рака кожи.
Подошвенные бородавки (ладонно-подошвенные бородавки) могут поражать людей в любом возрасте. В отличие от двух предыдущих видов, для которых боль малохарактерна, эти часто весьма болезненны, особенно если находятся в местах прямого давления (на стопе). Чаще единичные; множественные бывают редко и в основном либо после попыток нерационального лечения, либо у иммуноскомпроментированных пациентов (ВИЧ, диабет, прием цитостатиков или иммуносупрессоров).
Отличать подошвенные бородавки следует от кератодермий при инфекционных заболеваниях и патологии эндокринной системы, а также от омозолелостей.
Вирус передается как при прямом, так и при опосредованном контакте человека с человеком. Часты случаи заражения при использовании предметов, контактировавших с больными (обувь, маникюрные наборы, спортинвентарь, например боксерские груши).
Никакие земноводные, как то жабы, лягушки и прочие, к передаче бородавок непричастны.
Все бородавки обладают феноменом Кёбнера, или изоморфной реакцией. Если поцарапать место (или другим образом травмировать) место, где есть бородавки, рана будет заживать с образованием на ней бородавок. Вообще, для бородавок характерна аутоинокуляция (самозаражение), когда пациент может заразить сам себя, перенеся инфекцию на другое место.
Как лечат бородавки

1. Противовирусные/иммунокорригирующие препараты. Специфического противовирусного средства, влияющего непосредственно на вирус папилломы человека, увы, пока нет. Средства, обладающие, по заявлениям авторов, противовирусной активностью в отношении ВПЧ и/или способные таким образом повлиять на иммунную систему, чтобы она уничтожала пораженные вирусом клетки, полной доказательной базы не имеют. Доктора назначают их, опираясь лишь на свой опыт и опыт коллег. Так что принимать подобные средства или нет — решать вам.
2. Народные методы. Вероятно, эффектом плацебо обладают так называемые народные методы лечения бородавок (повязывания красной нитью, заговоры, зашептывания и т. п.). В 40-х годах прошлого века в СССР проводились опыты лечения бородавок гипнозом — довольно успешно для такого спорного метода: до 30 % пациентов избавлялись от клинических проявлений заболевания. Этим же, возможно, и объясняются случаи эффективного «народного лечения». Однако я бы не лечил сомнительными методами заразное инфекционное заболевание.
3. Кислоты и щелочи. Разрушение тканей бородавок с помощью кислот и щелочей (включая ненавидимый онкологами «суперчистотел», который на самом деле щелочь, а не растительный препарат) несет в себе ряд опасностей, самой главной из которых, безусловно, является «ошибка цели».
Приняв за бородавку совершенно другое образование, пациенты подчас начинают усиленно его «прижигать». Последствия этого могут быть плачевными и даже фатальными! Так, перепутав бородавки с красным плоским лишаем, можно вызвать его обострение, с кератозами — пропустить общее угрожающее здоровью заболевание.
Видел недавно случай беспигментной меланомы, которую пациентка самостоятельно «прижигала», — ужас-ужас! Женщина упустила время, и если на ранних стадиях эту меланому можно было легко удалить… то теперь уже требуется дорогостоящая терапия онкологическими препаратами без какой-либо гарантии успеха.
Примерно тот же риск и у самолечения местными цитостатиками: подофилином, подофиллотоксином и др. Однако в некоторых простых случаях (после осмотра и рекомендаций врача) применение подобных средств допустимо, это экономит время и силы. Но важно, чтобы была абсолютная уверенность в правильном диагнозе.
4. Криотерапия. Средние результаты показывает криотерапия — заморозка бородавок разными хладагентами, в основном жидким азотом. После процедуры на месте бородавки формируется пузырь, наполненный жидкостью. В некоторых случаях после разрешения такого пузыря можно видеть рецидив бородавок, расположившихся по его бывшим краям, — так называемый «ведьмин круг». Криотерапия подошвенных бородавок тоже иногда приводит к их большему разрастанию. Однако в последнее время появились аппараты и системы, позволяющие подавать хладагент точечно, контролируя глубину заморозки. Их применение дает существенно лучшие результаты, чем обычное смачивание жидким азотом.
5. Радиоволновая и лазерная хирургия. Оптимальными методами можно назвать удаление бородавок с помощью электро- или радиоволновой хирургии. Преимущество этих методов в том, что удаленный материал можно гистологически исследовать. Хорошие результаты показывают также лазерная хирургия и аргон-плазменная коагуляция, однако они недешевы и вряд ли их применение целесообразно при обычных бородавках.
Как правило, проведенная в достаточном объеме деструкция элементов дает хороший результат. Слухи про недоудаленные «корни» — ложь. На самом деле никаких «корней», «листьев», «стеблей» и прочей ботаники у бородавок нет. Черные точки в теле бородавок, которые народом трактуются как пресловутые «корни», — не более чем результат тромбирования тонких и ломких сосудов, проросших в бородавку.
Увы. Невозможно наверняка предотвратить повторное заражение бородавками. Более того, даже при полном удалении может произойти рецидив. Чтобы снизить его вероятность, после удаления выбросьте вещи, которые вы носили до этого, и не делайте маникюр и педикюр там, где вы не уверены в качестве обработки инструментов.
Бородавки и риск онкогенных заболеваний

Внешняя красота и привлекательность в условиях современной жизни становится не только желаемым, но и необходимым атрибутом создания положительного имиджа. Мода изменчива, и пикантные “мушки” и бородавки на лице и теле, столь популярные в прошлые века, сейчас воспринимаются как существенный недостаток, портящий внешность. К тому же они не столь безобидны, как кажутся на первый взгляд.
Бородавка, по научному – папиллома, не появляется на теле просто так. Причиной появления папиллом в древности считали сглаз, лягушек и многое другое. Но лишь сейчас, с появлением современных молекулярных методов диагностики, стало ясно: причина папиллом – вирус папилломы человека (ВПЧ).
На сегодняшний день известно более 100 типов ВПЧ.
Достоверно известно, что ВПЧ 2 типа поражает преимущественно кожу, вызывая появление бородавок, а ВПЧ 6, 11, 16, 18, 30, 31, 33 и др. тяготеют к слизистым оболочкам. Вирус папилломы человека длительное время считался причиной только кожных и генитальных бородавок, и лишь относительно недавно были обнаружены онкогенные свойства папилломавирусов – их способность вызывать рак и, в первую очередь – рак половых органов, как у мужчин, так и у женщин.
На основании длительных исследований врачи создали классификацию ВПЧ по ее онкогенной активности:
- Типы ВПЧ “высокого риска” (прежде всего 16, 18, 31 и 45). Увеличивают риск появления предраковых заболеваний и рака половых органов.
- Типы ВПЧ “низкого риска” (главным образом 6 и 11). Вызывают появление кондиллом, но не ассоциируются с предраковыми заболеваниями и раком половых органов.
Наличие в организме ВПЧ “высокого риска” повышает вероятность возникновения онкологических заболеваний в 60 раз.
Как проявляет себя вирус
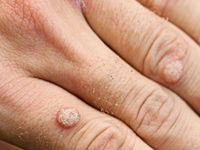 Важным обстоятельством является то, что клинические проявления ВПЧ не обнаруживаются достаточно длительное время. Не следует, ориентируясь на длительный бессимптомный период, недооценивать опасность папилломавирусной инфекции. Уже сегодня в США инфекция, вызванная ВПЧ – наиболее распространённое вирусное заболевание, передающееся преимущественно половым путём (в нашей стране широкомасштабные исследования в этом направлении пока не проводились). Плюс поражение ВПЧ шейки матки, даже при наличии клинических проявлений, зачастую остается незамеченным долгое время.
Важным обстоятельством является то, что клинические проявления ВПЧ не обнаруживаются достаточно длительное время. Не следует, ориентируясь на длительный бессимптомный период, недооценивать опасность папилломавирусной инфекции. Уже сегодня в США инфекция, вызванная ВПЧ – наиболее распространённое вирусное заболевание, передающееся преимущественно половым путём (в нашей стране широкомасштабные исследования в этом направлении пока не проводились). Плюс поражение ВПЧ шейки матки, даже при наличии клинических проявлений, зачастую остается незамеченным долгое время.
Заражение вирусом папилломы человека происходит обычно при тесном контакте с очагом инфекции. ВПЧ может переноситься с отшелушившимися с папиллом чешуйками во время сексуальных игр руками, во время полового контакта, а при использовании женщинами гигиенических тампонов может заноситься с наружных половых органов во влагалище, на шейку матки. Возможно заражение новорожденных во время родов.
Каждая бородавка, папиллома или кондилома (это лишь различные названия одного и того же заболевания, различающегося только по месту проявления новообразований) является резервуаром для вируса папилломы человека. Этот вирус накапливается и в тканях, окружающих новообразование, что может становиться причиной изменения ДНК клеток эпителия кожи или слизистых половых органов, в результате развиваются предраковые состояния.
Папилломы проявляются сосочковыми разрастаниями, выступающими над поверхностью кожи или слизистой оболочки, чаще имеют тонкую ножку, а иногда – широкое основание. Они могут приобретать причудливые формы, которые похожи на волоски, цветную капусту или на петушиный гребень.
Виды папиллом
В зависимости от локализации различают следующие виды наружных проявлений ВПЧ:
- Вульгарные (простые) бородавки, которые составляют до 70% всех кожаных бородавок и встречаются чаще у детей школьного возраста. Они представляют собой возвышения над поверхностью кожи с неровной, ороговевшей поверхностью. Чаще проявляются на кистях рук, но могут быть на кайме губ, на лице и крайне редко – на слизистой рта.
- Плоские (юношеские) бородавки менее распространены (4%). Встречаются у детей и молодых людей на тыльной стороне кистей и стоп, лице, слизистой полости рта. Это бородавки разной формы, они имеют гладкую поверхность, слегка возвышаются над уровнем кожи.
- Ладонно-подошвенные бородавки очень распространены (34% случаев кожных бородавок). Представляют собой плотные образования с роговыми наслоениями.
- Нитевидные бородавки – это мягкие папилломы от телесного до темно-коричневого цвета, нередко с ножкой. Располагаются на шее, коже век, в под мышках, в паху, под молочными железами.
- Остроконечные кондиломы – множественные, реже единичные, мягкие папилломы, располагающиеся на слизистых оболочках половых органов, вокруг и внутри прямой кишки, иногда в мочеиспускательном канале. Имеют вид простых (пирамидка, шарик) или сложных (цветная капуста) разрастаний с ороговевающей поверхностью на ножке.
Самолечение во вред
Не пытайтесь самостоятельно проводить диагностику и лечение ВПЧ-инфекции! Во-первых, есть риск неправильного применения препаратов. Во-вторых, отличить папиллому от злокачественной опухоли может только врач. К тому же самостоятельное лечение чревато своими последствиями.
Сегодня в продаже есть препараты на основе чистотела, предназначенные для сведения бородавок. Сок чистотела по своему составу схож с йодом. Поэтому длительное воздействие препарата вызывает ожог кожи. Папилломы при этом сильно травмируются и могут спровоцировать развитие рака кожи. Еще более опасно прижигание йодом – он агрессивнее чистотела. Усердно стараясь избавиться от папиллом при помощи йода, вы можете получить рубцы на коже. Уксус в этом отношении не лучше. Попытки перевязывать бородавки, папилломы тонкой шелковой нитью зачастую только провоцирует рост этих образований.
При подозрении на появление бородавок или остроконечных кондилом нужно обязательно обращаться за консультацией к дерматологу, урологу или гинекологу, в зависимости от расположения очага инфекции. Только профессионал в состоянии правильно диагностировать заболевание и назначить нужное лечение.
Удаление папиллом
 Вопрос о необходимости удаления папиллом решается однозначно – удалять надо. Недаром, в дословном переводе с некоторых языков, бородавка – “лишнее мясо”. К тому же повреждение папиллом, когда они достигают больших размеров или травмируются бельем и одеждой, приводит к образованию долго не заживающих, легко кровоточащих ранок, в которые может внедряться инфекция.
Вопрос о необходимости удаления папиллом решается однозначно – удалять надо. Недаром, в дословном переводе с некоторых языков, бородавка – “лишнее мясо”. К тому же повреждение папиллом, когда они достигают больших размеров или травмируются бельем и одеждой, приводит к образованию долго не заживающих, легко кровоточащих ранок, в которые может внедряться инфекция.
Удаление можно производить различными методами: традиционным хирургическим вмешательством, химическим прижиганием, термо- или криодеструкцией. Наиболее современные и безопасные виды хирургии – радиоволновая и лазерная. Воздействие на окружающие здоровые ткани при них сведено к минимуму. При удалении бородавок и папиллом этими методами практически полностью исключено образование шрамов или рубцов на их месте. Заживление кожи после удаления происходит в течение нескольких суток. Параллельно удалению обязательно проводится противовирусная терапия.
Укрепляем иммунитет
 Убивать вирусы современная медицина еще не научилась. Но немаловажным является тот факт, что носительство ВПЧ не является пожизненным. К тому же в распоряжении медицины есть небольшое количество средств, позволяющих вывести из организма какую-то часть вирусов. Применение этих средств вполне сочетается с иммуномодулирующей терапией.
Убивать вирусы современная медицина еще не научилась. Но немаловажным является тот факт, что носительство ВПЧ не является пожизненным. К тому же в распоряжении медицины есть небольшое количество средств, позволяющих вывести из организма какую-то часть вирусов. Применение этих средств вполне сочетается с иммуномодулирующей терапией.
Количество вируса в организме напрямую связано с состоянием иммунитета организма – чем лучше иммунитет, тем меньше вируса. Поэтому самый перспективный путь снижения концентрации ВПЧ в организме – это укрепление иммунной системы. Для этого проводится отдельный курс лечения, после которого человек начинает чувствовать себя значительно лучше.
Наконец, имеются весьма эффективные препараты для местного применения – кремы, гели, спреи, которые повышают местный иммунитет и снижают концентрацию вируса в пораженных тканях.
И, наконец, о профилактике
Использование индивидуальных средств личной гигиены (губки, мочалки, полотенца) и презервативов при половых контактах (особенно случайных) во многом помогут вам избежать встречи с этой вовсе не безопасной инфекцией. А регулярные профилактические посещения врача дерматолога, уролога или гинеколога позволят выявить болезнь на ранней стадии и избежать неприятных последствий ВПЧ.

 Читайте также:
Читайте также: